Inmunoglobina G en paciente con absceso hepátifo amebiano
Inmunoglobulin-IgG antibodies- in one patients with amebic liver abscess
Palabras clave:
absceso hepático amebiano, Entamoeba histolytica, inmunoglobulina G, test de ELISA. (es)liver abscess, amebic, Entamoeba histolytica, immunoglobulin G, enzyme-linked immunosorbent assay (en)
La infección por Entamoeba histolytica puede causar disentería y absceso hepático amebiano, enfermedades de alta morbi-mortalidad. Los estudios seroepidemiológicos han demostrado que la mayoría (81-100%) de los pacientes con absceso hepático amebiano y hasta la mitad en la colitis amebiana desarrollan inmunoglobulina G (IgG) específica para E. histolytica, que persiste por varios años. Por tal motivo, hay controversia acerca de la utilidad de la prueba de ELISA IgG para el diagnóstico de absceso hepático amebiano en países tropicales, donde se ha reportado una alta prevalencia de la enfermedad.
Se presenta el seguimiento, durante 32 meses, mediante IgG de un paciente de 69 años, proveniente del Chocó en Colombia, con diagnóstico de absceso hepático amebiano, comprobado mediante ecografía, ELISA para IgG, e inmunodifusión y por la respuesta al tratamiento con metronidazol. Las pruebas inmunodiagnósticas han permanecido positivas durante el seguimiento.
Entamoeba histolytica causes dysentery and amebic liver abscess diseases, with high morbid and mortality. Seroepidemiological surveys have shown that 81-100% of patients with amebic liver abscess and 50% of patients with amebic colitis developed specific anti-E. histolytica IgG antibodies which may persist for several years. For this reason the usefulness of the ELISA test for IgG antibodies in amebic liver abscess diagnosis has been questioned in tropical countries where prevalence of the disease is high.
This paper presents the follow-up during 32 months of the IgG antibodies in a 69 year old patient from Chocó (Colombia), with one amebic liver abscess confirmed by liver ultrasound, ELISA IgG and inmunodifution, who response to treatment with metronidazole. The immunodiagnostic tests have been consistently positive during follow-up.
PRESENTACIÓN DE CASOS
Análida Elizabeth Pinilla Roa1, Myriam Consuelo López Páez2,Diego Fernando Viasus Pérez3,
1.Médica. Especialista en Medicina Interna, Especialista evaluación y construcción de indicadores de gestión para la Educación Superior. MSc Educación. Departamento de Medicina, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá.
2.Bacterióloga. MSc Microbiología. Especialista Microbiología Médica, Departamento de Salud Pública, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá.
3.Médico. Residente de Medicina Interna, Facultad de Medicina, Universidad Nacional de Colombia, Bogotá.
Correspondencia: aepinillar@unal.edu.co
Resumen
La infección por Entamoeba histolytica puede causar disentería y absceso hepático amebiano, enfermedades de alta morbi-mortalidad. Los estudios seroepidemiológicos han demostrado que la mayoría (81-100%) de los pacientes con absceso hepático amebiano y hasta la mitad en la colitis amebiana desarrollan inmunoglobulina G (IgG) específica para E. histolytica, que persiste por varios años. Por tal motivo, hay controversia acerca de la utilidad de la prueba de ELISA IgG para el diagnóstico de absceso hepático amebiano en países tropicales, donde se ha reportado una alta prevalencia de la enfermedad.
Se presenta el seguimiento, durante 32 meses, mediante IgG de un paciente de 69 años, proveniente del Chocó en Colombia, con diagnóstico de absceso hepático amebiano, comprobado mediante ecografía, ELISA para IgG, e inmunodifusión y por la respuesta al tratamiento con metronidazol. Las pruebas inmunodiagnósticas han permanecido positivas durante el seguimiento.
Palabras clave: absceso hepático amebiano, Entamoeba histolytica, inmunoglobulina G, test de ELISA.
Summary
Entamoeba histolytica causes dysentery and amebic liver abscess diseases, with high morbid and mortality. Seroepidemiological surveys have shown that 81-100% of patients with amebic liver abscess and 50% of patients with amebic colitis developed specific anti-E. histolytica IgG antibodies which may persist for several years. For this reason the usefulness of the ELISA test for IgG antibodies in amebic liver abscess diagnosis has been questioned in tropical countries where prevalence of the disease is high.
This paper presents the follow-up during 32 months of the IgG antibodies in a 69 year old patient from Chocó (Colombia), with one amebic liver abscess confirmed by liver ultrasound, ELISA IgG and inmunodifution, who response to treatment with metronidazole. The immunodiagnostic tests have been consistently positive during follow-up.
Key words: liver abscess, amebic , Entamoeba histolytica, immunoglobulin G, enzyme-linked immunosorbent assay.
Introducción
La amebiosis es una enfermedad producida por Entamoeba histolytica, un parásito de distribución mundial. Se estima que infecta alrededor de 500 millones de personas anualmente y que de ellas 110.000 mueren. Un gran número de personas infectadas permanecen asintomáticas pero aproximadamente el 1 por ciento pueden desarrollar patologías potencialmente fatales como la colitis amebiana fulminante o el absceso hepático amebiano (AHA) (1). Los estudios epidemiológicos para E. histolytica han reportado que la infección puede ser hasta del 55 por ciento en áreas endémicas aunque la infección sintomática se presenta en menos de la mitad de estos pacientes (2). Se considera como la segunda o tercera causa de muerte por parásitos en el mundo después de la malaria y la esquistosomiasis (3).
El AHA es resultado de la invasión al hígado por E. histolytica desde un foco intestinal; en la mayoría de los casos existe sólo un absceso localizado generalmente en el lóbulo hepático derecho, el cual recibe la mayor parte de la circulación portal. El AHA predomina en hombres hacia la tercera y cuarta décadas de la vida, la razón hombre:mujer se ha reportado desde 3:1 hasta 10:1 (2,4,5).
En Colombia, la amebiosis constituye un problema de salud pública. Según las tasas de prevalencia de la encuesta nacional de morbilidad de 1980, se encontró que aproximadamente 3.025.000 colombianos son portadores asintomáticos de E. histolytica y 1.075.000 han sufrido algún tipo de enfermedad amebiana intestinal o extraintestinal con una seroprevalencia reportada del 6 por ciento (6). En un estudio reciente realizado por Guzmán y colaboradores en zona rural de Cundinamarca (Colombia), se encontró que el 16,4 por ciento de la muestra estudiada era portador asintomático del complejo E. histolytica/E. dispar, mediante la detección de lectina de adherencia específica de E. histolytica (especie patógena) para diferenciarla de E. dispar, sólo el 1.42 por ciento de estos portadores correspondieron a la especie E. histolytica (7). En México, un estudio nacional de seroprevalencia, publicado en 1994, evidenció que el 8,4 por ciento de la población total presentaba amebiosis invasiva (3,8).
El AHA es la manifestación extraintestinal más frecuente, típicamente los pacientes se presentan con un cuadro clínico crónico, con dolor abdominal en hipocondrio derecho asociado a síntomas constitucionales (pérdida de peso, mialgias y malestar general) y fiebre, los síntomas gastrointestinales y la ictericia son raros (9). La presentación clínica del paciente con AHA o absceso hepático no amebiano (AHNA) no suele tener diferenciación significativa. La complicación más común es su ruptura con extensión al peritoneo, la pleura o el pericardio, también se han descrito fístulas hepato-bronquiales, absceso pulmonar, derrame pleural reactivo, trombosis de la vena hepática y obstrucción de la vena cava inferior (10,11).
Este caso clínico hace parte de un estudio prospectivo de la línea de profundización sobre amebiosis intestinal y extraintestinal de la Universidad Nacional de Colombia, sobre la cinética de la inmunoglobulina G (IgG), mediante la prueba de ELISA e inmunodifusión (ID), en pacientes con AHA con el fin de conocer el comportamiento de los anticuerpos IgG en la población colombiana y evaluar su utilidad diagnóstica (4).
Caso clínico
Paciente masculino de 69 años, procedente de Quibdó (Colombia), quién consultó por un cuadro de más o menos 25 días consistente en escalofríos, fiebre no cuantificada de presentación diaria y dolor progresivo en hipocondrio derecho, asociado a disnea leve. Como único antecedente patológico se encontró hipertensión arterial sistémica.
Al examen físico de ingreso se encontró alerta, TA 140/80, FC 80/minuto y FR 24/minuto. El examen cardíaco fue normal y en el pulmonar se encontraron estertores en ambas bases pulmonares; el abdomen era blando con dolor en el hipocondrio derecho, sin evidencia de hepatomegalia y el resto del examen físico fue normal.
Los exámenes de laboratorio mostraron leucocitosis, neutrofilia, elevación marcada de VSG, anemia normocítica e hipoalbuminemia leve. Al ingreso se interpretó como neumonía adquirida en la comunidad pero por la persistencia de fiebre y dolor abdominal, se realizó una ecografía abdominal que evidenció absceso hepático en el segmento VIII compatible con absceso hepático amebiano por lo cual se inicio tratamiento con metronidazol.
El paciente evolucionó hacia la mejoría y egresó con metronidazol oral hasta completar tratamiento. Como se observa en la figura 1, el control ecográfico dos semanas después persistía la lesión redondeada de bordes definidos, hipoecóica de 10,4 x 8,7 cm. en segmento VIII del lóbulo derecho con detritus en su interior y pared gruesa (Figura 1).
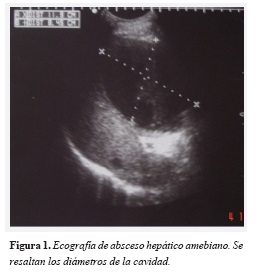
Valorado en consulta externa, refirió sólo dolor ocasional en el hipocondrio derecho; el examen físico fue normal y los exámenes de control reportaron ID positiva, ELISA IgG para E. histolytica 1.3 de absorbancia (punto de corte 0.34).
Por lo anterior, se consideró que el paciente había cursado con AHA dado por la historia clínica, la evidencia de absceso hepático por ecografía hepática, las pruebas positivas de inmunodiagnóstico y la respuesta adecuada al tratamiento con metronidazol.
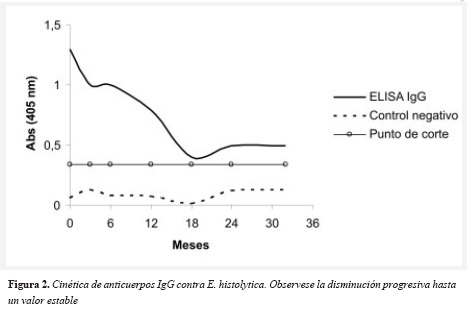
Por tanto, se decidió solicitarle consentimiento informado para ingresar al estudio de seguimiento de anticuerpos contra E. histolytica hasta su negativización, por lo cual se han realizado periódicamente las pruebas de ID y ELISA Ig G. Como se observa en la figura 2, en la parte inferior se encuentra en linea discontinua el control negativo, luego la linea horizontal del punto de corte (0.34) y en la parte superior la curva de la ELISA IgG que disminuyó progresivamente hasta el año y medio de seguimiento y luego ha continuado con una absorbancia de ± 0.4, cercana al punto de corte; en forma simultánea se ha realizado ID que también ha sido positiva (Figura 2).
Discusión
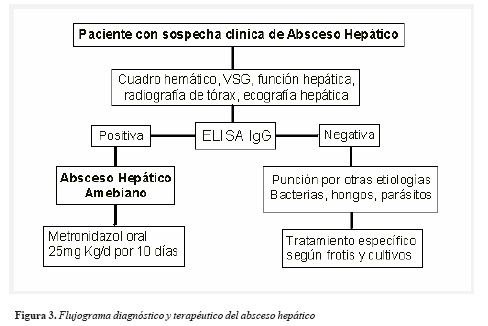
En países tropicales con alta endemicidad para amebiosis el compromiso extraintestinal como el AHA es difícil como se presentó en este caso, con estas manifestaciones clínicas. Es importante mencionar que como síntomas cardinales consultó por fiebre asociada a dolor del hipocondrio derecho como se ha establecido en múltiples series de casos (4,12). Asimismo, se evidenció la importancia de la imaginología, en particular la ecografía hepática, como el examen imaginológico de primera elección que en este caso permitió definir el diagnóstico de absceso hepático y por medio de anticuerpos positivos para E. histolytica se preciso la etiología amebiana corroborada con la respuesta al tratamiento con nitroimidazoles (Figura 3) (4,13).
La ecografía es el examen imagenológico de elección por su bajo costo, alta sensibilidad y disponibilidad, la TAC está indicada sólo en caso de dificultad diagnóstica con la ecografía. En el estudio de 49 casos realizado por Pinilla y colaboradores, el 59 por ciento de pacientes tenia AHA, el 33 por ciento AHNA y el 8 por ciento abscesos hepáticos mixtos (4). En contraste, existen resultados reportados en otros estudios en áreas no tropicales donde la frecuencia de AHNA ha sido mayor que la del AHA (12,14). Así, frente a un caso clínico de absceso hepático, en países de área tropical como Colombia, se debe descartar en primer lugar la etiología amebiana sin olvidar que las etiologías no amebianas son diversas como bacterianas incluyendo tuberculosis, otros parásitos como áscaris lumbricoides y hongos (15-17).
Se ha demostrado el aumento de anticuerpos circulantes en pacientes con AHA, estos anticuerpos persisten años después de resuelta la amebiosis invasiva (9,18-20). Luego de dos a seis semanas, del inicio de los síntomas, la IgG puede detectarse por diferentes métodos (21). La absorbancia elevada no se relaciona con la severidad clínica, pero coincide con estadios tempranos de la enfermedad, disminuyen con el tratamiento a velocidad variable. Los estudios indican relación entre amebiosis activa y aumento de la concentración de IgG, los pacientes con AHA muestran niveles más altos de IgG que aquellos con colitis amebiana o pacientes sanos (18,22,23).
En estudios seroepidemiológicos el 81-100 por ciento de los pacientes con AHA y un porcentaje menor (aproximadamente 50%) de pacientes con colitis amebiana desarrollan IgG específica para E. histolytica (21-23). Un bajo porcentaje de falsos negativos podrían ser debido al desarrollo tardío en la producción de anticuerpos y resultados falsos positivos se encuentran más frecuentemente en áreas endémicas por infecciones pasadas (4,24).
La IgA e IgE séricas no muestran correlación con amebiosis invasiva (AHA o colitis amebiana), siendo sus valores séricos similares con los de pacientes asintomáticos. La respuesta de IgM para el diagnóstico de AHA ha sido controvertida; en algunos estudios se correlaciona en pacientes con AHA pero no en pacientes con colitis amebiana comparados con controles (23,25), en otros reportes se ha encontrado que su presencia no es tan marcada como ocurre con IgG y por tanto no diferencia una infección pasada de una reciente (26); sin embargo, en el estudio de Pinilla y colaboradores se reportó sensibilidad de 18 por ciento y especificidad de 100 por ciento para un punto de corte de 0,511 de ELISA IgM (27).
Para la detección de anticuerpos se encuentran disponibles varios métodos, estas pruebas pueden permanecer positivas por meses o años, según Salata y Ravdin hasta 11 años (22), Hughes hasta 20 años (9) y Knobloch y Mannweiler hasta 10 años (21); por lo que es necesario correlacionar la presencia de anticuerpos con el cuadro clínico, dado que una reacción positiva de ELISA IgG puede corresponder a una infección amebiana pasada (4).
Es importante tener en cuenta que mediante las técnicas de biología molecular y recientemente con detección de antígenos de la E. histolytica, por medio de ELISA se puede diferenciar una infección reciente de una pasada con reportes de sensibilidad y especifidad mayores del 90 por ciento, pero hasta ahora están en investigación en otros países y no están al alcance de todas las comunidades científicas por lo que no pueden ser utilizadas cotidianamente en nuestro medio (13,28,29).
Este caso clínico cumplió todos los criterios diagnósticos de AHA y se ha realizado seguimiento IgG e ID por 32 meses; se evidenció un pico inicial en la infección y disminución progresiva de la absorbancia luego del tratamiento. A los 18 meses la prueba de ELISA ha permanecido positiva (por encima del punto de corte) con tendencia a estabilizarse en un valor aproximado de 0.48. La inmunodifusión también ha permanecido positiva durante este período.
Los datos anteriores nos indican la persistencia de inmunoglobulinas luego de un episodio de amebiosis invasiva y su permanencia por encima del punto de corte para la prueba de ELISA, aunque con baja absorbancia. Esto, en sitios de alta endemicidad de la enfermedad, limita la utilidad de la prueba diagnóstica en pacientes con absceso hepático, pues no diferencia entre una enfermedad reciente de una pasada.
Asimismo, es claro que la realización de punción y drenaje hepático bajo dirección ecográfica es necesaria en caso de absceso hepático de origen bacteriano por ser diagnóstica y terapéutica pero en caso de AHA sólo es necesaria en casos especiales como vecindad a pericardio, cava inferior o peritoneo, puede tener complicaciones, aumentar la estancia hospitalaria y e incluso los costos.
La prueba de ELISA para IgG ha presentado inconvenientes para precisar la etiología pues algunos casos de absceso hepático presentan ELISA y cultivo para bacterias positivos sin poder precisarse si se trata de un absceso hepático mixto o piógeno con memoria inmunológica para E. histolytica; por tanto es necesario conocer el rango de valores de IgG que presentan los pacientes, con amebiosis invasiva luego del tratamiento, para establecer la utilidad del punto de corte actual de la prueba de ELISA.
Finalmente, los nuevos métodos diagnósticos se encuentran en experimentación, son costosos y algunos requieren equipos especiales para su realización y no se han validado en Colombia. Así, por ahora, la prueba de ELISA IgG que es un método estandarizado, de bajo costo y disponible en capitales y centros de referencia del país a través de la redes de laboratorio, seguirá apoyando el diagnóstico etiológico ante un paciente con absceso hepático (30).
Agradecimiento
A la Universidad Nacional de Colombia por el apoyo a la Línea de profundización, de la Facultad de Medicina, sobre amebiosis intestinal y extraintestinal que se realiza con estudiantes de pregrado y posgrado desde 1995, al Profesor Rubén Santiago Nicholls D; además al paciente y su familia.
Referencias
1. Walsh JA. Problems in recognition and diagnosis of Amebiosis: estimation of the global magnitude of morbidity and mortality. Rev Inf Dis 1986; 8: 228-38.
2. Wells CD, Arguedas M. Amebic Liver Abscess. Southern Medical Journal 2004; 97: 673-82
3. Salles J, Moraes L, Costa M. Hepatic Amebiasis. Braz J Infect Dis 2003; 7: 96-110.
4. Pinilla AE, López MC, Castillo BC, Murcia MI, Nicholls RS, Duque S, Orozco LC. Evaluación Clínica, Imagenológica e Inmunológica del Absceso Hepático. Acta Med Colomb 2002; 27: 15-25.
5. Thompson JE, Fortalenza S, Verma R. Amebic liver abscess: a therapeutic approach. Rev Inf Dis. 1985; 7: 171-179.
6. Cáceres E, Castaño de Romero L, Estupiñán D, López MC, Páez S, Pinilla CA, Santacruz MM. En: Corredor A, Arciniegas E, Hernández CA eds. Parasitismo intestinal. Ministerio de Salud, Instituto Nacional de Salud. Santafé de Bogotá: Instituto Nacional de Salud 2000; 67-68.
7. Guzmán C, López M, Reyes P, Gómez J, Corredor A, Agudelo C. Diferenciación de Entamoeba histolytica y Entamoeba dispar en muestras de materia fecal por detección de adhesina de E. histolytica mediante ELISA. Biomédica 2001; 21:167-171.
8. Caballero-Salcedo A, Viveros-Rogel M, Salvatierra B, Tapia-Conyer R, Sepulveda-Amor J, Gutierrez G, et al. Seroepidemiology of amebiasis in Mexico. Am J Trop Med Hyg. 1994; 50:412-419.
9. Hughes M, Petri W. Amebic liver abscess. Infect Dis Clin N A 2000; 14:565-82.
10. Haque R, Huston CD, Hughes M, Houpt E, Petri WA Jr. Amebiasis. N Engl J Med 2003; 348:1565-73.
11. Velásquez JC, Pinilla AE. Absceso hepático. En: Velásquez JC, Romero JD, Archila PE y colaboradores, editores. Medicina Interna de Urgencias. Primera edición. Bogotá: Editorial Médica Celsus; 2004: 293-302.
12. Blanco F, Novella B, Sánchez P, Sanz J. Estudio descriptivo de 39 casos de abscesos hepáticos de origen piógeno (33) y amebiano (6). Ann Med Int 1995; 12: 477-484.
13. Zengzhun G, Bracha R, Nuchamowitz Y, Cheng-I W, Mirelwon D. Analysis by enzimed-linked in immunosorbent assay and PCR of human liver abscess aspirates from patients in China for Entamoeba histolytica. J Clin Microbiol 1999; 37:3034-6.
14. Ruttgi A, Rithcher J. Abscesos hepáticos piógenos y amebianos. En Clínicas Medicas de Traducción por Folch A Clin Med North Am. México. Interamericana S. A. 1989: 921-935.
15. Pinilla A, López M, Ricaurte O, Castillo B, Murcia M, Nicholls R, Duque S, Orozco L. Liver Abscess Caused By Ascaris Lumbricoides: Case Report. Rev Inst Med Trop S. Paulo 2001; 43: 303-306.
16. Lai CH, Chen HP, Chen TL, Fung CP, Liu CY, Lee SD. Candidal liver abscesses and cholecystitis in a 37-year-old patient without underlying malignancy. World J Gastroenterol. 2005; 11:1725-27.
17. Bandres M, Burstein E, Casa J, Verona R. Absceso hepático tuberculoso: descripción de un caso y discusión de la literatura. Rev Gastkroenterol Perú 1994; 14: 233-37.
18. Ravdin JI. State of The Art Clinical Article. Clin Infectious Dis 1995; 20:1453-66.
19. Petri WA, Singh U. State of the Art Clinical Article. Diagnosis and Management of Amebiasis. Clin Infectious Dis 1999; 29:1117-25.
20. Botero D, Restrepo M. Amebiasis. En: Parasitosis Humanas. Cuarta edición. Medellín: Corporación Investigaciones Biológicas; 2003. p. 30-58.
21. Knobloch J, Mannwailer E. Development and persistence of antibodies to Entamoeba histolytica in patients with amebic liver abscess. Am J Trop Med Hyg 1983; 4:727-32.
22. Salata R, Ravdin J. Review of the human immune mechanisms direct against Entamoeba histolytica. Rev Infect Dis 1986; 8:261-8.
23. Abioye A, Lewis A, McFarlane H. Clinical evaluation of serum inmunoglobulins in amoebiasis. Immunol 1972; 23:937-45.
24. Trissl D. Immunology of Entamoeba histolytica in human and animal host. Rev Infect Dis 1982; 4:1154-84.
25. Abd-Alla M, Jackson T, Ravdin J. Serum IgM antibody response to the galactose-inhibitable adherence lectin of Entamoeba histolytica. Am J Trop Med Hyg 1998; 59:431-34.
26. Jackson T, Anderson C, Simjee A. Serological differentiation between past and present infection in hepatic amoebiasis. Trans Roy Soc Trop Med Hyg 1984; 78:342-45.
27. Pinilla AE, López MC, Castillo B, Morales O, Reyes P, Nicholls RS, Duque S, de la Hoz F. Estandarización de la prueba de ELISA Ig M en el diagnóstico del absceso hepático amebiano. Infectio 2004: 8: 203- 209.
28. Haque R, Mollah NU, Ali IK, Alam K, Eubanks A, Lyerly D, Petri WA Jr. Diagnosis of amebic liver abscess and intestinal infection with the TechLab Entamoeba histolytica II antigen detection and antibody tests. J Clin Microbiol 2000; 38:3235-39.
29. Viasus DF, Pinilla AE, López MC. Inmunología del absceso hepático amebiano. Rev Salud Publica Fac Med U Nal Colombia 2004; 6: 80-96.
30. Nicholls R, Restrepo M, Duque S, López M, Corredor A. Standardization and evaluation of ELISA for the serodiagnosis of amoebic liver abscess. Mem Inst Oswaldo Cruz 1994; 89:53-58.
Referencias
Walsh JA. Problems in recognition and diagnosis of Amebiosis: estimation of the global magnitude of morbidity and mortality. Rev Inf Dis 1986; 8: 228-38.
Wells CD, Arguedas M. Amebic Liver Abscess. Southern Medical Journal 2004; 97: 673-82
Salles J, Moraes L, Costa M. Hepatic Amebiasis. Braz J Infect Dis 2003; 7: 96-110.
Pinilla AE, López MC, Castillo BC, Murcia MI, Nicholls RS, Duque S, Orozco LC. Evaluación Clínica, Imagenológica e Inmunológica del Absceso Hepático. Acta Med Colomb 2002; 27: 15-25.
Thompson JE, Fortalenza S, Verma R. Amebic liver abscess: a therapeutic approach. Rev Inf Dis. 1985; 7: 171-179.
Cáceres E, Castaño de Romero L, Estupiñán D, López MC, Páez S, Pinilla CA, Santacruz MM. En: Corredor A, Arciniegas E, Hernández CA eds. Parasitismo intestinal. Ministerio de Salud, Instituto Nacional de Salud. Santafé de Bogotá: Instituto Nacional de Salud 2000; 67-68.
Guzmán C, López M, Reyes P, Gómez J, Corredor A, Agudelo C. Diferenciación de Entamoeba histolytica y Entamoeba dispar en muestras de materia fecal por detección de adhesina de E. histolytica mediante ELISA. Biomédica 2001; 21:167-171.
Caballero-Salcedo A, Viveros-Rogel M, Salvatierra B, Tapia-Conyer R, Sepulveda-Amor J, Gutierrez G, et al. Seroepidemiology of amebiasis in Mexico. Am J Trop Med Hyg. 1994; 50:412-419.
Hughes M, Petri W. Amebic liver abscess. Infect Dis Clin N A 2000; 14:565-82.
Haque R, Huston CD, Hughes M, Houpt E, Petri WA Jr. Amebiasis. N Engl J Med 2003; 348:1565-73.
Velásquez JC, Pinilla AE. Absceso hepático. En: Velásquez JC, Romero JD, Archila PE y colaboradores, editores. Medicina Interna de Urgencias. Primera edición. Bogotá: Editorial Médica Celsus; 2004: 293-302.
Blanco F, Novella B, Sánchez P, Sanz J. Estudio descriptivo de 39 casos de abscesos hepáticos de origen piógeno (33) y amebiano (6). Ann Med Int 1995; 12: 477-484.
Zengzhun G, Bracha R, Nuchamowitz Y, Cheng-I W, Mirelwon D. Analysis by enzimed-linked in immunosorbent assay and PCR of human liver abscess aspirates from patients in China for Entamoeba histolytica. J Clin Microbiol 1999; 37:3034-6.
Ruttgi A, Rithcher J. Abscesos hepáticos piógenos y amebianos. En Clínicas Medicas de Traducción por Folch A Clin Med North Am. México. Interamericana S. A. 1989: 921-935.
Pinilla A, López M, Ricaurte O, Castillo B, Murcia M, Nicholls R, Duque S, Orozco L. Liver Abscess Caused By Ascaris Lumbricoides: Case Report. Rev Inst Med Trop S. Paulo 2001; 43: 303-306.
Lai CH, Chen HP, Chen TL, Fung CP, Liu CY, Lee SD. Candidal liver abscesses and cholecystitis in a 37-year-old patient without underlying malignancy. World J Gastroenterol. 2005; 11:1725-27.
Bandres M, Burstein E, Casa J, Verona R. Absceso hepático tuberculoso: descripción de un caso y discusión de la literatura. Rev Gastkroenterol Perú 1994; 14: 233-37.
Ravdin JI. State of The Art Clinical Article. Clin Infectious Dis 1995; 20:1453-66.
Petri WA, Singh U. State of the Art Clinical Article. Diagnosis and Management of Amebiasis. Clin Infectious Dis 1999; 29:1117-25.
Botero D, Restrepo M. Amebiasis. En: Parasitosis Humanas. Cuarta edición. Medellín: Corporación Investigaciones Biológicas; 2003. p. 30-58.
Knobloch J, Mannwailer E. Development and persistence of antibodies to Entamoeba histolytica in patients with amebic liver abscess. Am J Trop Med Hyg 1983; 4:727-32.
Salata R, Ravdin J. Review of the human immune mechanisms direct against Entamoeba histolytica. Rev Infect Dis 1986; 8:261-8.
Abioye A, Lewis A, McFarlane H. Clinical evaluation of serum inmunoglobulins in amoebiasis. Immunol 1972; 23:937-45.
Trissl D. Immunology of Entamoeba histolytica in human and animal host. Rev Infect Dis 1982; 4:1154-84.
Abd-Alla M, Jackson T, Ravdin J. Serum IgM antibody response to the galactose-inhibitable adherence lectin of Entamoeba histolytica. Am J Trop Med Hyg 1998; 59:431-34.
Jackson T, Anderson C, Simjee A. Serological differentiation between past and present infection in hepatic amoebiasis. Trans Roy Soc Trop Med Hyg 1984; 78:342-45.
Pinilla AE, López MC, Castillo B, Morales O, Reyes P, Nicholls RS, Duque S, de la Hoz F. Estandarización de la prueba de ELISA Ig M en el diagnóstico del absceso hepático amebiano. Infectio 2004: 8: 203- 209.
Haque R, Mollah NU, Ali IK, Alam K, Eubanks A, Lyerly D, Petri WA Jr. Diagnosis of amebic liver abscess and intestinal infection with the TechLab Entamoeba histolytica II antigen detection and antibody tests. J Clin Microbiol 2000; 38:3235-39.
Viasus DF, Pinilla AE, López MC. Inmunología del absceso hepático amebiano. Rev Salud Publica Fac Med U Nal Colombia 2004; 6: 80-96.
Nicholls R, Restrepo M, Duque S, López M, Corredor A. Standardization and evaluation of ELISA for the serodiagnosis of amoebic liver abscess. Mem Inst Oswaldo Cruz 1994; 89:53-58.
Cómo citar
APA
ACM
ACS
ABNT
Chicago
Harvard
IEEE
MLA
Turabian
Vancouver
Descargar cita
Visitas a la página del resumen del artículo
Descargas
Licencia
Derechos de autor 2006 Revista de la Facultad de Medicina

Esta obra está bajo una licencia internacional Creative Commons Atribución 4.0.
Derechos de autor
Los autores deben aceptar transferir a la Revista de la Facultad de Medicina los derechos de autor de los artículos publicados. La editorial tiene el derecho del uso, reproducción, transmisión, distribución y publicación en cualquier forma o medio. Los autores no podrán permitir o autorizar el uso de la contribución sin el consentimiento escrito de la revista. Estos archivos están disponibles en https://goo.gl/EfWPdX y https://goo.gl/6zztk4 y deben cargarse en el paso 4 del envío OJS (archivos complementarios).
La carta de cesión de derechos de autor y la de responsabilidad de autoría deben ser entregadas junto con el original.
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
- Los autores/as conservarán sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la Licencia de reconocimiento de Creative Commons que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación esta revista.
- Los autores/as podrán adoptar otros acuerdos de licencia no exclusiva de distribución de la versión de la obra publicada (p. ej.: depositarla en un archivo telemático institucional o publicarla en un volumen monográfico) siempre que se indique la publicación inicial en esta revista.
- Se permite y recomienda a los autores/as difundir su obra a través de Internet (p. ej.: en archivos telemáticos institucionales o en su página web) antes y durante el proceso de envío, lo cual puede producir intercambios interesantes y aumentar las citas de la obra publicada. (Véase El efecto del acceso abierto).





















