Diagnóstico y manejo de lesiones vasculares en cabeza y cuello de pacientes pediátricos de la Fundación Hospital de la Misericordia, período 2012–2019
Diagnose and care of head and neck vascular lesions in pediatric patients from Fundación Hospital de la Misericordia, from 2012–2019
DOI:
https://doi.org/10.15446/aoc.v10n2.86650Palabras clave:
Linfangioma, malformaciones vasculares, escleroterapia, doxiciclina (es)Lymphangiomas, vascular deformities, sclerotherapy, doxycycline (en)
Objetivo: identificar el manejo y respuesta a tratamientos que presentaron los pacientes pediátricos diagnosticados con hemangiomas y malformaciones vasculares en cabeza y cuello, que acudieron al servicio de Cirugía Oral y Maxilofacial de la Fundación Hospital de la Misericordia (HOMI) durante el período 2012–2019. Métodos: 11 pacientes fueron atendidos en el servicio de cirugía oral y maxilofacial de la Fundación HOMI, entre enero de 2012 y noviembre de 2019, con diagnóstico de hemangioma y/o malformaciones vasculares. De estos, 9 fueron tratados con doxiciclina como agente esclerosante. Resultados: se atendieron 5 pacientes masculinos y 6 femeninos con rango de edad entre los 8 meses y 13 años, con un promedio de 86,8 meses. La escleroterapia se realizó con doxiciclina en dosis de 100 mg disuelta en una ampolla de bicarbonato de sodio de 10 ml, inyectada en 5 pacientes con ecografía y en 4 por aspiración directa. De los 11 pacientes, 9 fueron tratados con escleroterapia; de estos 5 recibieron una sesión de escleroterapia, mientras que a los otros 4 se les realizó entre 2 y 3 sesiones. En 5 pacientes fue posible hacer seguimiento, ya que la atención depende de la autorización de la EPS. Conclusiones: la doxiciclina como agente esclerosante utilizado en lesiones vasculares ha demostrado ser un medicamento seguro, de bajo costo y efectivo como tratamiento inicial de hemangiomas y malformaciones vasculares en la cara. El número de aplicaciones depende del tipo de lesión a tratar.
Objective: Identify the treatment provided to patients with hemangioma and vascular deformities diagnosis .in head and neck who resorted to Oral and Maxillofacial service in Fundación Hospital de la Misericordia (HOMI) from 2012-2019 and the outcome of this treatments. Methods: Eleven (11) patients were admitted and treated by the surgical and maxillofacial team in “Fundación Hospital la Misericordia HOMI”, between January 2012 and November 2019 with the hemangioma and vascular deformities diagnosis. Nine (9) of them were treated using doxycycline as a sclerosing agent. Results: Out of the eleven (11) patients, five (5) were males and the other six (6) were females, with an age range going from 8 months, up to 13 years, for an average of 86,8 months. A sclerotherapy was performed using doxycycline, with a dosage of 100 mg dissolved in a syringe with 10 mL of sodium bicarbonate on five (5) patients with ultrasound, and four (4) with direct aspiration. Out of the eleven (11) patients, five (5) received one sclerotherapy session the remaining four (4) received 2 or 3 sessions. In five (5) of the patients it was possible to complete follow-ups since the attention depends on their healthcare provider. Conclusions: Doxycycline as a sclerosing agent used in vascular lesions has demonstrated to be a safe treatment, with low cost, and effective as an initial treatment for hemangiomas and vascular deformities on the face. The number of sessions depend on the lesion that is going to be treated.
Diagnóstico y manejo de lesiones vasculares en cabeza y cuello de pacientes pediátricos de la Fundación Hospital de la Misericordia, período 2012–2019
Diagnose and care of head and neck vascular lesions in pediatric patients from Fundación Hospital de la Misericordia, from 2012–2019
Lesiones vasculares en cabeza y cuello de pacientes pediátricos
María Alejandra Sánchez Moreno, Diego Luis Esquivel Campo
|
Recibido |
Aprobado |
Publicado |
|
05/04/2020 |
30/06/2020 |
15/07/2020 |
Citación sugerida: Sánchez Moreno MA, Esquivel Campo DL. Diagnóstico y manejo de lesiones vasculares en cabeza y cuello de pacientes pediátricos de la Fundación Hospital de la Misericordia, período 2012–2019. Acta Odonto Col. 2020; 10 (2): xx-xx. Disponible en: https://revistas.unal.edu.co/index.php/actaodontocol/article/view/86650
Resumen
Objetivo: identificar el manejo y respuesta a tratamientos que presentaron los pacientes pediátricos diagnosticados con hemangiomas y malformaciones vasculares en cabeza y cuello, que acudieron al servicio de Cirugía Oral y Maxilofacial de la Fundación Hospital de la Misericordia (HOMI) durante el período 2012–2019. Métodos: 11 pacientes fueron atendidos en el servicio de cirugía oral y maxilofacial de la Fundación HOMI, entre enero de 2012 y noviembre de 2019, con diagnóstico de hemangioma y/o malformaciones vasculares. De estos, 9 fueron tratados con doxiciclina como agente esclerosante. Resultados: se atendieron 5 pacientes masculinos y 6 femeninos con rango de edad entre los 8 meses y 13 años, con un promedio de 86,8 meses. La escleroterapia se realizó con doxiciclina en dosis de 100 mg disuelta en una ampolla de bicarbonato de sodio de 10 ml, inyectada en 5 pacientes con ecografía y en 4 por aspiración directa. De los 11 pacientes, 9 fueron tratados con escleroterapia; de estos 5 recibieron una sesión de escleroterapia, mientras que a los otros 4 se les realizó entre 2 y 3 sesiones. En 5 pacientes fue posible hacer seguimiento, ya que la atención depende de la autorización de la EPS. Conclusiones: la doxiciclina como agente esclerosante utilizado en lesiones vasculares ha demostrado ser un medicamento seguro, de bajo costo y efectivo como tratamiento inicial de hemangiomas y malformaciones vasculares en la cara. El número de aplicaciones depende del tipo de lesión a tratar.
Palabras clave: linfangioma; malformaciones vasculares; escleroterapia; doxiciclina.
Abstract
Objective: Identify the treatment provided to patients with hemangioma and vascular deformities diagnosis .in head and neck who resorted to Oral and Maxillofacial service in Fundación Hospital de la Misericordia (HOMI) from 2012-2019 and the outcome of this treatments. Methods: Eleven (11) patients were admitted and treated by the surgical and maxillofacial team in “Fundación Hospital la Misericordia HOMI”, between January 2012 and November 2019 with the hemangioma and vascular deformities diagnosis. Nine (9) of them were treated using doxycycline as a sclerosing agent. Results: Out of the eleven (11) patients, five (5) were males and the other six (6) were females, with an age range going from 8 months, up to 13 years, for an average of 86,8 months. A sclerotherapy was performed using doxycycline, with a dosage of 100 mg dissolved in a syringe with 10 mL of sodium bicarbonate on five (5) patients with ultrasound, and four (4) with direct aspiration. Out of the eleven (11) patients, five (5) received one sclerotherapy session the remaining four (4) received 2 or 3 sessions. In five (5) of the patients it was possible to complete follow-ups since the attention depends on their healthcare provider. Conclusions: Doxycycline as a sclerosing agent used in vascular lesions has demonstrated to be a safe treatment, with low cost, and effective as an initial treatment for hemangiomas and vascular deformities on the face. The number of sessions depend on the lesion that is going to be treated.
Key words: Lymphangiomas; vascular deformities; sclerotherapy; doxycycline.
Introducción
La primera clasificación fue descrita por de Mulliken y Glowacki (1) en 1982 y posteriormente fue modificada con Finn y colaboradores (2) en 1983, año en el cual se clasificaron las anomalías vasculares en tumores y malformaciones. Se considera el hemangioma, compuesto por células endoteliales y de rápida división, como el ejemplo clásico de los tumores vasculares. Generalmente, no están presentes al nacer, pero se manifiestan en las primeras semanas de la infancia. Sufren una rápida proliferación y crecimiento en el primer año de vida y luego involucionan lentamente durante los próximos 7 a 10 años.
Los hemangiomas son los tumores más comunes de la infancia y están presentes en aproximadamente el 2% de los neonatos; se manifiestan hasta en el 10% de niños durante sus primeros meses de edad. Los hemangiomas se pueden dividir en dos grupos: hemangiomas infantiles y hemangiomas congénitos. Los hemangiomas infantiles son más comunes y se refieren a los hemangiomas que pueden ser aparentes, como una mancha al nacer; estos crecen rápidamente durante los próximos meses, luego dejan de crecer aproximadamente al año y comienzan a involucionar. Los hemangiomas congénitos se forman completamente al nacer y pueden involucionar o no rápidamente (3).
Es de precisar que la dificultad y éxito quirúrgico en la escisión de esta lesión por falta de la demarcación puede causar alta morbilidad quirúrgica, recurrencia y dificultad en la continuidad de los tratamientos. A veces, los quistes residuales seccionados tienen la tendencia a crecer en la cicatriz quirúrgica. Según los datos combinados de estudios anteriores, la escisión quirúrgica completa solo fue posible en el 6% a 74% de las malformaciones linfáticas de la cabeza y el cuello. Por lo tanto, se requiere otra modalidad no quirúrgica con menos morbilidad asociada para el tratamiento de estas lesiones (1).
Las malformaciones vasculares se clasifican en términos generales en simples, combinadas y otras, que involucran vasos principales y / o se asocian con otras anomalías. Dentro de estas categorías, las malformaciones pueden ser de flujo lento o flujo rápido. Las malformaciones vasculares de flujo lento incluyen malformaciones capilares, malformaciones venosas (VM) y malformaciones linfáticas (LM). Las lesiones de flujo rápido incluyen malformaciones arteriovenosas (MAV) o fístulas. Las malformaciones vasculares combinadas a menudo se ven como una combinación de 2 o más tipos de lesiones.
Por su parte, las malformaciones vasculares (venosas, linfáticas y arteriovenosas) difieren de los hemangiomas, esto dado que las malformaciones no proliferan y tienen elementos endoteliales normales, aunque continúan creciendo a lo largo de la vida por expansión lenta. Históricamente, todas las anomalías vasculares se denominaron hemangiomas, lo que dificulta el tratamiento y la comunicación dentro de la comunidad médica. En cuanto a las malformaciones venosas, estas son lesiones congénitas formadas por colecciones de venas ectásicas; se pueden encontrar en cualquier parte del cuerpo, pero existen áreas de predilección como la cavidad oral, y músculos como el masetero, el buccinador, orbicular de los labios y la lengua (4,5).
Adicionalmente, las malformaciones venosas son el resultado de errores en la morfogénesis de las células endoteliales, que causan angiogénesis desorganizada y proliferación del músculo liso de la íntima con redes dilatadas de lagos venosos que son hemodinámicamente no funcionales. Las malformaciones venosas representan dos tercios de todas las malformaciones vasculares congénitas con una incidencia de 1 a 5 en 10 000 nacimientos y una prevalencia de 1% (4,6). Pueden aparecer en cualquier parte del cuerpo, incluyendo cabeza, cuello (40%), extremidades (40%) y tronco (20%). La ubicación y el tamaño de las malformaciones venosas abarcan desde varices asintomáticas superficiales hasta lesiones extensas y desfigurantes; pueden, además, involucrar múltiples planos tisulares, órganos y huesos.
En el momento del nacimiento, las malformaciones venosas crecen en proporción al niño y no regresan (5,6). El crecimiento es más pronunciado durante la pubertad y el embarazo. Las malformaciones venosas no tienen predilección por sexo y la edad en la presentación es típicamente durante la adultez temprana, aunque esto depende en gran medida de la ubicación, el tamaño, el efecto de masa en las estructuras adyacentes y los síntomas asociados (5).
Las malformaciones linfáticas (LM) son tumores benignos, resultado de una embriogénesis anormal del sistema linfático. Son comunes entre las malformaciones vasculares en la población pediátrica y más del 50% se producen en la región de la cabeza y el cuello. Estas lesiones se subdividen en tres tipos: lesiones macroquísticas, que contienen uno o más quistes de al menos 2 cm3 de volumen; lesiones microquísticas, que contienen quistes de un volumen individual de menos de 2 cm3 y lesiones mixtas, que presentan tanto microquistes como macroquistes.
Debido a su ubicación en la cabeza y el cuello, la LM puede causar una morbilidad funcional y cosmética significativa. Si bien, las malformaciones linfáticas son lesiones benignas, solo se ha informado de 1,6 a 16,0% de los casos que presentan involución. Con seguimiento adecuado, la involución suele ir acompañada de una recidiva. El manejo de la LM de cabeza y cuello es de cuidado debido a la estrecha asociación con estructuras vitales adyacentes y la deficiente demarcación (4).
La mayoría de los pacientes con malformaciones linfáticas (LM) se manifiestan clínicamente en los primeros 2 años de vida. La tasa de detección prenatal ha aumentado junto con el aumento del uso generalizado de imágenes prenatales. Los síntomas están determinados por el tamaño y la ubicación de la lesión y en la mayoría se presentan como una masa quística que aumenta de tamaño de forma asintomática. Las lesiones en sí mismas no son proliferativas, pero pueden aumentar de tamaño debido a la acumulación progresiva de líquido linfático. La presentación tardía u oculta ocurre, de manera común, debido a un aumento repentino en el tamaño secundario a una hemorragia espontánea o a una infección del líquido quístico, generalmente como resultado de una infección del tracto respiratorio superior. Las lesiones de la región de la cabeza y el cuello pueden causar compromiso de la vía aérea, dificultad en la alimentación, en la deglución, en la fonación, dolor y deformidad facial. La historia natural de las LM es su persistencia.
Respecto al tratamiento, históricamente, la escisión quirúrgica es el procedimiento estándar de las LM. Este, a menudo, es menos que satisfactorio, especialmente para lesiones de cabeza y cuello, con tasas de recurrencia altas que abarcan del 12% al 53%. Esto es, posiblemente, efecto de la naturaleza infiltrativa de la mayoría de las lesiones microquísticas que hacen que la escisión quirúrgica completa sea poco probable y peligrosa. Por lo tanto, la escisión quirúrgica conlleva una alta tasa de complicaciones secundarias, debido al compromiso de estructuras anatómicas de la cabeza y el cuello. El manejo quirúrgico exclusivo de la LM de cabeza y cuello puede asociarse con una importante deformidad cosmética y funcional. Un estudio estima riesgos de hasta 76% de lesión del nervio facial, 71% de infección, 65% de compromiso de la vía aérea que requiere traqueostomía, 53% de riesgo de caries dental y 24% de lesión del nervio hipogloso. Sin embargo, la experiencia clínica sugiere que la morbilidad relativa de la cirugía para LM de cabeza y cuello puede variar ampliamente dependiendo de variables como el tipo de lesión (es decir, LM macroquística, microquística o mixta) y la ubicación (por ejemplo, lengua, región geniana, parotídea etc.) (5).
Se informó sobre 5 pacientes con malformaciones linfáticas en diferentes partes del cuerpo que fueron tratados con escleroterapia percutánea con doxiciclina, un antibiótico de amplio espectro de la clase de tetraciclina, cuyo efecto fue la reducción de tamaño o resolución sintomática observada. Desde entonces, se han descrito numerosos esclerosantes en la literatura para tratar las malformaciones linfáticas. El etanol, el tetradecilsulfato de sodio (STS), la bleomicina y el OK-432 se han empleado en el tratamiento de la LM de cabeza y cuello, según las experiencias con otros procedimientos de escleroterapia con resultados variables, pero generalmente positivos (6, 7, 8, 20). Estos agentes esclerosantes pueden penetrar más allá del delgado revestimiento endotelial de los quistes vasculares y producir cicatrices imprevisibles o efectos secundarios sistémicos. Además, tal contracción cicatricial de las lesiones dificulta la posterior escisión (8, 9, 10).
En la valoración por imágenes de estas lesiones, la ecografía las muestra como masas quísticas multiloculares con septos de grosor variable. La resonancia nuclear magnética (RMN) es considerada como la modalidad de elección para evaluar la participación de las estructuras vecinas y para planificar de manera efectiva cualquier intervención quirúrgica. Algunos de los beneficios de la imagen por resonancia magnética (IRM) incluyen ausencia de radiación ionizante y falta de artefactos óseos. La apariencia típica de los LM en la exploración de IRM comprende una intensidad de señal baja en imágenes ponderadas en la secuencia T1, mientras que para la secuencia T2 abarca una intensidad de señal alta y múltiples quistes con márgenes bien demarcados en imágenes ponderadas. La osteólisis masiva, la distorsión esquelética y la hipertrofia se han descrito como secundarias a las LM cervicofaciales. Si se sospecha esto, la exploración por TC es el examen de elección debido a su excelente delimitación de las estructuras óseas (11, 12).
El manejo médico quirúrgico de estas patologías puede ser combinado, pues no existe un manejo absoluto a seguir. Por lo anterior, el objetivo de este estudio fue identificar el manejo y respuesta a tratamientos que presentaron los pacientes pediátricos diagnosticados con hemangiomas y malformaciones vasculares en cabeza y cuello, que acudieron al servicio de Cirugía Oral y Maxilofacial de la Fundación Hospital de la Misericordia (HOMI) durante el período 2012–2019.
Métodos
Se realizó un estudio retrospectivo. En la Tabla 1, a partir de Nausheen Jamal et al. se describen los agentes esclerosantes usados con mayor frecuencia y analizan su eficacia, mecanismo de acción, consideraciones y efectos adversos (9). En lo que respecta al involucramiento de actores, el servicio de estadística del hospital suministró las historias clínicas de los pacientes atendidos en dicho rango del tiempo; luego, se depuraron los diagnósticos relevantes para la investigación. Las variables utilizadas en la recolección de datos fueron: antecedentes médicos, edad, sexo, ubicación, diagnóstico clínico, síntoma, imagen diagnóstica y tratamiento. Este último se clasificó como directo o guiado por ecografía, número de sesiones, recidiva y secuela.
Tabla 1. Características de agentes esclerosantes y embolizantes más utilizados (9)
|
Agente esclerosante |
Mecanismo de acción |
Consideraciones |
Efectos adversos |
Eficacia |
|
Etanol absoluto |
Lesión del epitelio, desnaturalización de proteínas, trombosis. |
Considerado el más efectivo, pero también el más tóxico. |
Lesión nerviosa, dolor, necrosis cutánea, TVP y EP, colapso cardiopulmonar. |
Tasa promedio de respuesta: 74%. Respuesta completa: 27%-68%. Tasa de complicaciones: 8%-28%. |
|
Tetradecil sulfato de sodio (Tipo detergente) |
Detergente libera lípidos transmembrana, incrementa la permeabilidad. |
Ampliamente usado para tratar malformaciones vasculares (MV) en cabeza y cuello, baja tasa de complicaciones; bueno en lesiones superficiales. |
Hiperpigmentación, dolor, lesión nerviosa, equimosis, edema. |
Respuesta general: 83%. Respuesta completa: 33%. Tasa de complicaciones: 0%. |
|
Oleato de etanolamina |
Emulsión de ácidos grasos que inducen daño endotelial y trombosis. |
Baja tasa de complicaciones, usado comúnmente en cabeza y cuello. |
Ulceración y necrosis cutánea. |
Respuesta general: 88%-100%. Respuesta completa: 8%-98%: Tasa de complicaciones: 3%. |
|
Bleomicina |
Reacción inflamatoria inespecífica. |
Eficacia similar a la del alcohol en MV superficiales, con menos efectos adversos. |
Mucositis, alopecia, toxicidad pulmonar, hiperpigmentación. |
Respuesta general: 70%-100%. Respuesta completa: 20%-57%. Tasa de complicaciones 6%. |
|
Doxiciclina |
Inhibe metaloproteinasas MMP y factor de crecimiento endotelial vascular VEGF, disminuyendo la angiogénesis. |
Baja tasa de complicaciones. |
Incomodidad severa durante la inyección. |
Respuesta general: 67%-100%. Respuesta completa: 55%-64%. Tasa de complicaciones: 0%. |
|
Morruato de sodio (Tipo detergente) |
Afecta los lípidos de la membrana endotelial, con lo que causa agregación plaquetaria y de granulocitos. |
Baja tasa de complicaciones, ampliamente disponible, comúnmente usado en cabeza y cuello. |
Pigmentación, necrosis cutánea, anafilaxia. |
Respuesta general: 100%. Respuesta completa: 55.7%. Tasa de complicaciones: 6%. |
|
Bleomicina A5 |
Destrucción de células endoteliales, inflamación, fibrosis y obstrucción vascular. |
Similar a la bleomicina, pero con mayor costo-beneficio. |
Atrofia subcutánea, úlceras, fiebre transitoria e inflamación. |
Respuesta general: >95%. Respuesta completa: 46%-100%. Tasa de complicaciones: 2%. |
|
Polidocanol (Tipo detergente) |
Causa lisis del endotelio. |
Baja tasa de complicaciones. |
Hiperpigmentación, necrosis cutánea. |
Respuesta general: 100% después de 2 y 3 sesiones en estudios retrospectivos pequeños. Tasa de complicaciones: 3%. |
|
OK-432(Picibanil) |
Inflamación, liberación de citoquinas, aumento de permeabilidad endotelial. |
Efectos secundarios mínimos a nivel sistémico cuando se usa en cabeza y cuello. |
Fiebre, dolor, inflamación local. |
Respuesta general: 50%-95%. Respuesta completa: 28%-57%. Tasare de complicaciones: 0-30%. |
|
Agentes embolizantes n-Butil- Cianoacrilato |
Adhesivo que se solidifica al contacto con materiales iónicos (sangre, suero). |
Usualmente utilizado en combinación con un agente esclerosante; puede disminuir el sangrado si se inyecta preoperatorio. |
Causa inflamación perivascular, los catéteres pueden quedarse alojados en el adhesivo. |
No hay resultados reportados de su uso como monoterapia. |
|
Etil celulosa (Etanol gelificado) |
Similar al etanol absoluto con propiedades embolizantes. |
Bueno en MV superficiales, el gel incrementa el tiempo de contacto. Teóricamente menos complicaciones sistémicas que el etanol absoluto. |
Lesión nerviosa, dolor, necrosis cutánea. |
Mejoras funcionales y estéticas en 89% y 80% respectivamente, en un estudio prospectivo. |
Fuente: elaboración propia.
Como criterio de inclusión se considero a los pacientes pediátricos hasta los 18 años, cuyo diagnóstico fue de hemangioma o malformación vascular, atendidos por el servicio de Cirugía Oral y Maxilofacial de la Fundación HOMI. En cuanto a criterios de exclusión, no se consideraron pertinentes para el estudio las lesiones vasculares asociadas a síndromes: con base en esos diagnósticos se realiza una búsqueda de la literatura con el fin de encontrar la clasificación que mejor se adapte, tanto al estudio como a los diagnósticos realizados. En mayo del 2018, la International Society for the Study of Vascular Anomalies (ISSVA) (7) llevó a cabo una asamblea general en Amsterdam, Holanda, donde se realizó una actualización a la clasificación del año 2014 con la que se venía trabajando. Después de comparar dichas clasificaciones se decide trabajar con la clasificación clásica propuesta en 1982 por Mulliken y Glovackitreat, ya que es la que se ajusta de manera óptima a los diagnósticos realizados en la Fundación HOMI. Así, se tomaron los casos en los cuales los pacientes tuvieran diagnóstico certero basados en dicha clasificación, dicho diagnóstico y tratamiento fue realizado en la misma institución.
Los datos de los registros clínicos, las imágenes y las fotografías se recopilaron de los registros médicos del servicio de Cirugía Oral y Maxilofacial del hospital para cada paciente. En todos los pacientes y sesiones se utilizó la doxiciclina como sustancia esclerosante. La elección de doxiciclina, como esclerosante, se determinó, de acuerdo a la autorización por la dirección científica del hospital, soportada por estudios que muestran este medicamento como el de mayor eficacia y un bajo porcentaje de complicaciones (12).
El protocolo de esclerosis utilizado se basó en el realizado por Deepika Nehra y colaboradores. Se preparó una solución de doxiciclina de 10 mg / ml, disolviendo 100 mg de doxiciclina en 10 ml de solución salina inyectable. El volumen de líquido aspirado se reemplazó con un volumen igual de solución de doxiciclina a través de inyección percutánea sin retirar la aguja aspirante, hasta un máximo de 200 mg de doxiciclina (20 ml de solución). Después de retirar la aguja, cada sitio de punción se cerró con una sola sutura interrumpida de catgut simple 5-0 para evitar la salida de la solución [Imagen 1] (12).
Imagen 1. (A) Ampolla de bicarbonato de sodio y tableta de doxiciclina (B)y(C). Solución lista para realizar infiltración

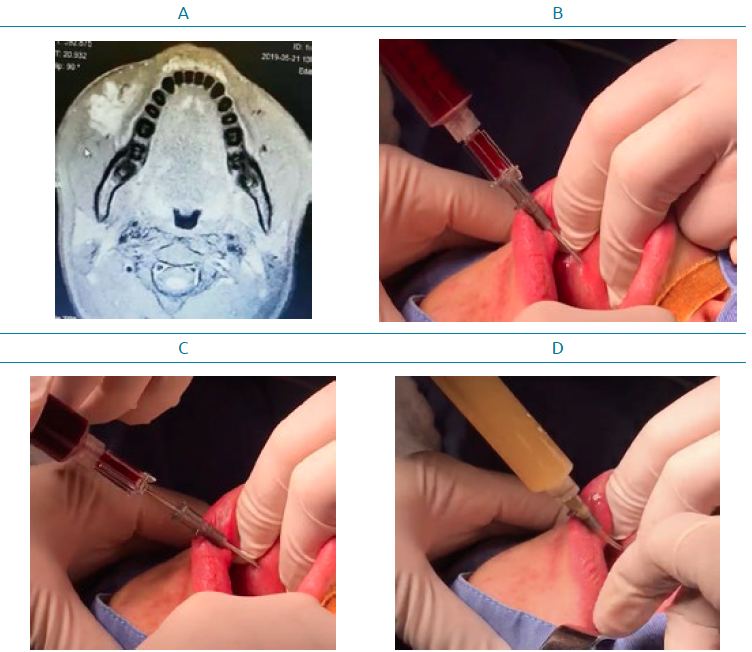
Es de precisar que en el protocolo de la Fundación HOMI se siguen los mismos parámetros. Estos son: equipo portátil de ecografía para infiltración percutánea, especialmente en linfangiomas microquisticos; una tableta de doxiciclina de 100 mg disuelta en una ampolla de bicarbonato de sodio de 10 ml (no se utiliza solución salina ya que el bicarbonato de sodio permite dilución eficaz al disminuir la formación de grumos en la solución) y jeringa de 10ml, jelco calibre 16. La cantidad de solución es determinada por el volumen del contenido aspirado de la lesión (Imagen 2).
Imagen 2. Técnica de esclerosis con doxiciclina. A. IRM en T1. B. Aspiración de lesión con jelco No.16. C. Retiro de aguja se mantiene funda. D. Inyección doxiciclina
Consideraciones éticas
Estudio considerado sin riesgo. Con la autorización previa del Comité de Ética y Metodología de la Investigación de la Facultad de Odontología, Universidad Nacional de Colombia, y del Comité de Ética de la Fundación HOMI se accedió a la base de datos del servicio de Cirugía Oral y Maxilofacial de la fundación desde enero de 2012 hasta noviembre de 2019.
Resultados
Este apartado presenta los resultados de estudio respecto al manejo y respuesta a tratamientos que presentaron los pacientes (ver Tabla 2).
Se encontró que 9 de los 11 pacientes fueron tratados con escleroterapia con doxiciclina. Dicho procedimiento se realizó bajo anestesia general y todos los casos fueron de manejo intrahospitalario debido a la dificultad, ya fuese la de garantizar la vía aérea y/o el manejo del dolor.
Los casos de LM se diagnosticaron clínicamente y se confirmaron mediante imágenes, como ecografía o resonancia magnética (RM). La ecografía se considera la primera opción para el diagnóstico de malformaciones vasculares, ya que genera una evaluación con un procedimiento mínimamente invasivo. Esta se utiliza, también, como guía en el tratamiento de escleroterapia. Sin embargo, cuenta con limitaciones como lo son: la falta de experticia por parte del operador, la posibilidad de tener una imagen tridimensional con el fin de valorar la extensión de las lesiones y las dificultades para llegar a ciertas estructuras anatómicas (8).
Es importante establecer que la RM da una visión mucho más amplia, puesto que permite visualizar con mayor precisión la ubicación y extensión de la lesión. De igual manera, permite visualizar el tejido blando y vascular, lo que permite dar un diagnóstico más acertado. Adicionalmente no utiliza radiación ionizante, se realiza con un compuesto de gadolinio intravenoso como medio de contraste en algunos casos. Como desventaja se encuentra que su uso depende de la colaboración y comportamiento del paciente, por lo cual en pacientes menores de 5 años o claustrofóbicos se debe realizar bajo anestesia general o sedación (8, 9).
Tabla 2. Resultados casos clínicos Fundación HOMI
|
Edad (años)/ Sexo |
Ubicación |
Lado |
Signo clínico |
Apoyo diagnóstico |
Diagnóstico |
Tamaño (cm) |
Tratamiento |
Sesiones |
Resultado |
Secuelas |
|
5/ M |
Lengua Dorso |
Der. |
Lesión nodular de consistencia, firme color rojizo. |
No |
Linfangioma |
2,5 |
Esc. |
2 |
Edema |
No |
|
0,8/F |
Lengua Dorso |
Der. |
Aumento de contorno asociado a cambio de coloración con hiperplasia papilar. |
Ecodoppler |
Linfangioma |
4 |
Res. |
N/A |
Involución |
No |
|
9/F |
Lengua Dorso |
Der. |
Aumento de contorno. |
TAC, RMN |
Linfangioma |
2 |
Res. |
N/A |
Involución |
No |
|
10/F |
Región maseterina |
Der. |
Aumento de volumen, edema indurado levemente doloroso a la palpación de coloración violácea. |
Ecodoppler |
Linfangioma |
0,7 |
Esc. |
1 |
Involución |
No |
|
0,8/F |
Infraorbitario y malar |
Izq. |
Asimetría por aumento de volumen facial, masa indurada no delimitada. |
Arteriografía |
Linfangioma |
5 |
Esc. y Res. |
2 |
Involución |
Fasciculaciones |
|
10/M |
Región maseterina |
Der. |
Edema con equimosis asociada, consistencia blanda, dolor leve a la palpación. |
Ecodoppler RMN |
Hemangioma |
5 |
Esc. |
3 |
Involución |
No |
|
12/M |
Lengua dorso Región geniana Mentón |
Izq. |
Lesión nodular en dorso de lengua, violáceas, masa en hemicara y mentón indurada y dolorosa a la palpación. |
TAC |
Linfangioma Linfangioma Linfangioma |
6 3 2 |
Esc. |
3 |
Involución |
No |
|
4/F |
Ángulo mandibular |
Izq. |
Deformidad de contorno de consistencia resiliente. |
TAC |
Malformación vascular venosa |
2 |
Esc. |
1 |
Involución y deformación de contorno |
No |
|
8/M |
Paladar |
Izq. |
Lesión macular. |
RMN |
Malformación arteriovenosa |
1 |
Esc. |
1 |
Macula violácea |
No |
|
13/M |
Submandibular |
Izq. |
Edema. |
Ecodoppler |
Hemangioma |
5 |
Esc. |
1 |
Involución |
No |
|
6/F |
Región mandibular |
Izq. |
Eritema, calor, dolor aumento de volumen, |
RMN |
Linfangioma |
10 |
Esc. |
1 |
Involución |
No |
|
Der: derecho. Izq: Izquierdo. M: masculino. F: Femenino. TAC: tomografía axial computarizada. RMN: Resonancia magnética nuclear. Esc: escleroterapia. Res: resección quirúrgica. |
Fuente: elaboración propia.
Se realizó un análisis descriptivo en el cual se encontraron 11 pacientes, 5 masculinos y 6 femeninos entre los 8 meses y 13 años, con un promedio de 86,8 meses. El diagnóstico se basó en los datos clínicos y en imágenes de apoyo diagnóstico; en 3 de los pacientes se realizó una resonancia magnética contrastada, en 3 pacientes tomografía axial computarizada, en 4 una ecografía Doppler y en 1 paciente se realizó una arteriografía.
De los 11 pacientes, 9 fueron tratados con escleroterapia con doxiciclina, dicho procedimiento se realizó bajo anestesia general, con hospitalización para control del dolor, infección y manejo de la vía aérea.
El linfangioma es el diagnóstico de mayor incidencia con un 63,6% (7 pacientes) de los pacientes (ver Tabla 2). Se presentó solo una malformación arteriovenosa, una venosa y dos hemangiomas.
Un solo caso presentó secuelas post tratamiento (fasciculaciones).
El número de sesiones de escleroterapia varió entre una y tres y el resultado en todas las lesiones fue una involución confirmada con ecografía.
Una limitante del estudio fue el seguimiento de los tratamientos por dificultades administrativas (autorización EPS).
Discusión
Aunque la doxiciclina ha sido utilizada como un esclerosante durante años, su mecanismo de acción exacto aún no está claro. Parece inducir una reacción inflamatoria dentro de la cavidad revestida del endotelio, que conduce a la deposición de fibrina y colágeno con una involución final. También, actúa como un inhibidor de la angiogénesis al interferir con la proliferación y migración celular. Esto lo hace mediante la inhibición de la matriz de metaloproteinasa (MMP) y la supresión de la angiogénesis y linfangiogénesis inducida por el factor de crecimiento endotelial vascular (VEGF) (13). Su eficacia se ha establecido previamente y muestra tasas de resolución de LM significativas comparables con las tasas de 70 a 100% encontradas en la literatura. Curiosamente, los pacientes de esta investigación con resolución completa tienen la mayor duración de seguimiento, durante aproximadamente 8 años, lo que sugiere que el uso de la escleroterapia con doxiciclina se correlaciona con mejores resultados a largo plazo (9).
Las complicaciones observadas en otros estudios, como hemorragia post tratamiento, fiebre, cicatrización y desarrollo del síndrome de Horner no ocurrieron en nuestros pacientes (15, 19). Lo anterior pese a que los niveles sistémicos de doxiciclina postratamiento se elevan a niveles supra-terapéuticos en pacientes que reciben una dosis estándar de escleroterapia (nivel medio = 16 mg / ml, comparado con un rango terapéutico normal de 1,5 a 2,1 mg / ml). En el estudio se reporta un caso de daño nervioso que termina en una fasciculación en el lugar de la lesión, posterior a la escleroterapia (9, 14).
Otros tipos de agentes de escleroterapia están disponibles y se han descrito para su uso, incluyendo bleomicina, OK-43214, etanol, tetradecil sulfato de sodio (STS), ethibloc y ácido acético. Cada uno tiene diferentes consideraciones y posibles efectos secundarios. La doxiciclina puede tener algunas ventajas significativas sobre otros agentes de escleroterapia, ya que ha sido bien tolerada. A su vez, se han reportado efectos secundarios mínimos, es económica y está ampliamente disponible.
Cabe recordar que el presente estudio estuvo limitado por el tamaño de la muestra, la heterogeneidad de las lesiones (tamaño y localización), el diseño retrospectivo, el cruce entre esclerosantes y las dosis variadas de doxiciclina administradas durante el período de estudio. Debido a que las lesiones fueron heterogéneas, el mayor desafío fue determinar objetivamente la respuesta al tratamiento. Las imágenes variaron según la presentación de la lesión, de su ubicación y las características clínicas al realizar el examen. El seguimiento por imágenes se realizó por ultrasonido (ecografía). Al no realizar imagen por resonancia magnética y tomografía computarizada se dificulta la comparación pre y post de las lesiones. Fundamentalmente, el resultado de la esclerosis con doxiciclina se determinó de forma subjetiva con base en los signos y síntomas durante la evolución del paciente.
En reconocimiento de la necesidad de evaluaciones más objetivas, la RM se ha convertido en la modalidad de elección para la evaluación y la planificación preoperatorias. En la actualidad, las imágenes de seguimiento, generalmente, se realizan con ultrasonido para que las imágenes se puedan comparar con las imágenes de procedimiento. Si ya no se observa la lesión, la RM se repite en 6 meses para confirmar la resolución completa, puesto que es más sensible que la ecografía. Para LM más profundos que son difíciles de evaluar debido a la ubicación, la RM se repite cuando se cree que el tratamiento está completo. Esto, pese a que las imágenes de seguimiento más costosas y consistentes representan un complemento útil del protocolo de tratamiento y permiten lograr una evaluación más completa sobre la evolución de la lesión.
La dosis de doxiciclina fue una variable para cada paciente de acuerdo al tipo de lesión, empero, no existen datos o pautas concluyentes con respecto a la dosis aceptable de doxiciclina para la inyección intralesional de LM en pacientes pediátricos (16, 17). Los estudios suelen citar un protocolo de tratamiento basado en la concentración de 10 a 20 mg / ml de doxiciclina. En nuestro protocolo frente a las malformaciones, especialmente las linfáticas microquísticas y mixtas, el volumen de la solución esclerosante depende del volumen aspirado de la o las lesiones, lo que dificulta su estandarización.
Finalmente, con base al análisis y resultados del estudio se establecerán modificaciones al protocolo de la doxiciclina, con lo que se espera alcanzar una verificación más exacta de los resultados basados en las imágenes diagnósticas previas y de control al tratamiento.
Agradecimientos
A la Universidad Nacional de Colombia y su facultad de odontología. A la Fundación Hospital de la Misericordia por permitirnos la realización de este proyecto de investigación.
Contribución de los autores
María Alejandra Sánchez Moreno: en la recolección de datos y redacción del documento. Diego Luis Esquivel Campo: en la aplicación de casuística y redacción del documento.
Conflictos de interés
No se presentan conflictos de interés.
Referencias
1. Mulliken JB, Glowacki J. Hemangiomas and vascular malformations in infants and children: a classification based on endothelial characteristics. Plast Reconstr Surg. 1982; 69(3): 412–422.http://doi.org/10.1097/00006534-198203000-00002
2. Finn MC, Glowacki J, Mulliken JB. Congenital vascular lesions: clinical application of a new classification. J Pediatr Surg. 1983; 18(6): 894–900. http://doi.org/10.1016/s0022-3468(83)80043-8
3. Brucker AL, Frieden IJ. Hemangiomas of infancy. J Am Acad Dermatol. 2003; 48(4): 477–493. http://doi.org/10.1067/mjd.2003.200
4. Denise M, Adams, Anne W. Lucky. Cervicofacial vascular anomalies. I. Hemangiomas and other benign vascular tumors. Seminars in Pediatric Surgery. 2006; 15(2): 124–132. https://doi.org/10.1053/j.sempedsurg.2006.02.010
5. Zhou Q, Zheng JW, Mai HM, Luo QF, Fan XD, Su LX, et. al. Treatment guidelines of lymphatic malformations of the head and neck. Oral Oncol. 2011; 47(12): 1105–1109. https://doi.org/10.1016/j.oraloncology.2011.08.001
6. Dasgupta R, Adams D, Elluru R, Wentzel MS, Azizkhan RG. Noninterventional treatment of selected head and neck lymphatic malformations. Journal of Pediatric Surgery. 2008; 43(5): 869–873. https://doi.org/10.1016/j.jpedsurg.2007.12.029
7. ISSVA. Classification of Vascular Anomalies. International Society for the Study of Vascular Anomalies. 2018. Disponible en: https://www.issva.org/classification
8. Hage AN, Beecham Chick JF, Srinivasa RN, Chauhan NR, Acord M, Gemmete JJ. Treatment of Venous Malformations:
The Data, Where We Are, and How It Is Done. Tech Vasc Interventional Rad. 2018; 21(2): 45–54. https://doi.org/10.1053/j.tvir.2018.03.001
9. Jamal N, Ahmed S, Miller T, Bent J, Brook A, Parikh S, Ankola A. Doxycycline sclerotherapy for pediatric head and neck macrocystic lymphatic malformations: A case series and review of the literature. International Journal of Pediatric Otorhinolaryngology. 2012; 76(8): 1127–1131. https://doi.org/10.1016/j.ijporl.2012.04.015
10. Hawkins CM, Chewning RC. Diagnosis and Management of Extracranial Vascular Malformations in Children: Arteriovenous malformations, venous malformations, and lymphatic malformations. Seminars in Roentgenology. 2019. https://doi.org/10.1053/j.ro.2019.06.004
11. Thomas DM, Wieck MM, Grant CN, Zeinati C, Howell LK, Anselmo DM. Doxycycline Sclerotherapy Is Superior in the Treatment of Pediatric Lymphatic Malformations. 2016; 27(12): 1846–1856. https://doi.org/10.1016/j.jvir.2016.08.012
12. Nehra D, Jacobson L, Barnes P, Mallory B, Albanese CT, Sylvester KG. Doxycycline sclerotherapy as primary treatment of head and neck lymphatic malformations in children. Journal of Pediatric Surgery. 2008; 43(3): 451–460. https://doi.org/10.1016/j.jpedsurg.2007.10.009
13. Brouillard P, Vikkula M. Vascular malformations: localized defects in vascular morphogenesis. Clin Genet. 2003; 63(5): 340–51. https://doi.org/10.1034/j.1399-0004.2003.00092.x
14. Bai Y, Jia J, Huang XX, Alsharif MJ, Zhao JH, Zhao YF. Sclerotherapy of Microcystic Lymphatic Malformations in Oral and Facial Regions. J Oral Maxillofac Surg. 2009; 67(2): 251–256. https://doi.org/10.1016/j.joms.2008.06.046
15. Shergill A, John P, Amaral JG. Doxycycline sclerotherapy in children with lymphatic malformations: outcomes, complications and clinical efficacy. Pediatr Radiol. 2012; 42(9): 1080–8. https://doi.org/10.1007/s00247-012-2406-2
16. Hurewitz AN, Lidonicci K, Wu CL, Reim D, Zucker S. Histologic changes of doxycycline pleurodesis in rabbits. Effect of concentration and pH. Chest. 1994; 106(4): 1241–1245. https://doi.org/10.1378/chest.106.4.1241
17. Farnoosh S, Don D, Koempel J, Panossian A, Anselmo D, Stanley P. Efficacy of doxycycline and sodium tetradecyl sulfate sclerotherapy in pediatric head and neck lymphatic malformations. Int J Pediatr Otorhinolaryngol. 2015; 79(6): 883-887.
https://doi.org/10.1016/j.ijporl.2015.03.024
18. Gurgacz S, Zamora L, Scott NA. Percutaneous sclerotherapy for vascular malformations: A systematic review. Ann Vasc Surg. 2014; 28(5): 1335–1349.https://doi.org/doi/10.1016/j.avsg.2014.01.008
19. Kirse DJ, Suen JY, Stern SJ, Schaefer RF, Roberson PK. Histologic effect of doxycycline sclerotherapy on rat femoral nerve. Head Neck. 1996; 18(6): 506–511. https://doi.org/doi10.1002/(SICI)1097-0347(199611/12)18:6<506::AID-HED4>3.0.CO;2-6
20. Molitch HI, Unger EC, Witte CL, vanSonnenberg E. Percutaneous sclerotherapy of lymphangiomas. Radiology. 1995; 194(2): 343–347. https://doi.org/10.1148/radiology.194.2.7529933
Referencias
Mulliken JB, Glowacki J. Hemangiomas and vascular malformations in infants and children: a classification based on endothelial characteristics. Plast Reconstr Surg. 1982; 69(3): 412–422. http://doi.org/10.1097/00006534-198203000-00002
Finn MC, Glowacki J, Mulliken JB. Congenital vascular lesions: clinical application of a new classification. J Pediatr Surg. 1983; 18(6): 894–900. http://doi.org/10.1016/s0022-3468(83)80043-8
Brucker AL, Frieden IJ. Hemangiomas of infancy. J Am Acad Dermatol. 2003; 48(4): 477–493. http://doi.org/10.1067/mjd.2003.200
Denise M, Adams, Anne W. Lucky. Cervicofacial vascular anomalies. I. Hemangiomas and other benign vascular tumors. Seminars in Pediatric Surgery. 2006; 15(2): 124–132. https://doi.org/10.1053/j.sempedsurg.2006.02.010
Zhou Q, Zheng JW, Mai HM, Luo QF, Fan XD, Su LX, et. al. Treatment guidelines of lymphatic malformations of the head and neck. Oral Oncol. 2011; 47(12): 1105–1109. https://doi.org/10.1016/j.oraloncology.2011.08.001
Dasgupta R, Adams D, Elluru R, Wentzel MS, Azizkhan RG. Noninterventional treatment of selected head and neck lymphatic malformations. Journal of Pediatric Surgery. 2008; 43(5): 869–873. https://doi.org/10.1016/j.jpedsurg.2007.12.029
ISSVA. Classification of Vascular Anomalies. International Society for the Study of Vascular Anomalies. 2018. Disponible en: https://www.issva.org/classification
Hage AN, Beecham Chick JF, Srinivasa RN, Chauhan NR, Acord M, Gemmete JJ. Treatment of Venous Malformations:
The Data, Where We Are, and How It Is Done. Tech Vasc Interventional Rad. 2018; 21(2): 45–54. https://doi.org/10.1053/j.tvir.2018.03.001
Jamal N, Ahmed S, Miller T, Bent J, Brook A, Parikh S, Ankola A. Doxycycline sclerotherapy for pediatric head and neck macrocystic lymphatic malformations: A case series and review of the literature. International Journal of Pediatric Otorhinolaryngology. 2012; 76(8): 1127–1131. https://doi.org/10.1016/j.ijporl.2012.04.015
Hawkins CM, Chewning RC. Diagnosis and Management of Extracranial Vascular Malformations in Children: Arteriovenous malformations, venous malformations, and lymphatic malformations. Seminars in Roentgenology. 2019. https://doi.org/10.1053/j.ro.2019.06.004
Thomas DM, Wieck MM, Grant CN, Zeinati C, Howell LK, Anselmo DM. Doxycycline Sclerotherapy Is Superior in the Treatment of Pediatric Lymphatic Malformations. 2016; 27(12): 1846–1856. https://doi.org/10.1016/j.jvir.2016.08.012
Nehra D, Jacobson L, Barnes P, Mallory B, Albanese CT, Sylvester KG. Doxycycline sclerotherapy as primary treatment of head and neck lymphatic malformations in children. Journal of Pediatric Surgery. 2008; 43(3): 451–460. https://doi.org/10.1016/j.jpedsurg.2007.10.009
Brouillard P, Vikkula M. Vascular malformations: localized defects in vascular morphogenesis. Clin Genet. 2003; 63(5): 340–51. https://doi.org/10.1034/j.1399-0004.2003.00092.x
Bai Y, Jia J, Huang XX, Alsharif MJ, Zhao JH, Zhao YF. Sclerotherapy of Microcystic Lymphatic Malformations in Oral and Facial Regions. J Oral Maxillofac Surg. 2009; 67(2): 251–256. https://doi.org/10.1016/j.joms.2008.06.046
Shergill A, John P, Amaral JG. Doxycycline sclerotherapy in children with lymphatic malformations: outcomes, complications and clinical efficacy. Pediatr Radiol. 2012; 42(9): 1080–8. https://doi.org/10.1007/s00247-012-2406-2
Hurewitz AN, Lidonicci K, Wu CL, Reim D, Zucker S. Histologic changes of doxycycline pleurodesis in rabbits. Effect of concentration and pH. Chest. 1994; 106(4): 1241–1245. https://doi.org/10.1378/chest.106.4.1241
Farnoosh S, Don D, Koempel J, Panossian A, Anselmo D, Stanley P. Efficacy of doxycycline and sodium tetradecyl sulfate sclerotherapy in pediatric head and neck lymphatic malformations. Int J Pediatr Otorhinolaryngol. 2015; 79(6): 883-887. https://doi.org/10.1016/j.ijporl.2015.03.024
Gurgacz S, Zamora L, Scott NA. Percutaneous sclerotherapy for vascular malformations: A systematic review. Ann Vasc Surg. 2014; 28(5): 1335–1349. httsp://doi.org/doi/10.1016/j.avsg.2014.01.008
Kirse DJ, Suen JY, Stern SJ, Schaefer RF, Roberson PK. Histologic effect of doxycycline sclerotherapy on rat femoral nerve. Head Neck. 1996; 18(6): 506–511. httsp://doi.org/doi10.1002/(SICI)1097-0347(199611/12)18:6<506::AID-HED4>3.0.CO;2-6
Molitch HI, Unger EC, Witte CL, vanSonnenberg E. Percutaneous sclerotherapy of lymphangiomas. Radiology. 1995; 194(2): 343–347. https://doi.org/10.1148/radiology.194.2.7529933
Cómo citar
APA
ACM
ACS
ABNT
Chicago
Harvard
IEEE
MLA
Turabian
Vancouver
Descargar cita
Licencia
Derechos de autor 2020 María Alejandra Sánchez Moreno, Diego Luis Esquivel Campo

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
- Los autores/as conservarán sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la licencia Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación esta revista.
- Los autores/as podrán adoptar otros acuerdos de licencia no exclusiva de distribución de la versión de la obra publicada (p. ej.: depositarla en un archivo telemático institucional o publicarla en un volumen monográfico) siempre que se indique la publicación inicial en esta revista.
- Se permite y recomienda a los autores/as difundir su obra a través de Internet (p. ej.: en archivos telemáticos institucionales o en su página web) antes y durante el proceso de envío, lo cual puede producir intercambios interesantes y aumentar las citas de la obra publicada. (Véase El efecto del acceso abierto).
- Una vez sometido el artículo no se aceptaran cambios respecto a la incorporación o retiro de autores.






















