Eminectomía bilateral como tratamiento para luxación crónica de articulación temporomandibular. Reporte de caso
Bilateral eminectomy as a treatment for chronic temporomandibular joint dislocation. Case report
DOI:
https://doi.org/10.15446/aoc.v12n1.97073Palabras clave:
articulación temporomandibular, luxación articular, cóndilo mandibular, eminectomía, cápsula articular (es)temporomandibular joint, dislocation joint, mandibular condyle, eminectomy, Joint capsule (en)
Introducción: la luxación de la articulación temporomandibular es un desplazamiento del cóndilo fuera de sus posiciones funcionales dentro de la fosa articular y la eminencia articular, la cual ocasiona una pérdida completa de la función articular. La luxación crónica es toda luxación aguda que progresa sin un tratamiento específico y que puede ser de carácter recurrente. La eminectomía es un tratamiento quirúrgico definitivo contra la luxación crónica de articulación temporomandibular. Objetivo: reportar el caso clínico de un paciente masculino, de la tercera década de su vida, con diagnóstico de luxación crónica de la articulación temporomandibular de cinco meses de evolución y presentar una revisión actualizada de la literatura sobre este procedimiento quirúrgico. Caso clínico: el paciente fue tratado quirúrgicamente con eminectomía bilateral. Discusión: la eminectomía es un procedimiento quirúrgico controversial; sin embargo, recientes investigaciones lo catalogan como seguro y efectivo. Conclusión: el caso clínico presentado muestra un buen resultado.
Background: Temporo-mandibular joint dislocation is a displacement of the condyle, out of its functional positions within the articular fossa and articular eminence, causing a complete loss of joint function. Chronic dislocation is any acute dislocation that progresses without specific treatment and that can be recurrent. Eminectomy is a definitive surgical treatment for chronic temporomandibular joint dislocation. Objective: To report the clinical case of a male patient in the third decade of his life with a diagnosis of chronic dislocation of the temporomandibular joint of 5 months of evolution and to carry out an updated review of the literature on this surgical procedure. Case Report: The patient was treated surgically with bilateral eminectomy. Discussion: Eminectomy is a controversial surgical procedure; recent research classifies it as safe and effective. Conclusion: The presented clinical case shows a good result.
Eminectomía bilateral como tratamiento para luxación crónica de articulación temporomandibular. Reporte de caso
Bilateral eminectomy as a treatment for chronic temporomandibular joint dislocation. Case report
Marco Xavier Vizuete–Bolaños, Edith Bahena–Martínez, Carmen Sessaty–Flores, Adrián Hernández–Cruz
|
Recibido |
Aprobado |
Publicado |
|
08/07/2021 |
07/10/2021 |
15/01/2022 |
Citación sugerida: Vizuete–Bolaños MX, Bahena–Martínez E, Sessaty–Flores C, Hernández–Cruz A. Eminectomía bilateral como tratamiento para luxación crónica de articulación temporomandibular. Reporte de caso. Reporte de caso. Acta Odont Col. 2022; 12(1): 58–71. Disponible en: https://revistas.unal.edu.co/index.php/actaodontocol/article/view/97073
Resumen
Introducción: la luxación de la articulación temporomandibular es un desplazamiento del cóndilo fuera de sus posiciones funcionales dentro de la fosa articular y la eminencia articular, la cual ocasiona una pérdida completa de la función articular. La luxación crónica es toda luxación aguda que progresa sin un tratamiento específico y que puede ser de carácter recurrente. La eminectomía es un tratamiento quirúrgico definitivo contra la luxación crónica de articulación temporomandibular. Objetivo: reportar el caso clínico de un paciente masculino, de la tercera década de su vida, con diagnóstico de luxación crónica de la articulación temporomandibular de cinco meses de evolución y presentar una revisión actualizada de la literatura sobre este procedimiento quirúrgico. Caso clínico: el paciente fue tratado quirúrgicamente con eminectomía bilateral. Discusión: la eminectomía es un procedimiento quirúrgico controversial; sin embargo, recientes investigaciones lo catalogan como seguro y efectivo. Conclusión: el caso clínico presentado muestra un buen resultado.
Palabras clave: articulación temporomandibular; luxación articular; cóndilo mandibular; cápsula articular; eminectomía.
Abstract
Background: Temporo-mandibular joint dislocation is a displacement of the condyle, out of its functional positions within the articular fossa and articular eminence, causing a complete loss of joint function. Chronic dislocation is any acute dislocation that progresses without specific treatment and that can be recurrent. Eminectomy is a definitive surgical treatment for chronic temporomandibular joint dislocation. Objective: To report the clinical case of a male patient in the third decade of his life with a diagnosis of chronic dislocation of the temporomandibular joint of 5 months of evolution and to carry out an updated review of the literature on this surgical procedure. Case Report: The patient was treated surgically with bilateral eminectomy. Discussion: Eminectomy is a controversial surgical procedure; recent research classifies it as safe and effective. Conclusion: The presented clinical case shows a good result.
Key words: Temporomandibular joint; Dislocation joint; Mandibular condyle; Joint capsule; Eminectomy.
Introducción
La articulación temporomandibular (ATM por sus siglas en español) es considerada una de las articulaciones más complejas del organismo, ya que permite movimientos en bisagra (ginglimoide) y de deslizamientos (artrodial); por lo tanto, se la denomina una articulación ginglimoartrodial bilateral (1). Está conformada por: el cóndilo mandibular, la fosa articular del temporal y el disco interarticular que se encuentra interpuesto entre el cóndilo y la fosa articular; permitiendo de esta manera, junto con sus ligamentos, intervenir en funciones indispensables como hablar, masticar, deglutir, bostezar e incluso la producción de diferentes expresiones faciales (1, 2).
La luxación de la ATM se define como un desplazamiento no autolimitado del cóndilo fuera de sus posiciones funcionales dentro de la fosa articular y la pendiente posterior de la eminencia articular, lo que ocasiona una perdida completa de la función articular e imposibilita la reducción por parte del paciente (3). Es muy importante diferenciarlo de la subluxación, que se refiere a una afección en la que la articulación se desplaza transitoriamente sin pérdida completa de la función articular y, generalmente, hay posibilidad de reducción por parte del paciente (3, 4).
Las patologías en relación con la ATM tienen una prevalencia del 25-50%, y la luxación de ATM es la causa de la patología del 3-7%; además, representa el 3% de todas las luxaciones articulares del cuerpo humano (5).
Las luxaciones de la ATM se pueden clasificar dependiendo de:
1) Localización anatómica del cóndilo en relación con la eminencia articular:
•La luxación anterior es la más frecuente y en esta el cóndilo mandibular se localiza arriba y delante de la eminencia articular.
•También ha habido informes de luxaciones medial, lateral, posterior e intracraneal.
2) Según el tiempo de duración de la luxación y de acuerdo con la descripción de Adekeye, Rowe y Killey (6, 7):
•Agudas, cuando es de minutos a horas.
•Crónica, cuando persiste dos o más meses.
•Crónica recurrente, cuando la mandíbula tiende a luxarse a lo largo del tiempo.
Su etiología puede ser variada, pero todas las luxaciones tienen un origen agudo que se puede generar de diversas situaciones, como la apertura prolongada durante algún procedimiento dental, vómitos, bostezos, apertura bucal excesiva para morder, etc. (8). De igual manera, se han registrado casos de luxación aguda tras crisis epilépticas, traumatismo maxilofacial, laringoscopia directa, entre otras causas (9) (Ver Tabla 1).
Los pacientes con luxaciones agudas que reciben tratamiento adecuado y en el menor tiempo posible no suelen tener secuelas a largo plazo. No obstante, sin un correcto tratamiento oportuno, estas luxaciones agudas pueden predisponer a un individuo a progresar hacia una luxación crónica permanente o recurrente (5).
La luxación crónica de ATM consiste en luxaciones agudas no autolimitadas que progresan sin un tratamiento específico; son de carácter recurrente como resultado de actividades cotidianas al utilizar la ATM; incluso llegan a resultar física y emocionalmente angustiantes en la vida de una persona (6-8).
Tabla 1. Causas comunes de luxación de articulación temporomandibular.
|
Causas comunes de luxación de articulación temporomandibular |
|
|
Iatrogénicas |
Intubación/laringoscopia, procedimientos dentales o de garganta prolongados, endoscopias gastrointestinales. |
|
Espontáneas |
Risa, bostezos, vómitos, cantar, comer. |
|
Trauma |
|
|
Enfermedades sistémicas |
Síndrome de Ehlers-Danlos, enfermedad de Huntington, epilepsia, enfermedad de Parkinson, esclerosis múltiple, distrofias/distonías musculares. |
|
Farmacológicas |
Fenotiazina y metoclopramida |
|
Anatómicas |
Eminencia articular pronunciada, forma condilar anormal, posición del disco atípica, postraumática. |
Fuente: elaboración propia.
Clínicamente, el paciente presenta una apertura oral persistente con incapacidad para cerrar la boca, limitación para la oclusión dental y dolor. El diagnóstico principalmente se basa en los hallazgos clínicos y en la exploración física. Los estudios radiográficos como la ortopantomografía, postero-anterior de cráneo, lateral de cráneo o de ATM son secundarios al momento de diagnosticar una luxación de ATM; pero, su utilidad al momento de descartar alguna patología o trauma a nivel de la articulación que este causando la luxación es de gran ayuda para el profesional (10).
Las luxaciones agudas en su gran mayoría se tratan de manera no invasiva, pues varios autores han descrito métodos no quirúrgicos convencionales. Sin embargo, la maniobra de Nelaton, Hipócrates o de tracción intraoral bimanual es la más utilizada para las luxaciones bilaterales; por su parte, para las luxaciones unilaterales se utiliza la maniobra de Dupuis (11).
Ambas maniobras son semejantes, porque llevan la mandíbula mediante manipulación intraoral a nivel de los molares inferiores en dirección inferior, posterior y superior, con el objetivo de reposicionar el cóndilo mandibular en su cavidad articular del temporal y permitir así la oclusión dentaria del paciente. Como adyuvantes terapéuticos se puede utilizar termoterapia, analgésicos, dieta blanda, limitación de la apertura bucal y vendajes mandibulares de tipo Barton durante 8-15 días (12).
Por otra parte, las luxaciones crónicas, independientemente del subtipo, se pueden tratar mediante modalidades de tratamiento quirúrgicas o no quirúrgicas. La terapia no quirúrgica, o mínimamente invasiva, típicamente incluye transferencia de sangre autóloga, escleroterapia, inyección de toxina botulínica o una combinación de estas. Las intervenciones quirúrgicas o invasivas tienen como objetivo la modificación anatómica de la eminencia, el cóndilo o los tejidos músculocapsulares (10-12).
La eminectomía, descrita inicialmente por Myrhaug en 1951, tiene como objetivo quirúrgico reducir la altura vertical de la eminencia articular y permitir que el cóndilo se deslice posteriormente hacia su fosa articular sin obstáculos anatómicos significativos. Este es un procedimiento unilateral o bilateral que depende de la aberración articular subyacente. El principal riesgo quirúrgico en este procedimiento se enfoca en el daño nervioso de la rama motora terminal temporal del nervio facial durante el abordaje quirúrgico (13).
El procedimiento usualmente se realiza usando una incisión endaural, retroauricular o preauricular estándar con extensión anterior/temporal. Luego, la eminencia se reduce a su margen medial con fresas, osteotomos o una combinación de estos; el tubérculo lateral de la eminencia puede dejarse en su lugar como un plano de guía, o retirarse. El riesgo de este procedimiento es la probabilidad de daño a nivel de nervios motores correspondientes al nervio facial del área con compromiso de la movilidad del tercio medio y superior hemifacial (14).
Como cuidados posoperatorios principales se recomienda a los pacientes tener una dieta blanda durante tres semanas hasta progresar paulatinamente a la dieta normal, acompañado de fisioterapia oral con ejercicios progresivos de apertura bucal (15).
La luxación crónica es una de las afectaciones fisiopatológicas menos comunes de la articulación temporomandibular. A pesar de su poca incidencia registrada en la literatura, tanto el profesional de odontología como el cirujano oral y maxilofacial deben conocer y brindar un correcto manejo en su práctica profesional.
El objetivo del presente artículo es reportar un caso clínico de un paciente masculino, de la tercera década de su vida, con diagnóstico de luxación crónica de la articulación temporomandibular con cinco meses de evolución, el cual fue tratado quirúrgicamente con eminectomía bilateral y, asimismo, realizar una revisión actualizada de la literatura sobre este procedimiento quirúrgico.
Presentación del caso
En enero de 2021, un paciente masculino de 24 años de edad acudió al servicio de Cirugía Oral y Maxilofacial del Hospital General “La Perla”, Nezahualcóyotl en el Estado de México, debido a que presentaba dolor severo de escala análoga visual de 9/10 en la región preauricular bilateral, así como imposibilidad para cerrar su boca, con un tiempo de evolución de cinco meses.
El paciente refirió que su padecimiento inició en agosto del 2020 mientras cenaba en su hogar. Según él, tras oír un chasquido al abrir su boca no pudo volver a cerrarla. Sin embargo, no acudió a un centro de salud u hospital y únicamente recibió tratamientos alternativos como acupuntura, fisioterapia y termoterapias durante cuatro meses, sin mejoría del cuadro clínico. En el mes de noviembre el paciente presentó un aumento del dolor de escala análoga visual 6/10 en la región preauricular bilateral, que posteriormente acrecentó hasta llegar a ser insoportable, razón por la cual acudió a la institución hospitalaria.
Hallazgos clínicos extraorales
Se trataba de un paciente alerta, cooperador y ubicado en sus tres esferas neurológicas; después de la exploración física dirigida, se observó que el paciente mostraba una desarmonía dentofacial, mordida abierta, incompetencia labial y disoclusión dental. A la palpación bilateral de la ATM se identificaban dos aumentos de volúmenes en región preauricular, de consistencia dura e inmóviles (Ver Figura 1 A).
Hallazgos clínicos intraorales
El paciente exhibía apertura bucal máxima de 46 mm, dentición permanente y mala higiene oral, con presencia de restos de alimento y lengua seborreica. No se pudo determinar su clase molar y canina, pues no era capaz de realizar oclusión dentaria en máxima intercuspidación (Ver Figura 1 B).
Examinación imagenológica
Se dispuso de ortopantomografía, radiografía simple lateral y postero-anterior de cráneo, realizadas el mismo día de la consulta. Tras estos procedimientos, se observó ausencia del órgano dentario 46 y una incorrecta posición de los cóndilos mandibulares, que se encontraban anterior a sus eminencias articulares, en lugar de sus posiciones anatómicas normales en las fosas articulares del hueso temporal (Ver Figura 2).
De la misma manera, la tomografía computarizada de macizo facial mostró la mala posición en la que se encontraban los cóndilos mandibulares en relación con sus fosas articulares. No se encontraron zonas hiperdensas circundantes a los cóndilos, por lo que se descartó la probabilidad de anquilosis de ATM (Ver Figura 3).
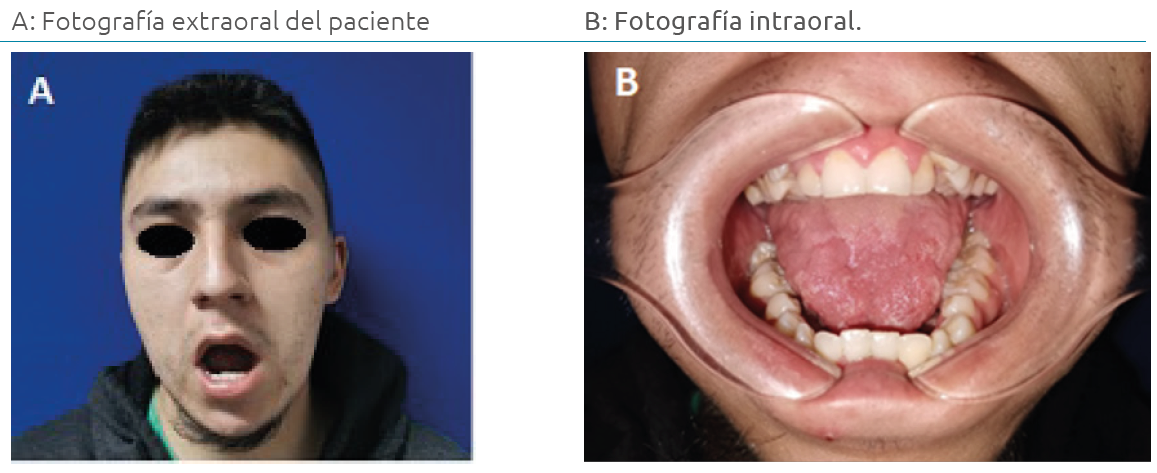
Figura 1. A: Fotografía extraoral del paciente; B: Fotografía intraoral.
Fuente: elaboración propia.

Figura 2. A: Radiografía postero-anterior de cráneo; B: Ortopantomografía.
Fuente: elaboración propia.

Figura 3. Tomografía computarizada de ATM derecha e izquierda con mala posición de cóndilos y ausencia de zonas hiperdensas compatibles con anquilosis de ATM.
Fuente: elaboración propia.
Diagnóstico
Correlacionando los antecedentes del paciente, los hallazgos clínicos e imagenológicos, se diagnosticó “Luxación crónica bilateral de articulación temporomandibular”.
Plan de tratamiento
Una vez determinado el diagnóstico, se inició infiltrando 1.8 ml de lidocaína 2% más epinefrina 1/100.000 (cartuchos dentales) en el músculo temporal y el masetero de manera bilateral y, tras esperar tres minutos, se realizó la reposición de los cóndilos mandibulares y la reducción bilateral de ATM mediante maniobra de Nelaton, presentando escasa reducción.
Debido a los intentos fallidos de llevar a una correcta posición los cóndilos mandibulares de manera cerrada y manual, se decidió practicar la intervención quirúrgica para realizar eminectomía bilateral de ATM.
Antes de la cirugía se efectuaron exámenes de laboratorio prequirúrgicos (biometría hemática, química sanguínea y tiempos de coagulación) y radiografía postero-anterior de tórax, los cuales se encontraban en parámetros normales. Además, el paciente firmó el consentimiento informado quirúrgico.
Técnica quirúrgica
El procedimiento se llevó a cabo bajo anestesia general balanceada con intubación nasotraqueal, colocación de campos estériles, con previa asepsia-antisepsia, y protección de los conductos auditivos externos con la colocación de gasas. Se procedió también a hacer el marcaje de la zona quirúrgica de manera bilateral, para realizar un abordaje preauricular con extensión anterior-temporal, a una distancia desde el trago de 0.5 cm y con una longitud en sentido vertical de 6 cm. Posteriormente, se infiltraron de manera local 5 cc de lidocaína 2% más epinefrina 1/100.000, con el fin de realizar hemostasia de las zonas a incidir (Ver Figura 4).

Figura 4. A: marcaje de abordaje preauricular con extensión temporal; B: incisión inicial en piel y tejido subcutáneo.
Fuente: elaboración propia.
Se iniciaron los abordajes preauriculares con una incisión en piel y tejido celular subcutáneo utilizando hoja de bisturí N.15 (Ver Figura 4); se continuó con una disección roma y se realizó hemostasia local con electrocauterio tipo monopolar y ligadura con hilo de sutura tipo seda de 3/0 para la arteria y vena temporal superficial. Se continuó con disección roma hasta localizar la fascia temporal superficial, que se caracteriza por tener un color blanco nacarado que posteriormente se incide con un segundo bisturí N.15 de manera vertical y a nivel de la raíz del arco cigomático, el cual es expuesto junto con la eminencia articular con previa elevación del periostio (Ver Figura 5).
Una vez localizada la eminencia articular, se realizó eminectomía bilateral utilizando micromotor, pieza recta de baja velocidad, una fresa N. 701L e irrigación con cloruro de sodio al 0.9%; tras retirar el fragmento óseo, se retiraron las espículas óseas residuales utilizando un fresón de bola. Finalmente, se ejecutó maniobra de Nelaton y se comprobó correcta posición del cóndilo mandibular en sus cavidades glenoideas (Ver Figura 5), se suturaron las heridas quirúrgicas por planos anatómicos y se concluyó la cirugía.
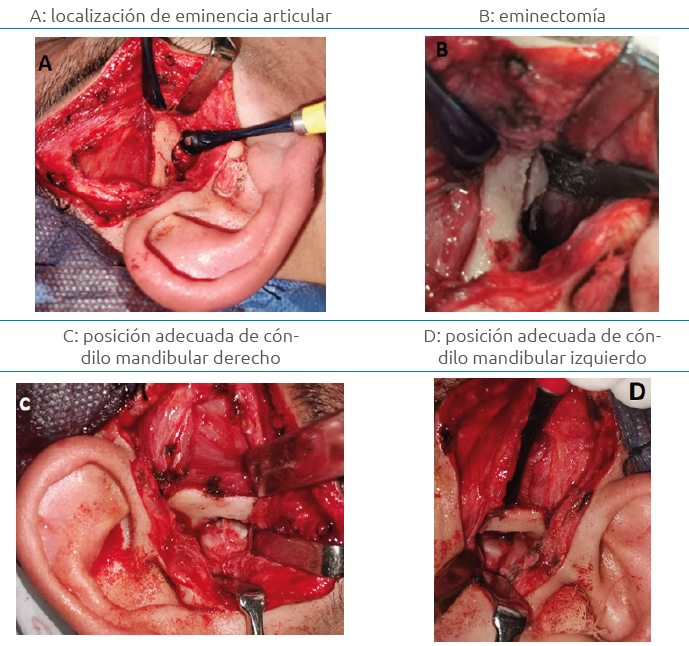
Figura 5. A: localización de eminencia articular; B: eminectomía; C: posición adecuada de cóndilo mandibular derecho; D: posición adecuada de cóndilo mandibular izquierdo.
Fuente: elaboración propia.
A los cinco meses, se practicaron controles postquirúrgicos clínicos e imagenológicos con una ortopantomografía en el servicio de Cirugía Oral y Maxilofacial del Hospital General “La Perla”, Nezahualcóyotl en el Estado de México. No se registraron signos de recurrencia de luxación de ATM y se encontró una adecuada posición de los cóndilos mandibulares en sus fosas articulares del hueso temporal (Ver Figura 6).
Consideraciones éticas
El paciente dio su consentimiento informado por escrito para que este reporte de caso pudiese ser objeto de publicación. El consentimiento informado se elaboró siguiendo los lineamientos de la Declaración de Helsinki (2013).
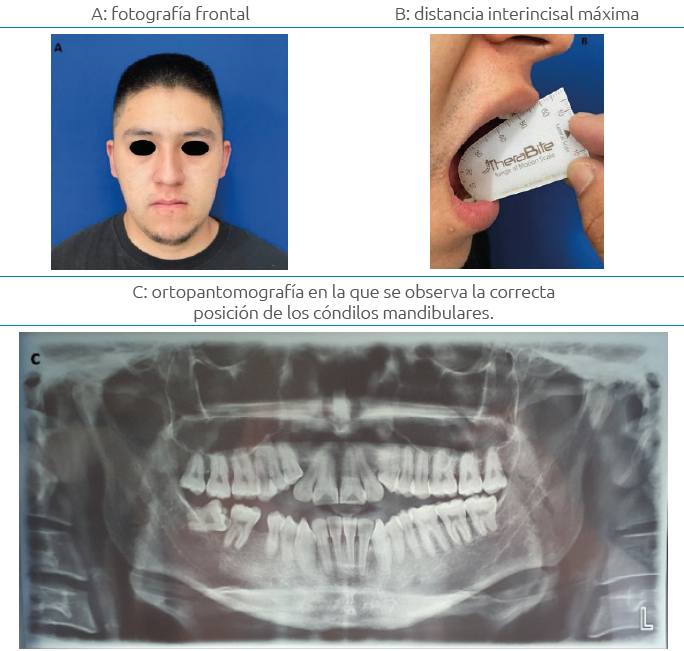
Figura 6. A: fotografía frontal; B: distancia interincisal máxima; C: ortopantomografía en la que se observa la correcta posición de los cóndilos mandibulares.
Fuente: elaboración propia.
Discusión
La eminectomía como tratamiento para la luxación crónica de ATM es controversial, ya que varios autores prefieren realizar tratamientos menos invasivos como primera instancia y, de igual manera, por los riesgos quirúrgicos que plantea realizar este procedimiento. La eliminación de la eminencia puede provocar hipermovilidad y esto a su vez puede causar degeneración de la articulación con una apertura excesiva de la boca; ello puede afectar negativamente los ligamentos de la ATM y provocar laxitud de la cápsula o falta de coordinación en los músculos masticatorios (16).
Por otro lado, la eminectomía es una opción aceptable en casos de luxaciones recurrentes o prolongadas; como en nuestro caso, que tuvo una luxación bilateral durante cinco meses y, por esa razón, los tratamientos no invasivos no surtieron ningún efecto terapéutico para el padecimiento del paciente.
En 1987, Cosme Gay Escoda realizó la eminectomía en 14 pacientes (10 mujeres y 4 hombres), de los cuales 13 fueron bilateralmente y un paciente fue unilateral. Las complicaciones registradas fueron hematoma (3 casos), infección de la herida (1 caso) y flebitis (1 caso). Posteriormente no hubo recurrencias de luxaciones (17).
En 1997, Undt utilizó la eminectomía en 14 pacientes (8 mujeres y 6 hombres); 9 procedimientos fueron bilaterales y 5 unilaterales (4 izquierdo y 1 derecho). Todos los pacientes registraron dificultades durante los movimientos de traslación por aproximadamente seis meses, pero todos los pacientes recuperaron la totalidad de sus funciones articulares durante el primer y segundo año de seguimiento (18).
Undt en otro estudio realizó el procedimiento de eminectomía unilateral en 6 pacientes (2 hombres y 4 mujeres); de estos, 5 fueron con abordaje quirúrgico y 1 se realizó mediante artroscopia, indicando ausencia de recurrencia de la luxación unilateral. En nuestro caso, el paciente era de género masculino y se ejecutó abordaje quirúrgico (19).
En su estudio retrospectivo Vasconcelos et al. (20) realizaron 20 eminectomías en 10 pacientes con luxación crónica de ATM. La edad media de los pacientes fue de 31.4 años, con una distancia promedio de apertura bucal de 48.4± 8.5 mm, 6 pacientes no presentaron dolor preoperatorio. En el caso presentado, nuestro paciente tenía 26 años y una apertura bucal de 46 mm.
Okamoto et al. (21) realizaron un estudio retrospectivo en el que se reportaron 8 pacientes (6 mujeres y 2 hombres) con luxación crónica de ATM, de los cuales 1 paciente previamente se le realizó eminoplastia con colocación de mini placas; y a otro paciente se le aplicaron infiltraciones de sangre autóloga, pero sin mejoría de su padecimiento. De los 8 pacientes que se les practicó, ninguno presentó parálisis del nervio facial y solo 1 paciente presento recurrencia.
Cardoso et al. (22) realizaron un estudio retrospectivo de cohorte, en el cual se comparó la eminectomía (5 pacientes) y el uso de miniplaca de osteosíntesis como bloqueo articular (6 pacientes), para el tratamiento de la luxación crónica de ATM. Los resultados mostraron que no hubo diferencia entre ambas técnicas al confrontar complicaciones posoperatorias; se registró una mayor apertura bucal en los pacientes a quienes se les realizó eminectomía y ninguno presentó recurrencia de luxaciones.
De igual manera, Vasconcelos expuso un estudio retrospectivo que comparó la eficacia entre la eminectomía o la colocación de miniplacas como tratamiento para la luxación crónica de ATM. A 10 pacientes se les realizó eminectomía y a 8 pacientes se les colocaron miniplacas en la eminencia articular; ambos procedimientos se hicieron bilateralmente. Los resultaros indicaron que en ambas técnicas quirúrgicas no hubo parálisis del nervio facial ni complicaciones posoperatorias. Adicionalmente, se reportaron dos casos de recurrencia de luxación de ATM a los cuales se les realizó la colocación de miniplacas. Como conclusión el autor señaló que, debido a la posibilidad de fatiga con posterior fractura del material de osteosíntesis, la recurrencia de luxación tiene más probabilidad de suceder al colocar miniplacas en comparación con la eminectomía (23).
Ohtaa et al. (24) en 2018 hizo un estudio retrospectivo: 16 pacientes (12 mujeres y 4 hombres) con edad media de 72 años y con un período medio de dislocación de 4.5 meses (2-7 meses). A las pacientes se les realizó eminectomía bilateral por luxación crónica de ATM y su tiempo de seguimiento varió entre 9 a 54 meses. 15 pacientes tuvieron un tratamiento eficaz y solo 1 caso de recidiva. Los autores concluyeron que la eminectomía es un procedimiento eficaz en pacientes de tercera edad que tienen luxaciones recurrentes de ATM.
En 2019 Shan et al. (25) realizaron un estudio retrospectivo en el que se registraron 167 pacientes (136 mujeres y 31 hombres) con antecedente de luxación crónica recurrente de ATM, tratados con eminectomía. Los resultados indicaron que 94 pacientes mejoraron la sintomatología dolorosa, posterior a la eminectomía; no hubo cambios en la sintomatología en 62 pacientes y en 8 empeoró su sintomatología. El chasquido articular se resolvió en 84 pacientes (58%) por completo, mientras que los 60 casos restantes (42%) continuaron presentando chasquidos articulares después de la cirugía. La principal complicación posoperatoria fue la parálisis transitoria del nervio facial en 6 (4%) pacientes y parálisis permanente en 3 casos (2%).
Tacaciu et al. (26) efectuaron una revisión sistemática y recabaron un total de 33 artículos de 2006 hasta 2016 acerca de las distintas propuestas para el tratamiento de la luxación crónica de ATM. Los resultados de la investigación indicaron que de los 25 casos de eminectomía, existió un 100% de eficacia como tratamiento a un seguimiento de 1 a 5 años; además, es el tratamiento con menor disminución de la distancia de apertura interincisal a comparación de eminoplastia y la inyección intraarticular de sangre autóloga. Por otro lado, los autores indicaron que al no existir un adecuado número de casos, con un seguimiento mínimo de 10 años registrados en la literatura, la eminectomía se entiende como un procedimiento ambiguo y que debe optarse como última opción cuando los tratamientos menos invasivos han fallado.
Para terminar, el caso clínico tratado presenta a un paciente con luxación de ATM durante cinco meses, a quien se le realizó eminectomía bilateral. El paciente muestra un buen resultado luego de cinco meses de evolución. Así pues, si bien la eminectomía es un procedimiento quirúrgico controversial, recientes investigaciones lo catalogan como seguro y efectivo a pesar de sus pocos casos reportados. Es una opción de tratamiento secundaria.
Contribuciones de los autores
Todos los autores participaron en la realización de esta presentación de caso y revisión de la literatura. Marco Xavier Vizuete Bolaños redactó el primer borrador del manuscrito. Edith Bahena Martínez realizó la concepción y el diseño del trabajo. Adrián Hernández hizo la búsqueda bibliográfica. Carmen Sessaty revisó y redactó el segundo borrador del manuscrito. Todos los autores leyeron y aprobaron el manuscrito final.
Conflictos de interés
Los autores declaran no tener conflictos de interés.
Referencias
1. Okeson JP. Oclusión y Afecciones Temporomandibulares. 8ª ed. Barcelona: Elsevier Co; 2019.
2. Moore KL, Dalley AF, Agur AM. Anatomía Humana con orientación clínica. 6ª ed. Baltimore: Lippincott Williams & Wilkins; 2010.
3. Akers JO, Narang R, DeChamplain R. Posterior dislocation of the mandibular condyle into the external Ear Canal. J Oral Maxillofac Surg. 1982; 40(6): 369–370. https://doi.org/10.1016/0278-2391(82)90256-7
4. Imai T, Machizawa M, Kobayashi M. Anterior dislocation of the intact mandibular condyle caused by fracture of the articular eminence: an unusual fracture of the temporomandibular joint apparatus. J Oral Maxillofac Surg. 2011; 69: 1046–1051. https://doi.org/10.1016/j.joms.2010.02.051
5. Gómez de Terreros–Caro G, Martínez–Jimeno L, Gómez–Gutiérrez I, Ramos–Herrera A. Luxación temporomandibular. Maniobra de Nelaton: exposición de un caso y revisión de la literatura. Sanid. mil. 2020; 76(1): 36–38. https://dx.doi.org/10.4321/s1887-85712020000100007
6. Adekeye EO, Shamia RI, Cove P. Inverted L-shaped ramus osteotomy for prolonged bilateral dislocation of the temporomandibular joint. Oral Surg Oral Med Oral Pathol. 1976; 41(5): 568–577. https://doi.org/10.1016/0030-4220(76)90308-x
7. Liddell A, Pérez D. Temporomandibular Joint Dislocation. Oral Maxillofacial Surg Clin North Am. 2015; 27(1): 125–136. https://doi.org/10.1016/j.coms.2014.09.009
8. Akinbami BO. Evaluation of the mechanism and principles of management of temporomandibular joint dislocation. Systematic review of literature and a proposed new classification of temporomandibular joint dislocation. Head Face Med. 2011; 7(1): 10. https://doi.org/10.1186/1746-160x-7-10
9. Okoje, VN, Aladelusi, TO, Abimbola TA. Managing temporomandibular joint dislocation in Ibadan: A review of 11 cases. Ann Ibd Pg Med. 2017; 15(2): 96–102.
10. Prechel U, Ottl P, Ahlers OM, Neff A. The treatment of temporomandibular joint dislocation. Dtsch Arztebl Int. 2018; 115(5): 59–64. https://dx.doi.org/10.3238%2Farztebl.2018.0059
11. Thomaidis V, Tsoucalas G, Fiska A. The Hippocratic Method for the Reduction of the Mandibular Dislocation, an Ancient Greek Procedure Still in Use in Maxillofacial Surgery. Acta Med Acad. 2018; 47(1): 139–143. https://doi.org/10.5644/ama2006-124.224
12. Gilon Y, Johnen J, Nizet JL. Comment je traite... la luxation condylienne mandibulaire anterieure. Rev Med Liege. 2015; 70(9): 411–414.
13. Myrhaug H. A new method of operation for habitual dislocation of the mandible; review of former methods of treatment. Acta Odontol Scand. 1951; 9(3-4): 247–260. https://doi.org/10.3109/00016355109012789
14. Al–Kayat A, Bramley P. A modified pre-auricular approach to the temporomandibular joint and malar arch. Br J Oral Surg. 1979; 17(2): 91–103. https://doi.org/10.1016/s0007-117x(79)80036-0
15. Williamson RA, McNamara D, McAuliffe W. True eminectomy for internal derangement of the temporomandibular joint. Br J Oral Maxillofac Surg. 2000; 38(5): 554–560. https://doi.org/10.1054/bjom.2000.0467
16. Cascone P, Ungari C, Paparo F, Marianetti TM, Ramieri V, Fatone M. A new surgical approach for thetreatment of chronic recurrent temporomandibular joint dislocation. J Craniofac Surg. 2008; 19(2): 510–512. https://doi.org/10.1097/scs.0b013e318163e42f
17. Gay–Escoda C. Eminectomy asssociated with redirectioning of the temporal muscle for treatment of recurrent TMJ dislocation. J Craniomaxillofac Surg. 1987; 15(6): 355–358. https://doi.org/10.1016/s1010-5182(87)80082-3
18. Undt G, Kermer C, Rasse M. Treatment of recurrent mandibular dislocation, part II: Eminectomy. Int J Oral Maxillofac Surg. 1997; 26(2): 98–102. https://doi.org/10.1016/s0901-5027(05)80825-2
19. Undt G. Temporomandibular Joint Eminectomy for Recurrent Dislocation. Atlas Oral Maxillofacial Surg Clin North Am. 2011; 19(2): 189–206. https://doi.org/10.1016/j.cxom.2011.05.005
20. Vasconcelos BC, Porto GG, Neto JP, Vasconcelos CF. Treatment of chronic mandibular dislocations by eminectomy: follow-up of 10 cases and literature review. Med Oral Patol Oral Cir Bucal. 2009; 14(11): 593–596. https://doi.org/10.4317/medoral.14.e593
21. Okamoto T, Kaibuchi N, Sasaki R, Udagawa G, Ando T. Eminectomy with restraint of the joint capsule to treatchronic and recurrent dislocation of the temporomandibularjoint. Br J Oral Maxillofac Sur. 2020; 58(3): 366–368. https://doi.org/10.1016/j.bjoms.2019.11.015
22. Cardoso A, Vasconcelos B, Oliveira D. Comparative study of eminectomy and use of bone miniplate in the articular eminence for the treatment of recurrent temporomandibular joint dislocation. Braz J Otorhinolaryngol. 2005; 71(1): 32–37. https://doi.org/10.1016/s1808-8694(15)31282-9
23. Vasconcelos B., Granja G. Treatment of Chronic Mandibular Dislocations: A Comparison Between Eminectomy and Miniplates. J Oral Maxillofac Surg. 2009; 67(12): 2599–2604. https://doi.org/10.1016/j.joms.2009.04.113
24. Ohtaa R, Yamadaa S, Narusec T, Yoshimurad H, Sakuraia A, Ishii S, et al. Treatment outcomes after articular eminectomy in patients with long-standing/habitual temporomandibular joint dislocation. Journal of Oral and Maxillofacial Surgery, Medicine, and Pathology. 2018; 30(3): 238–241. https://doi.org/10.1016/j.ajoms.2017.12.010
25. Shan K, Brown A, Clark R, Israr M, Starr D, Stassen L. Is Eminectomy Effective in the Management of Chronic Closed Lock? J. Maxillofac. Oral Surg. 2020; 19(1): 67–73. https://doi.org/10.1007/s12663-019-01216-x
26. Tocaciu S, McCullough MJ, Dimitroulis G. Surgical management of recurrent TMJ dislocation—a systematic review. Oral Maxillofac Surg. 2019; 23(1): 35–45. https://doi.org/10.1007/s10006-019-00746-5
Referencias
Okeson JP. Oclusión y Afecciones Temporomandibulares. 8ª ed. Barcelona: Elsevier Co; 2019.
Moore KL, Dalley AF, Agur AM. Anatomía Humana con orientación clínica. 6ª ed. Baltimore: Lippincott Williams & Wilkins; 2010.
Akers JO, Narang R, DeChamplain R. Posterior dislocation of the mandibular condyle into the external Ear Canal. J Oral Maxillofac Surg. 1982; 40(6): 369–370. https://doi.org/10.1016/0278-2391(82)90256-7
Imai T, Machizawa M, Kobayashi M. Anterior dislocation of the intact mandibular condyle caused by fracture of the articular eminence: an unusual fracture of the temporomandibular joint apparatus. J Oral Maxillofac Surg. 2011; 69: 1046–1051. https://doi.org/10.1016/j.joms.2010.02.051
Gómez de Terreros–Caro G, Martínez–Jimeno L, Gómez–Gutiérrez I, Ramos–Herrera A. Luxación temporomandibular. Maniobra de Nelaton: exposición de un caso y revisión de la literatura. Sanid. mil. 2020; 76(1): 36–38. https://dx.doi.org/10.4321/s1887-85712020000100007
Adekeye EO, Shamia RI, Cove P. Inverted L-shaped ramus osteotomy for prolonged bilateral dislocation of the temporomandibular joint. Oral Surg Oral Med Oral Pathol. 1976; 41(5): 568–577. https://doi.org/10.1016/0030-4220(76)90308-x
Liddell A, Pérez D. Temporomandibular Joint Dislocation. Oral Maxillofacial Surg Clin North Am. 2015; 27(1): 125–136. https://doi.org/10.1016/j.coms.2014.09.009
Akinbami BO. Evaluation of the mechanism and principles of management of temporomandibular joint dislocation. Systematic review of literature and a proposed new classification of temporomandibular joint dislocation. Head Face Med. 2011; 7(1): 10. https://doi.org/10.1186/1746-160x-7-10
Okoje, VN, Aladelusi, TO, Abimbola TA. Managing temporomandibular joint dislocation in Ibadan: A review of 11 cases. Ann Ibd Pg Med. 2017; 15(2): 96–102.
Prechel U, Ottl P, Ahlers OM, Neff A. The treatment of temporomandibular joint dislocation. Dtsch Arztebl Int. 2018; 115(5): 59–64. https://dx.doi.org/10.3238%2Farztebl.2018.0059
Thomaidis V, Tsoucalas G, Fiska A. The Hippocratic Method for the Reduction of the Mandibular Dislocation, an Ancient Greek Procedure Still in Use in Maxillofacial Surgery. Acta Med Acad. 2018; 47(1): 139–143. https://doi.org/10.5644/ama2006-124.224
Gilon Y, Johnen J, Nizet JL. Comment je traite... la luxation condylienne mandibulaire anterieure. Rev Med Liege. 2015; 70(9): 411–414.
Myrhaug H. A new method of operation for habitual dislocation of the mandible; review of former methods of treatment. Acta Odontol Scand. 1951; 9(3-4): 247–260. https://doi.org/10.3109/00016355109012789
Al–Kayat A, Bramley P. A modified pre-auricular approach to the temporomandibular joint and malar arch. Br J Oral Surg. 1979; 17(2): 91–103. https://doi.org/10.1016/s0007-117x(79)80036-0
Williamson RA, McNamara D, McAuliffe W. True eminectomy for internal derangement of the temporomandibular joint. Br J Oral Maxillofac Surg. 2000; 38(5): 554–560. https://doi.org/10.1054/bjom.2000.0467
Cascone P, Ungari C, Paparo F, Marianetti TM, Ramieri V, Fatone M. A new surgical approach for thetreatment of chronic recurrent temporomandibular joint dislocation. J Craniofac Surg. 2008; 19(2): 510–512. https://doi.org/10.1097/scs.0b013e318163e42f
Gay–Escoda C. Eminectomy asssociated with redirectioning of the temporal muscle for treatment of recurrent TMJ dislocation. J Craniomaxillofac Surg. 1987; 15(6): 355–358. https://doi.org/10.1016/s1010-5182(87)80082-3
Undt G, Kermer C, Rasse M. Treatment of recurrent mandibular dislocation, part II: Eminectomy. Int J Oral Maxillofac Surg. 1997; 26(2): 98–102. https://doi.org/10.1016/s0901-5027(05)80825-2
Undt G. Temporomandibular Joint Eminectomy for Recurrent Dislocation. Atlas Oral Maxillofacial Surg Clin North Am. 2011; 19(2): 189–206. https://doi.org/10.1016/j.cxom.2011.05.005
Vasconcelos BC, Porto GG, Neto JP, Vasconcelos CF. Treatment of chronic mandibular dislocations by eminectomy: follow-up of 10 cases and literature review. Med Oral Patol Oral Cir Bucal. 2009; 14(11): 593–596. https://doi.org/10.4317/medoral.14.e593
Okamoto T, Kaibuchi N, Sasaki R, Udagawa G, Ando T. Eminectomy with restraint of the joint capsule to treatchronic and recurrent dislocation of the temporomandibularjoint. Br J Oral Maxillofac Sur. 2020; 58(3): 366–368. https://doi.org/10.1016/j.bjoms.2019.11.015
Cardoso A, Vasconcelos B, Oliveira D. Comparative study of eminectomy and use of bone miniplate in the articular eminence for the treatment of recurrent temporomandibular joint dislocation. Braz J Otorhinolaryngol. 2005; 71(1): 32–37. https://doi.org/10.1016/s1808-8694(15)31282-9
Vasconcelos B., Granja G. Treatment of Chronic Mandibular Dislocations: A Comparison Between Eminectomy and Miniplates. J Oral Maxillofac Surg. 2009; 67(12): 2599–2604. https://doi.org/10.1016/j.joms.2009.04.113
Ohtaa R, Yamadaa S, Narusec T, Yoshimurad H, Sakuraia A, Ishii S, et al. Treatment outcomes after articular eminectomy in patients with long-standing/habitual temporomandibular joint dislocation. Journal of Oral and Maxillofacial Surgery, Medicine, and Pathology. 2018; 30(3): 238–241. https://doi.org/10.1016/j.ajoms.2017.12.010
Shan K, Brown A, Clark R, Israr M, Starr D, Stassen L. Is Eminectomy Effective in the Management of Chronic Closed Lock? J. Maxillofac. Oral Surg. 2020; 19(1): 67–73. https://doi.org/10.1007/s12663-019-01216-x
Tocaciu S, McCullough MJ, Dimitroulis G. Surgical management of recurrent TMJ dislocation—a systematic review. Oral Maxillofac Surg. 2019; 23(1): 35–45. https://doi.org/10.1007/s10006-019-00746-5
Cómo citar
APA
ACM
ACS
ABNT
Chicago
Harvard
IEEE
MLA
Turabian
Vancouver
Descargar cita
Licencia
Derechos de autor 2022 Marco Xavier Vizuete Bolaños

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
- Los autores/as conservarán sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cuál estará simultáneamente sujeto a la licencia Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación esta revista.
- Los autores/as podrán adoptar otros acuerdos de licencia no exclusiva de distribución de la versión de la obra publicada (p. ej.: depositarla en un archivo telemático institucional o publicarla en un volumen monográfico) siempre que se indique la publicación inicial en esta revista.
- Se permite y recomienda a los autores/as difundir su obra a través de Internet (p. ej.: en archivos telemáticos institucionales o en su página web) antes y durante el proceso de envío, lo cual puede producir intercambios interesantes y aumentar las citas de la obra publicada. (Véase El efecto del acceso abierto).
- Una vez sometido el artículo no se aceptaran cambios respecto a la incorporación o retiro de autores.






















