Transvaginal evisceration after abdominal hysterectomy. Case report
Evisceración transvaginal post histerectomía abdominal. Reporte de un caso
Palabras clave:
Visceral Prolapse, Hysterectomy, Colostomy (en)Prolapso visceral, Histerectomía, Colostomía (es)
La evisceración es la salida de vísceras abdominales a través de un orificio no natural con una incidencia entre 0.03 y 4.1%. Esta condición con frecuencia ocurre tras una histerectomía abdominal (47%), una histerectomía vaginal (29.4%) o luego de practicarse un abordaje laparoscópico (23.6%). Tiene mayor incidencia en mujeres posmenopáusicas histerectomizadas, mientras que el intervalo de tiempo entre el acto quirúrgico y la complicación puede variar de pocos días a algunos años. Por otra parte, en la mayoría de los casos, el órgano eviscerado es el intestino delgado, lo que representa una emergencia quirúrgica. Teniendo en cuenta que la evisceración transvaginal es una entidad muy rara, además de la escasa información al respecto, se presenta el caso de una paciente de 81 años, con antecedentes de histerectomía abdominal, que acudió al servicio médico por presentar ocho horas de evolución de cuadro clínico caracterizado por dolor pélvico y salida del intestino grueso (colón sigmoide) por canal vaginal. La paciente fue sometida a laparotomía exploratoria, colostomía tipo Hartmann, rectopexia a promontorio y restitución del tránsito en segundo tiempo; luego de presentar una evolución satisfactoria, fue dada de alta.
Transvaginal evisceration after abdominal hysterectomy. Case report
Palabras clave: Prolapso visceral; Histerectomía; Colostomía.
Keywords: Visceral Prolapse; Hysterectomy; Colostomy.
James Neira
Professor, Department of General Surgery
- Universidad de Guayaquil -
Guayaquil - Ecuador.
Irlanda Moyota
Lúver Macías J.
David Yépez
Graduate resident of General Surgery
- Hospital Luis Vernaza - Guayaquil - Ecuador.
abstract
Evisceration is a condition in which abdominal viscera protrude through an unnatural hole, with an incidence between 0.03 and 4.1%. This condition often occurs after an abdominal hysterectomy (47%), vaginal hysterectomy (29.4%) or laparoscopic approach (23.6%). It has the highest incidence in hysterectomized postmenopausal women, while the time interval between surgery and complication onset may vary from a few days to a few years. Moreover, in most cases, the eviscerated organ is the small intestine, which represents a surgical emergency. Transvaginal evisceration is a rare entity and is scarcely documented; the case of a 81-year-old patient with a history of abdominal hysterectomy, who attended the medical service after eight hours of evolution of a clinical picture characterized by pelvic pain and ejection of the large intestine (sigmoid colon) through the vaginal canal is presented here. The patient underwent an exploratory laparotomy, Hartmann colostomy, rectopexy to the promontory and restitution of traffic in a subsequent procedure; after presenting a satisfactory evolution, she was discharged.
IntroducTiOn
Intestinal transvaginal evisceration after hysterectomy is an unusual situation and little known by health professionals, as evidenced in the few cases published to date, hence the uniqueness and importance of the case reported here.
With an incidence between 0.03 and 4.1% (1), evisceration is a condition in which abdominal viscera protrude through an unnatural hole, leaving them exposed to external agents. In 2009, Partsinevelos et al. (2) published a review of 51 cases which found that the highest percentage of cases occurred after abdominal hysterectomy (47%), followed by vaginal hysterectomy (29.4%) and laparoscopic procedure (23.6%). Meanwhile, a study conducted in 2012 indicates a higher incidence of vaginal cuff dehiscence after undergoing laparoscopic hysterectomy (1.14%) than after undergoing abdominal (0.10%) and vaginal (0.14%) hysterectomy (3).
When analyzing the different laparoscopic approaches to hysterectomy, it is possible to observe that the incidence of evisceration is higher in total laparoscopic hysterectomy than in vaginal hysterectomy by laparoscopy; on the other hand, for laparoscopic hysterectomy, intracorporeal suturing of the vaginal cuff yields better results than vaginal suture (4).
The predisposing factors for this condition include pregnancy, pelvic surgery, multiparity, neuropathy, obesity, menopause and smoking, in addition to factors associated with the race of the patient (5); the time elapsed between surgery and complication onset may vary from 1 day to 25 years (6). The study required for diagnosis is clinical and is evaluated according to the symptoms presented, which consist of fullness sensation or perception of a foreign body in the vagina, and presence of a soft bulky mass, which often presents along with urinal symptoms.
Physical examination is key; if total prolapse is not evident, the patient is requested to push once to observe the protrusion of the organ (6,7,8). Vaginal evisceration is a surgical emergency that can be handled by vaginal or abdominal way, or both depending on the case.
Clinical case
81-year-old patient with a medical history of hypertension and diabetes mellitus. Surgical history includes abdominal hysterectomy plus colporrhaphy performed twice; the first one was done due to genital prolapse two years before admission, and the second, four months before admission. Obstetric history includes four vaginal deliveries.
The patient attended medical consultation with a clinical picture of eight hours of evolution characterized by severe pain in the lower abdomen which radiated to the genital region, and by ejection of the sigmoid intestine through the vagina after performing Valsalva maneuver. Physical examination showed the following signs: blood pressure 150/80 mmHg; pulse 95/min; respiratory rate 22/min; temperature 36 ºC, and saturation 98%.
The patient presented with dry oral mucosa, soft, pitting, painful superficial and deep palpation in the lower abdomen, mild pain, decreased bowel sounds, and no signs of peritoneal irritation. The mass protruding from the vagina, and corresponding to a segment of the large intestine (sigmoid) with discoloration, can be observed in Figure 1.
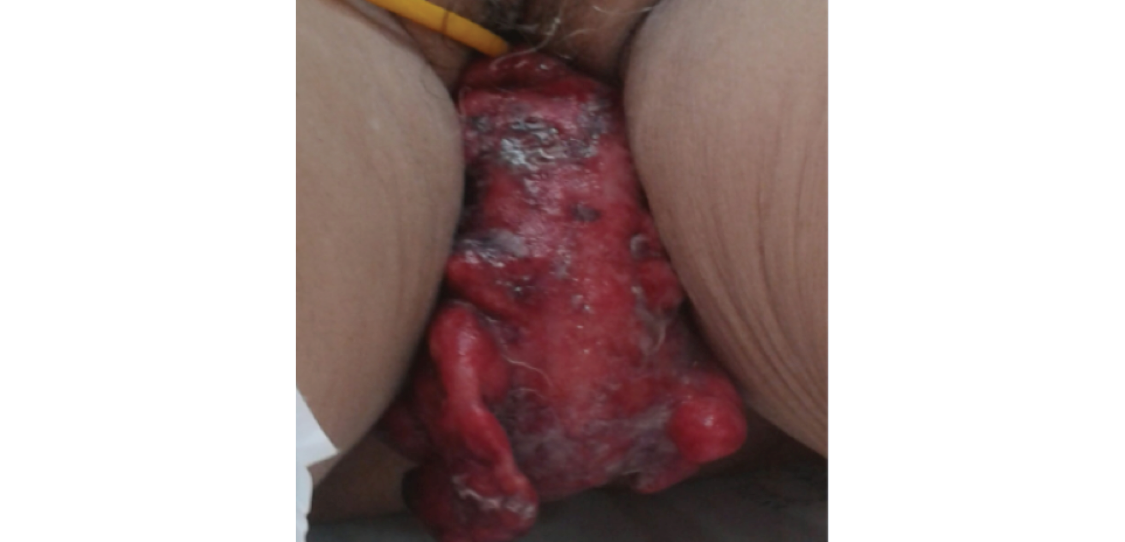
Figure 1. Sigmoid ejection through the vaginal orifice with color changes (arrow).
Source: Own elaboration based on the data obtained in the study.
The following results were obtained in the laboratory tests: blood count- leukocytes: 16,310/mm3; neutrophils: 88.2%; hemoglobin: 12.5 g/dL; hematocrit: 38.4%; pH: 7.2 PCO2:27.5 mmHg; HCO3:16.6 mEq/L; Na: 132 mEq/L; K: 3.9 mEq/L; Cl: 98 mEq/L; PCR: 8.99 mg/L; 3.0 mmol/L lactate. On the other hand, hydro-aerial levels were found in abdominal radiography. Diagnosis on admission: intestinal transvaginal evisceration.
The patient underwent an exploratory laparotomy and manual reduction of hernia. The most important findings were the presence of a sigmoid hernia ejected through vaginal orifice with color changes (Figure 2 and 3). A resection of approximately 20 cm in the devitalized sigmoid colon segment, Hartmann colostomy formation, with primary raffia in vaginal cuff without mesh placement, and rectopexy of the endopelvic fascia anterior to rectum were performed.

Figure 2. Sigmoid colon segment reduced, with color changes (arrow).
Source: Own elaboration based on the data obtained in the study.

Figure 3. Resected segment of sigmoid colon.
Source: Own elaboration based on the data obtained in the study.
The patient was discharged 10 days after surgery, in good general condition. Six months after surgery, successful return of intestinal transit was performed.
Discussion
Evisceration is a rarely reported complication; the terminal ileum is the organ that is primarily involved. Notwithstanding, there are cases that report omentum, fallopian tubes, appendix and ovarian cyst ejection (3.4). This case reports evisceration of the sigmoid colon.
The main factor associated with intestinal evisceration through vaginal cuff is vaginal, abdominal or laparoscopic hysterectomy, as it causes a shortening of the round and broad ligaments, leaving them without support, besides of cutting and leaving, with or without support, the uterosacral and cardinal ligaments. The loss of these supports relaxes the pelvic diaphragm and the perineal membrane (2,3,4).
Other associated factors include hypo-estrogenic state, which produces atrophy of the vaginal cuff; poor surgical technique; postsurgical infection or hematoma; intercourse before complete healing; Valsalva maneuvers; age; smoking; chronic treatment with corticosteroids; radiotherapy, and obesity. The time elapsed between surgery and the onset of complication varies as reported in the literature, and may be from 1 day to 25 years after surgery (6); in this case, 20 years passed.
The vaginal cuff prolapse is classified into three degrees (3):
- Grade I: does not reach the introitus
- Grade II: reaches introitus
- Grade III: goes beyond introitus.
The clinical picture is characterized by vaginal or pelvic pain, protrusion of tissue or lump through introitus, mass protruding through the vagina, back pain, urinary incontinence, and vaginal bleeding.
Surgery aims to reduce the intestine, the eventual resection of devitalized intestinal loops, and vaginal defect repair using stitches with non-absorbable material or by placing a non-absorbable polypropylene mesh (8). The approach may be vaginal, abdominal, or combined, depending on the conditions of the patient and bowel viability at the time of treatment (8,9).
According to the literature, the combined approach is considered as the most appropriate, especially when intestinal ischemia is suspected; it is also recommended for the proper evaluation and effective repair of the tissues involved, while repairing the pelvic floor during surgery (11). While other authors defend repair in a subsequent procedure (6), infection is reduced with the use of this approach, although surgical and anesthetic risk increase; however, treatment depends on the patient’s hemodynamic status and pollution in the moment.
Nevertheless, other authors prefer primary repair (8-10,12). An effective technique for pelvic floor repair is McCall modified culdoplasty to prevent recurrence of enterocele; obliteration of recto-uterine pouch may also be useful (Moschowitz procedure) (8,10,12). In many cases, simple closure of the vaginal cuff is sufficient, but a non-resorbable polytetrafluoroethylene or polypropylene mesh could be placed to reinforce the suture.
In the case reported here, resection of the devitalized sigmoid segment was performed, followed by Hartman colostomy and sacra rectopexy in order to resolve the emergency, as well as associated comorbid factors. The restitution of intestinal transit was carried out in a subsequent procedure six months after resection.
Conclusion
Transvaginal evisceration is a highly unknown complication with low incidence in hysterectomised patients caused by the laxity of the tissues; therefore, early diagnosis and treatment are essential for preventing associated morbidity and mortality.
Proper treatment of pelvic dysfunctions and gynecological surgeries with a refined technique help avoiding, to a large extent, the onset of this condition and its impact on the organs of the abdominal cavity.
Authorship Contribution
The lead author and co-authors were involved during the entire process of this case report.
Funding
None stated by the authors.
Conflicts of interest
None stated by the authors.
References
1.González I, Aragón MA, Arribas T, Guardia L, Rojas B. Evisceración vaginal tras tratamiento con radioterapia e histerectomía abdominal. Rev. chil. obstet. ginecol. . 2015;80(3):256-60. http://doi.org/btzq.
2.Partsinevelos GA, Rodolakis A, Athanasiou S, Antsaklis A. Vaginal evisceration after hysterectomy: a rare condition a gynecologist should be familiar with. Arch Gynecol Obstet. 2009;279(2):267-70. http://doi.org/cpftwg.
3.Liao CY, Sung SY, Lin HL. Peritonitis caused by vaginal evisceration following laparoscopy-assisted vaginal hysterectomy. Taiwan J Obstet Gynecol. 2013;52(2):285-6. http://doi.org/btzr.
4.Kim MK, Kim S, Bae HS, Lee JK, Lee NW, Song JY. Evaluation of risk factors of vaginal cuff dehiscence after hysterectomy. Obstet Gynecol Sci. 2014;57(2):136-43. http://doi.org/btzs.
5.Sánchez-Hidalgo JM, Naranjo-Torres A, Ciria-Bru R, Gallardo-Valverde JM, Rufián-Peña S. Evisceración vaginal. Cir Esp. 2008 [cited 2016 Nov 28];84(2):101-2. Available from: https://goo.gl/7W21Gb.
6.Quiroz-Guadarrama CD, Martínez-Ordaz JL, Rojano-Rodríguez ME, Beristain-Hernández JL, Moreno-Portillo M. Evisceración vaginal. Informe de un caso y revisión de la bibliografía. Ginecol Obstet Mex. 2013 [cited 2016 Nov 28];81:349-52. Available from: https://goo.gl/AMNr0B.
7.Sepúlveda Agudelo J, Quintero EM, Mejía MB, Oróstegui Correa S, Alarcón Nivia MA. Prolapso de la Cúpula Vaginal. Revisión del Manejo Médico y Quirúrgico. Revista de Ginecología. 2009 [cited 2016 Nov 28];50(1). Available from: https://goo.gl/Ysxzro.
8.Walters M, Ridgeway B. Tratamiento Quirúrgico del Prolapso de Cúpula Vaginal. Obstet Gynecol. 2013 [cited 2016 Nov 28];121:354-74. Available from: https://goo.gl/XkqPWj.
9.Martí Carvajal P, Pineda E, Martí C. Evisceración vaginal post histerectomía vaginal. A propósito de un caso. Academia Biomédica Digital. 2010 [cited 2016 Nov 28];44. Available from: https://goo.gl/V5oy6J.
10.Ramírez PT, Klemer DP. Vaginal evisceration after hysterectomy: a literature review. Obstet Gynecol Surv. 2002;57(7):462-7. http://doi.org/bmp7nt.
11.Chong GO, Hong DG, Cho YL, Park IS, Lee YS. Vaginal evisceration after total laparoscopic radical hysterectomy in cervical cancer. Am J Obstet Gynecol. 2010;202(3): e7-e8. http://doi.org/fp6n3d.
12.Gutiérrez Machado M, Suárez González JA, Rodríguez Treto R, González Aguiar HI, Rodríguez Mantilla HE, Benavides Casal ME. Evisceración Transvaginal post-histerectomía. A propósito de un caso poco frecuente. Rev Cubana Obstet Ginecol. 2009 [cited 2016 Nov 28];35(1):1-6. Available from: https://goo.gl/dXKAot.
Evisceración transvaginal post histerectomía abdominal. Reporte de un caso
Palabras clave: Prolapso visceral; Histerectomía; Colostomía.
Keywords: Visceral Prolapse, Hysterectomy, Colostomy.
James Neira
Profesor, Cátedra de Cirugía General
Universidad de Guayaquil.
Médico, Sala San Aurelio
Hospital Luis Vernaza
Guayaquil – Ecuador
Irlanda Moyota
Residente postgradista de Cirugía General
Hospital Luis Vernaza
Guayaquil – Ecuador
Lúver Macías J
Residente postgradista de Cirugía General
Hospital Luis Vernaza
Guayaquil – Ecuador
David Yépez
Residente postgradista de Cirugía General
Hospital Luis Vernaza
Guayaquil – Ecuador
RESUMEN
La evisceración es la salida de vísceras abdominales a través de un orificio no natural con una incidencia entre 0.03 y 4.1%. Esta condición con frecuencia ocurre tras una histerectomía abdominal (47%), una histerectomía vaginal (29.4%) o luego de practicarse un abordaje laparoscópico (23.6%). Tiene mayor incidencia en mujeres posmenopáusicas histerectomizadas, mientras que el intervalo de tiempo entre el acto quirúrgico y la complicación puede variar de pocos días a algunos años. Por otra parte, en la mayoría de los casos, el órgano eviscerado es el intestino delgado, lo que representa una emergencia quirúrgica. Teniendo en cuenta que la evisceración transvaginal es una entidad muy rara, además de la escasa información al respecto, se presenta el caso de una paciente de 81 años, con antecedentes de histerectomía abdominal, que acudió al servicio médico por presentar ocho horas de evolución de cuadro clínico caracterizado por dolor pélvico y salida del intestino grueso (colón sigmoide) por canal vaginal. La paciente fue sometida a laparotomía exploratoria, colostomía tipo Hartmann, rectopexia a promontorio y restitución del tránsito en segundo tiempo; luego de presentar una evolución satisfactoria, fue dada de alta.
IntroduccióN
La evisceración intestinal transvaginal posterior a histerectomía es una situación inusual y poco conocida por los profesionales de la salud, lo que se evidencia en los pocos casos publicados hasta la fecha, de ahí la singularidad e importancia del caso aquí reportado.
Con una incidencia entre 0.03 y 4.1% (1), la evisceración consiste en la salida de vísceras abdominales a través de un orificio no natural, lo que las deja expuestas a agentes externos. En 2009, Partsinevelos et al. (2) publicaron una revisión de 51 casos en la que se observó que el mayor porcentaje de casos se produjo tras histerectomía abdominal (47%), seguido de histerectomía vaginal (29.4%) y de abordaje laparoscópico (23.6%). Por su parte, un estudio realizado en 2012 señala una mayor incidencia de dehiscencia de cúpula vaginal después de someterse a histerectomía laparoscópica (1.14%) que tras someterse a histerectomía abdominal (0.10%) y vaginal (0.14%) (3).
Analizando los diferentes abordajes laparoscópicos de la histerectomía es posible observar que la incidencia de evisceración es mayor en la histerectomía total laparoscópica que en la histerectomía vaginal asistida por laparoscopia, mientras en la histerectomía laparoscópica la sutura intracorpórea de la cúpula vaginal obtiene mejores resultados que la sutura vía vaginal (4).
Entre los factores predisponentes de esta condición se incluyen estar en embarazo, haber tenido cirugías pélvicas, ser multípara, sufrir neuropatía, obesidad, menopausia y tabaquismo, además de los de tipo genético y los asociados con la raza de la paciente (5). Por su parte, el tiempo entre el acto quirúrgico y la complicación puede variar entre 1 día y 25 años (6). El estudio a realizarse para su diagnóstico es de tipo clínico y se evalúa según los síntomas presentados, los cuales consisten en sensación de plenitud o percepción de un cuerpo extraño vaginal y presencia de una masa suave y abultada, que, a menudo, cursan con síntomas urinarios. La exploración física es fundamental; de no evidenciase un prolapso total se solicita a la paciente que puje una vez para observar la protrusión del órgano (6,7,8). La evisceración vaginal representa una emergencia quirúrgica que puede manejarse por vía vaginal, abdominal, o ambas, dependiendo del caso.
Caso clínico
Paciente de 81 años de edad con antecedentes patológicos de hipertensión arterial y diabetes mellitus. Antecedentes quirúrgicos: histerectomía más colpoperinorrafia en dos ocasiones, la primera por prolapso genital, realizada dos años previo al ingreso, y la segunda, cuatro meses previo al ingreso. Antecedentes obstétricos: cuatro partos vaginales.
La paciente acude a consulta médica por presentar cuadro clínico de ocho horas de evolución caracterizado por dolor intenso en hipogastrio, irradiado a región genital, y salida de intestino grueso (colón sigmoide) por vagina luego de realizar maniobra de Valsalva. Al realizar el examen físico se obtienen los siguientes signos: presión arterial: 150/80 mmHg; pulso: 95/min; frecuencia respiratoria: 22/min; temperatura: 36⁰C, y saturación: 98%.
Paciente con mucosa oral seca, abdomen suave, depresible, doloroso a palpación superficial y profunda en hipogastrio, con dolor de leve intensidad, ruidos hidroaéreos disminuidos; sin signos de irritación peritoneal.
Se observa presencia de masa que protruye por vagina y que corresponde a segmento de intestino grueso (sigmoides) con cambios de coloración (ver Figura 1).

Fig 1. Salida de sigmoides por el orificio vaginal, con cambios de coloración (flecha).
Fuente: Imagen obtenida a partir de los datos del estudio.
En los exámenes de laboratorio se obtuvieron los siguientes resultados: biometría hemática: leucocitos: 16.310/mm3, neutrófilos: 88.2 %, hemoglobina: 12.5 g/dL, hematocrito: 38.4 %, PH: 7.2 PCO2:27.5 mmHg, HCO3: 16.6 mEq/L, Na: 132 mEq/L, K: 3.9 mEq/L. Cl: 98 mEq/L, PCR: 8.99 mg/L, lactato 3.0 mmol/L. Por su parte, en la radiografía de abdomen se encontraron niveles hidroaéreos. Diagnóstico de ingreso: evisceración intestinal transvaginal.
La paciente fue sometida a laparotomía exploratoria y reducción manual de eventración; entre los hallazgos más relevantes se tiene presencia de sigmoides eventrado por orificio vaginal con cambios de coloración (ver Figura 2 y 3). Se realizó resección aproximada de 20 cm de segmento de colon sigmoideo desvitalizado, formación de colostomía tipo Hartmann, con rafia primaria de cúpula vaginal sin colocación de malla, y rectopexia de la fascia endopelvica anterior al recto.

Fig 2. Segmento de colon sigmoideo reducido, con cambios de coloración (flecha).
Fuente: Imagen obtenida a partir de los datos del estudio.
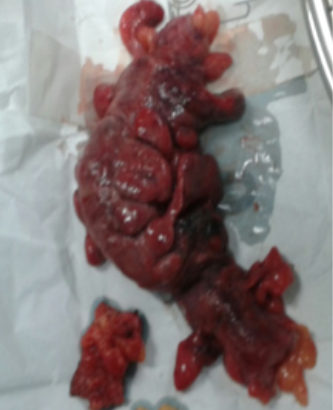
Fig 3. Segmento resecado de colon sigmoideo.
Fuente: Imagen obtenida a partir de los datos del estudio.
La paciente es dada de alta a los 10 días del postoperatorio, en buena condición general. Luego de seis meses de la cirugía se realiza restitución exitosa del tránsito intestinal.
Discusión
La evisceración es una complicación raramente reportada, siendo el íleon terminal la víscera que principalmente se ve implicada. No obstante lo anterior, hay casos que describen salida de epiplón, trompas de Falopio, apéndice y quiste ovárico (3,4). En el presente caso se reporta evisceración de colon sigmoides.
El principal factor relacionado con la evisceración intestinal por cúpula vaginal es la histerectomía por vía vaginal, abdominal o laparoscópica, ya que causa un acortamiento de los ligamentos redondos y anchos, lo que los deja sin soporte, además de cortar y dejar con o sin soporte a los ligamentos uterosacros y cardinales. La pérdida de estos soportes relaja el diafragma pélvico y la membrana perineal (2,3,4).
Otros factores asociados incluyen estado hipoestrogénico, que produce atrofia de la cúpula vaginal; mala técnica quirúrgica; infección o hematoma postquirúrgico; coito antes de la completa cicatrización; maniobras de Valsalva; edad; tabaquismo; tratamiento crónico con corticosteroides; radioterapia, y obesidad. En lo que respecta al tiempo entre el acto quirúrgico y la aparición de la complicación, este varía según lo reportado en la literatura, pudiendo ser de 1 día hasta 25 años (6); en el presente caso habían transcurrido 20 años.
El prolapso de la cúpula vaginal se clasifica en tres grados (3):
- Grado I: no llega al introito
- Grado II: llega al introito
- Grado III: va más allá del introito.
El cuadro clínico se caracteriza por: dolor a nivel vaginal o pélvico, protrusión del tejido o bulto a través del introito, masa que protruye por la vagina, dolor dorsal, incontinencia urinaria de esfuerzo y hemorragia vaginal.
La cirugía tiene como objetivo la reducción intestinal, la eventual resección de asas desvitalizadas y la reparación del defecto vaginal usando puntos con material no-absorbible o colocando una malla no absorbible de polipropileno (8). El abordaje puede ser vaginal, abdominal, o combinado, dependiendo de las condiciones de la paciente y de la viabilidad del intestino en el momento del tratamiento (8,9).
De acuerdo a lo visto en la literatura, el abordaje combinado se considera como el más adecuado, sobre todo ante la sospecha de isquemia intestinal. Además, este también se recomienda (11) para la evaluación adecuada y la efectiva reparación de los tejidos involucrados, al igual que se habla de la reparación del piso pélvico en el mismo tiempo quirúrgico. A pesar de que otros autores defiendan la reparación en un segundo tiempo (6), gracias a este abordaje se reduce la infección, pero se aumenta el riesgo quirúrgico y anestésico, aunque todo depende del estado hemodinámico del paciente y de la contaminación que exista en ese momento.
No obstante lo anterior, otros autores prefieren la reparación primaria (8-10,12). Una técnica eficaz para la reparación del piso pélvico es la culdoplastia modificada de McCall para prevenir la recurrencia del enterocele; también puede ser útil la obliteración del fondo del saco de Douglas (procedimiento de Moschowitz) (8,10,12). En muchos casos el cierre simple de la cúpula vaginal es suficiente, pero se puede colocar una malla de politetrafluoroetileno o polipropileno, ambos materiales no reabsorbibles, para reforzar la sutura.
En el caso aquí reportado se realizó resección de segmento sigmoideo desvitalizado, seguida de colostomía tipo Hartman y rectopexia sacra con el fin de resolver la emergencia, así como los factores de comorbilidad asociada a la paciente. La restitución del tránsito intestinal se llevó a cabo en un segundo tiempo, seis meses después de la resección.
Conclusión
La evisceración transvaginal es una complicación poco conocida con baja incidencia en pacientes histerectomizadas debido a la laxitud de los tejidos, por lo que un pronto diagnóstico y tratamiento es fundamental a la hora de evitar la morbimortalidad asociada.
El tratamiento adecuado de las disfunciones pelvianas y la realización de cirugías ginecológicas con una técnica depurada evitarán, en gran medida, la aparición de esta condición y su repercusión sobre los órganos de la cavidad abdominal.
Contribuciones de autoría
El autor principal y los co-autores participaron en todo el proceso de elaboración de este reporte de caso.
Fuente de financiamiento
Ninguna declarada por los autores.
Conflictos de interés
Ninguno declarado por los autores.
Referencias
1.González I, Aragón MA, Arribas T, Guardia L, Rojas B. Evisceración vaginal tras tratamiento con radioterapia e histerectomía abdominal. Rev. chil. obstet. ginecol. . 2015;80(3):256-60. http://doi.org/btzq.
2.Partsinevelos GA, Rodolakis A, Athanasiou S, Antsaklis A. Vaginal evisceration after hysterectomy: a rare condition a gynecologist should be familiar with. Arch Gynecol Obstet. 2009;279(2):267-70. http://doi.org/cpftwg.
3.Liao CY, Sung SY, Lin HL. Peritonitis caused by vaginal evisceration following laparoscopy-assisted vaginal hysterectomy. Taiwan J Obstet Gynecol. 2013;52(2):285-6. http://doi.org/btzr.
4.Kim MK, Kim S, Bae HS, Lee JK, Lee NW, Song JY. Evaluation of risk factors of vaginal cuff dehiscence after hysterectomy. Obstet Gynecol Sci. 2014;57(2):136-43. http://doi.org/btzs.
5.Sánchez-Hidalgo JM, Naranjo-Torres A, Ciria-Bru R, Gallardo-Valverde JM, Rufián-Peña S. Evisceración vaginal. Cir Esp. 2008 [cited 2016 Nov 28];84(2):101-2. Available from:
https://goo.gl/7W21Gb.
6.Quiroz-Guadarrama CD, Martínez-Ordaz JL, Rojano-Rodríguez ME, Beristain-Hernández JL, Moreno-Portillo M. Evisceración vaginal. Informe de un caso y revisión de la bibliografía. Ginecol Obstet Mex. 2013 [cited 2016 Nov 28];81:349-52. Available from: https://goo.gl/AMNr0B.
7.Sepúlveda Agudelo J, Quintero EM, Mejía MB, Oróstegui Correa S, Alarcón Nivia MA. Prolapso de la Cúpula Vaginal. Revisión del Manejo Médico y Quirúrgico. Revista de Ginecología. 2009 [cited 2016 Nov 28];50(1). Available from: https://goo.gl/Ysxzro.
8.Walters M, Ridgeway B. Tratamiento Quirúrgico del Prolapso de Cúpula Vaginal. Obstet Gynecol. 2013 [cited 2016 Nov 28];121:354-74. Available from: https://goo.gl/XkqPWj.
9.Martí Carvajal P, Pineda E, Martí C. Evisceración vaginal post histerectomía vaginal. A propósito de un caso. Academia Biomédica Digital. 2010 [cited 2016 Nov 28];44. Available from: https://goo.gl/V5oy6J.
10.Ramírez PT, Klemer DP. Vaginal evisceration after hysterectomy: a literature review. Obstet Gynecol Surv. 2002;57(7):462-7. http://doi.org/bmp7nt.
11.Chong GO, Hong DG, Cho YL, Park IS, Lee YS. Vaginal evisceration after total laparoscopic radical hysterectomy in cervical cancer. Am J Obstet Gynecol. 2010;202(3): e7-e8. http://doi.org/fp6n3d.
12.Gutiérrez Machado M, Suárez González JA, Rodríguez Treto R, González Aguiar HI, Rodríguez Mantilla HE, Benavides Casal ME. Evisceración Transvaginal post-histerectomía. A propósito de un caso poco frecuente. Rev Cubana Obstet Ginecol. 2009 [cited 2016 Nov 28];35(1):1-6. Available from: https://goo.gl/dXKAot.
Referencias
González I, Aragón MA, Arribas T, Guardia L, Rojas B. Evisceración vaginal tras tratamiento con radioterapia e histerectomía abdominal. Rev. chil. obstet. ginecol. . 2015;80(3):256-60. http://doi.org/btzq
Partsinevelos GA, Rodolakis A, Athanasiou S, Antsaklis A. Vaginal evisceration after hysterectomy: a rare condition a gynecologist should be familiar with. Arch Gynecol Obstet. 2009;279(2):267-70. http://doi.org/cpftwg
Liao CY, Sung SY, Lin HL. Peritonitis caused by vaginal evisceration following laparoscopy-assisted vaginal hysterectomy. Taiwan J Obstet Gynecol. 2013;52(2):285-6. http://doi.org/btzr
Kim MK, Kim S, Bae HS, Lee JK, Lee NW, Song JY. Evaluation of risk factors of vaginal cuff dehiscence after hysterectomy. Obstet Gynecol Sci. 2014;57(2):136-43. http://doi.org/btzs
Sánchez-Hidalgo JM, Naranjo-Torres A, Ciria-Bru R, Gallardo-Valverde JM, Rufián-Peña S. Evisceración vaginal. Cir Esp. 2008 [cited 2016 Nov 28];84(2):101-2. Available from: https://goo.gl/7W21Gb
Quiroz-Guadarrama CD, Martínez-Ordaz JL, Rojano-Rodríguez ME, Beristain-Hernández JL, Moreno-Portillo M. Evisceración vaginal. Informe de un caso y revisión de la bibliografía. Ginecol Obstet Mex. 2013 [cited 2016 Nov 28];81:349-52. Available from: https://goo.gl/AMNr0B
Sepúlveda Agudelo J, Quintero EM, Mejía MB, Oróstegui Correa S, Alarcón Nivia MA. Prolapso de la Cúpula Vaginal. Revisión del Manejo Médico y Quirúrgico. Revista de Ginecología. 2009 [cited 2016 Nov 28];50(1). Available from: https://goo.gl/Ysxzro
Walters M, Ridgeway B. Tratamiento Quirúrgico del Prolapso de Cúpula Vaginal. Obstet Gynecol. 2013 [cited 2016 Nov 28];121:354-74. Available from: https://goo.gl/XkqPWj
Martí Carvajal P, Pineda E, Martí C. Evisceración vaginal post histerectomía vaginal. A propósito de un caso. Academia Biomédica Digital. 2010 [cited 2016 Nov 28];44. Available from: https://goo.gl/V5oy6J
Ramírez PT, Klemer DP. Vaginal evisceration after hysterectomy: a literature review. Obstet Gynecol Surv. 2002;57(7):462-7. http://doi.org/bmp7nt
Chong GO, Hong DG, Cho YL, Park IS, Lee YS. Vaginal evisceration after total laparoscopic radical hysterectomy in cervical cancer. Am J Obstet Gynecol. 2010;202(3): e7-e8. http://doi.org/fp6n3d
Gutiérrez Machado M, Suárez González JA, Rodríguez Treto R, González Aguiar HI, Rodríguez Mantilla HE, Benavides Casal ME. Evisceración Transvaginal post-histerectomía. A propósito de un caso poco frecuente. Rev Cubana Obstet Ginecol. 2009 [cited 2016 Nov 28];35(1):1-6. Available from: https://goo.gl/dXKAot
Cómo citar
APA
ACM
ACS
ABNT
Chicago
Harvard
IEEE
MLA
Turabian
Vancouver
Descargar cita
Visitas a la página del resumen del artículo
Descargas
Licencia
Derechos de autor 2016 Case reports

Esta obra está bajo una licencia internacional Creative Commons Atribución-NoComercial-SinDerivadas 4.0.
Los autores al someter sus manuscritos conservarán sus derechos de autor. La revista tiene el derecho del uso, reproducción, transmisión, distribución y publicación en cualquier forma o medio.
El Formulario de Divulgación Uniforme para posibles Conflictos de Interés y los oficios de cesión de derechos y de responsabilidad deben ser entregados junto con el original.
Aquellos autores/as que tengan publicaciones con esta revista, aceptan los términos siguientes:
Los autores/as conservarán sus derechos de autor y garantizarán a la revista el derecho de primera publicación de su obra, el cual estará simultáneamente sujeto a la Licencia de reconocimiento de Creative Commons 4.0 que permite a terceros compartir la obra siempre que se indique su autor y su primera publicación en esta revista.
Los autores/as podrán adoptar otros acuerdos de licencia no exclusiva de distribución de la versión de la obra publicada (p. ej.: depositarla en un archivo telemático institucional o publicarla en un volumen monográfico) siempre que se indique la publicación inicial en esta revista.
Se permite y recomienda a los autores/as difundir su obra a través de Internet (p. ej.: en archivos telemáticos institucionales o en su página web) antes y durante el proceso de envío, lo cual puede producir intercambios interesantes y aumentar las citas de la obra publicada. (Véase El efecto del acceso abierto).


























