Neurocysticercosis, unusual manifestations
Neurocisticercosis, manifestaciones inusuales
DOI:
https://doi.org/10.15446/revfacmed.v64n3.53471Palabras clave:
Neurocysticercosis, Taenia solium, Bruns, Syndrome, Medulla Oblongata (en)Neurocisticercosis, Taenia solium, Síndrome, Bulbo raquídeo (es)
Descargas
Neurocysticercosis is the most common parasitic infection in the central nervous system. This disease is presented when a person ingests Taenia solium eggs excreted in feces from another individual infected with taeniasis. In 50% of the cases, neurocysticercosis takes place in the brain parenchyma, and its appearance is less frequent in the posterior fossa and the spinal cord.
The case of a patient with an atypical location of the parasite at the medulla oblongata, between parenchymal and spinal areas, is presented. The initial symptoms were common but its subsequent manifestations were similar to those of Bruns syndrome. Furthermore, the epidemiological profile of neurocysticercosis in Colombia, its control measures and prevention strategies were reviewed in this study.
La neurocisticercosis es la infección parasitaria más frecuente en el sistema nervioso central; esta enfermedad se desarrolla cuando los huevos de Taenia solium excretados en heces de un individuo con teniasis son ingeridos por otra persona. La presentación de la neurocisticercosis tiene lugar en el parénquima cerebral en 50% de los casos, mientras que en la fosa posterior y en la médula espinal es menos frecuente.
Se presenta el caso de un paciente que tuvo una ubicación exótica del parásito a nivel del bulbo raquídeo concomitando con la forma parenquimatosa y medular; las manifestaciones clínicas iniciales fueron las comunes, pero sus síntomas posteriores se caracterizaron por el síndrome de Bruns. Además, durante la investigación se revisó el perfil epidemiológico de la neurocisticercosis en Colombia y las medidas de control y de prevención.
CASE REPORT
DOI: https://doi.org/10.15446/revfacmed.v64n3.53471
Neurocysticercosis, unusual manifestations
Neurocisticercosis, manifestaciones inusuales
Received: 07/10/2015. Accepted: 28/12/2015.
David López-Valencia1 • Ángela Patricia Medina-Ortega1 • Janh Sebastián Saavedra-Torres1 • Luisa Fernanda Zúñiga-Cerón1 • Tomás Omar Zamora-Bastidas2,3
1 Universidad del Cauca - Faculty of Health Sciences - Department of Medicine - Popayán - Colombia.
2 Hospital Universitario San José - Department of Neurology - Popayán - Colombia.
3 Universidad del Cauca - Faculty of Health Sciences - Department of Internal Medicine - Popayán - Colombia.
Corresponding author: David López-Valencia. Faculty of Health Sciences, Universidad del Cauca. Carrera 6 No. 13N-50, La Estancia. Phone number: +57 28234118 Popayán. Colombia. Email: davlv1347@gmail.com.
| Abstract |
Neurocysticercosis is the most common parasitic infection in the central nervous system. This disease is presented when a person ingests Taenia solium eggs excreted in feces from another individual infected with taeniasis. In 50% of the cases, neurocysticercosis takes place in the brain parenchyma, and its appearance is less frequent in the posterior fossa and the spinal cord.
The case of a patient with an atypical location of the parasite at the medulla oblongata, between parenchymal and spinal areas, is presented. The initial symptoms were common but its subsequent manifestations were similar to those of Bruns syndrome. Furthermore, the epidemiological profile of neurocysticercosis in Colombia, its control measures and prevention strategies were reviewed in this study.
Keywords: Neurocysticercosis; Taenia solium; Bruns; Syndrome; Medulla Oblongata (MeSH).
López-Valencia D, Medina-Ortega AP, Saavedra-Torres JS, Zúñiga-Cerón LF, Zamora-Bastidas TO. Neurocysticercosis, unusual manifestations. Rev. Fac. Med. 2016;64(3):561-4. English. doi:
https://doi.org/10.15446/revfacmed.v64n3.53471.
| Resumen |
La neurocisticercosis es la infección parasitaria más frecuente en el sistema nervioso central; esta enfermedad se desarrolla cuando los huevos de Taenia solium excretados en heces de un individuo con teniasis son ingeridos por otra persona. La presentación de la neurocisticercosis tiene lugar en el parénquima cerebral en 50% de los casos, mientras que en la fosa posterior y en la médula espinal es menos frecuente.
Se presenta el caso de un paciente que tuvo una ubicación exótica del parásito a nivel del bulbo raquídeo concomitando con la forma parenquimatosa y medular; las manifestaciones clínicas iniciales fueron las comunes, pero sus síntomas posteriores se caracterizaron por el síndrome de Bruns. Además, durante la investigación se revisó el perfil epidemiológico de la neurocisticercosis en Colombia y las medidas de control y de prevención.
Palabras clave: Neurocisticercosis; Taenia solium; Síndrome; Bulbo raquídeo (DeCS).
López-Valencia D, Medina-Ortega AP, Saavedra-Torres JS, Zúñiga-Cerón LF, Zamora-Bastidas TO. [Neurocisticercosis, manifestaciones inusuales]. Rev. Fac. Med. 2016;64(3):561-4. English. doi:
https://doi.org/10.15446/revfacmed.v64n3.53471.
Introduction
The most common parasitic infection of the central nervous system (CNS) is neurocysticercosis (NCC), caused by the larvae of the Taenia solium (1). In developing countries, there is a 90% prevalence of cases in which this disease is neglected (2), but due to the ease and accessibility of transportation and the large groups of migrant population, this disease can also be found in developed countries (3,4). The World Health Organization (WHO) considers cysticercosis as a serious public health issue (5,6). This infection appears in the brain parenchyma in 50% of cases, and less frequently, in intraventricular, subarachnoid, eye and cord areas (6).
The case described in this research presents an unusual appearance in the medulla oblongata, along with the parenchymal and spinal form. NCC symptoms are very diverse, including, among the most frequently observed and described by the authors, headaches and convulsions (7). 80% of infections are completely asymptomatic and when symptoms arise, they are non-specific depending on the number of injuries, the development stage of the cysticercus and the larval location (8). The presence of cysticerci in the brain may be prolonged —10 to 20 years in asymptomatic state— (9,10) although, in many occasions, when headaches occur, this symptom is not considered important. The diagnosis of NCC is often confused with incidentaloma.
The characterization of the patient was made based on neurological manifestations such as focal seizures and signs of intracranial hypertension. Neuroimaging, initially obtained through computerized axial tomography scan (CT scan) and head magnetic resonance imaging (HMRI), helped identifying different forms of NCC.
The objectives of this paper are to present an unusual form of neurocysticercosis in the medulla oblongata and, thus, to provide the scientific community with information about the location and heterogeneous behavior of the larva of T. solium.
Case presentation
A male patient, 37 years old, from Popayán, Cauca, farmer without history of chronic non-communicable diseases, who denies prior neurological abnormalities and family history of importance, was admitted in Hospital Universitario San José from Popayán, on February 25, 2014, with an eight-month clinical history of neck pain treated with analgesics with partial response. The assessment by neurosurgery and pain medicine suggested that the patient had a chronic degenerative pain syndrome, with C5 and C6 discopathy. Algesiology delivers lumbar sympathetic block and epidural steroid; however, this procedure is not performed because the patient felt drowsy.
The neurological assessment found a patient with pain in the posterior cervical region, permanent headache, stiff neck, discreet meningeal stripe, hyperesthesia in eyeballs and drowsiness. ELISA technique was initially indicated for T. solium, as well as a complete blood count reporting reactivity and marked eosinophilia, respectively; also, a brain CT with contrast was requested, which showed a cystic image located in the left Sylvian fissure. Considering personal history and the regional epidemiology, in addition to the clinical manifestations and the report of the TAC, treatment against NCC with albendazole 200mg every 12 hours, dexamethasone 8mg every hour, and phenytoin 100mg every 12 hours was begun.
Eleven days after admission, a second brain CT showed supratentorial hydrocephalus, megacisterna magna and three scattered calcifications in both cerebral hemispheres (Figure 1 and 2).

Figure 1. Computerized axial tomography scan which allows observing calcifications that suggest the effects of neurocysticercosis. Source: Own elaboration based on the data obtained in the study.
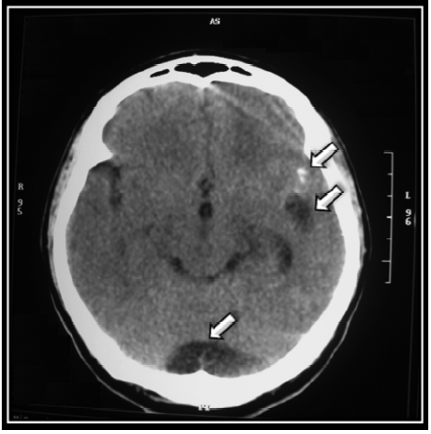
Figure 2. Computerized axial tomography scan which allows observing, from top to bottom, calcifications, cystic image located in the left Sylvian fissure compatible with neurocysticercosis in vesicular phase and megacisterna magna. Source: Own elaboration based on the data obtained in the study.
The patient reported improvement after 12 days of treatment with albendazole, however, he experienced sporadic crisis of headaches, vomiting and drowsiness. Neurological examination determined predominantly left hypotonia and muscle stretch reflexes showed hyperreflexia in lower extremities. Since the patient could not walk on his own, possibly due to subsequent involvement of the posterior cords, cysticercosis related injury in the posterior fossa is discarded and a simple and contrast HMRI was requested.
Deworming was completed after 26 days of admission in the service. Although the evolution of the patient indicated improvement, headaches did not diminish. Finally, a HMRI was taken, showing, on the one hand, two hyperintense punctiform images of corticosubcortical location in the left frontal region and towards the ipsilateral Sylvian fissure compatible with residual calcifications, and, on the other, a rounded cystic image, with intermediate signal intensity and hyperintense with walls that enhance the lateral contrast and apparent contact with the medulla oblongata on the left side, which was about 6x3mm long (Figure 3).

Figure 3. Head magnetic resonance imaging showing a cystic lesion adjacent to the medulla oblongata. Source: Own elaboration based on the data obtained in the study.
The results of the studies concluded a cystic lesion adjacent to the medulla oblongata and enhancement of the walls that, in association with chambered images of multicystic appearance in the subarachnoid space of the posterior fossa and cortico-subcortical calcifications, lead to discard NCC (Figure 3). The patient progressed satisfactorily with complete improvement of the symptoms and was discharged without complications.
Treatment
The patient was treated with cysticidal drugs that are currently recommended by experts in parasitology, infectious diseases and neurology. Epilepsy was controlled using phenytoin sodium, which allowed a gradual improvement.
Discussion
Finding neurocysticercosis manifestations in inhabitants of endemic areas consulting for severe headache and developing signs of intracranial hypertension is not uncommon taking into account that the highest national prevalence of this disease is found in the department of Cauca (55.2%) (11). The taeniasis-cysticercosis complex (CTC) is caused by the pork tapeworm known as T. solium, which affects humans after eating their eggs, while NCC is the most common CNS helminths and the leading cause of acquired epilepsy in the world (12). Hence the importance of recognizing the biology of CTC when applying control and prevention measures in the population.
The manifestations and findings of cerebellar dysfunction are the key factors of this case: the holocraneal headache with persistent (and occasional projectile) vomiting, alongside ataxia with lateropulsion to the left that compromised gait and resulted incapacitating —which constitutes the most frequent alteration that indicates cerebellar dysfunction— the initial hypotonia worsened to such an extent that supine position could not be sustained and the patient chose left lateral decubitus position, signs of leg length discrepancy, dysdiadochokinesia and non-fluid language.
All signs indicated that the patient suffered a supra and infratentorial lesion, therefore, a BMRI was required. An ELISA test for T. solium helped confirming the infection and neuroimaging was useful to classify various stages of cysticercosis: vesicular, colloidal, granular and nodular (calcification) (12).
During the course of the disease, the patient had critical days with acute headache, dizziness, complete abnormal gait due to ataxia and lateralization with compromised state of consciousness, manifestations explained by Bruns syndrome (13-15).
In 1902, Bruns described ataxia caused by frontal lesions, similar to what was observed in diseases of the cerebellum that fundamentally compromised statics, lateropulsion and retropulsion of gait originated by a malfunction of the fronto-ponto-cerebellar tract (16-19). Bruns syndrome is typically characterized by episodes of severe headache, vomiting and associated vertigo related to sudden changes in head position that may persist for a few minutes to an hour and, sometimes, cause sudden death.
Epidemiology
NCC is considered the leading cause of acquired epilepsy and hydrocephalus (15) in adults from countries in South Asia, Mexico, Colombia, Ecuador, Peru, among others (20-22). Colombia does not have clear studies for the whole country; there are reports by Universidad Industrial de Santander, Universidad de Caldas (23) and a study conducted in Boyacá (24), all of them showing different figures.
In 2004, in the Department of Cauca, an epidemiological profile of human cysticercosis in five first level hospitals reported a total of 55.2% in the department out of a population of 433 patients (11). This result surpassed the study conducted in Vaupés, whose figures are considered the highest in Colombia (38.7%) (25). Given this situation, it is necessary to conduct studies that are valid for the entire national territory.
Control measures and prevention
A disease like NCC involves cultural and socioeconomic aspects of human groups, especially when considering that mechanisms of propagation and perpetuation of infection are not overcome due to the customs of the people living in endemic areas. There is no doubt that proper handwashing before and after food consumption, control of environmental sanitation, proper disposal of feces, adequate water service to ensure potable water, among others, are the best means to prevent, control and cure patients with taeniasis-cysticercosis complex (26-28). Even though pork, when the animal is not raised with hygienic standards, is one of the main sources of T. solium, irrigation of vegetables and fruits with polluted water may also contribute to the development of CTC, hence the importance of knowing the life cycle of the parasite (12).
Conclusions
A comprehensive analysis of the patient is essential to establish an accurate diagnosis and determine treatment. The description of this case shows an atypical manifestation of the larva of T. solium, which should always be considered within the diagnostic possibilities currently obtained through the use of imaging tools such as CT or HMRI, the detection of antibodies and other laboratory tests. NCC requires immediate and complete cysticidal treatment managed at hospitals to achieve full eradication of the larvae and prevent future recurrences and/or sequelae.
NCC is a chronic disease of the CNS that deserves attention; the WHO considers this condition as a public health problem, reason why healthy habits that improve eating behaviors should be taught to avoid infection, since this is a completely preventable disease.
Conflict of interests
None stated by the authors.
Funding
None declared by the authors.
Acknowledgements
To Universidad del Cauca and the patient reported here.
References
1.Zymberg ST. Neurocysticercosis. World Neurosurg. 2013;79(Suppl 2):S24.e5-8. http://doi.org/bj8b.
2.Esquicha JA, Falcón N, Oshiro S. Características clínicas y epidemiológicas de los pacientes con neurocisticercosis en un hospital general de Lima. Rev. Med. Hered. 2012;23(1):4-10. http://doi.org/bj8c.
3.Devleesschauwer B, Smit GS, Dorny P, van der Giessen JW, Gabriël S. Neurocysticercosis in Europe: Need for a One Health Approach. Neuropediatrics. 2015;46(5):354-5. http://doi.org/bj8f.
4.Jiménez-Caballero PE, Mollejo-Villanueva M, Álvarez-Tejerina A. Síndrome de Bruns: descripción de un caso de neurocisticercosis con estudio anatomopatológico. Neurología. 2005;20(2):86-9.
5.Flisser A. Cisticercosis: enfermedad desatendida. Bol. Méd. Hosp. Infant. Méx. 2011;68(2):138-45.
6.Vidal S. Comunicación de un caso de cisticercosis subcutánea. Rev. Chil. Infectol. 2013;30(3):323-5. http://doi.org/bj8h.
7.Mahanty S, Garcia HH, Cysticercosis Working Group in Perú. Cysticercosis and neurocysticercosis as pathogens affecting the nervous system. Progr. Neurobiol. 2010;91(2):172-84. http://doi.org/b4vmg7.
8.Lopes-Machado-Porto GC, Tavares-Lucato L, de Gobbi-Porto FH, de Souza EC, Nitrini R. Reversible dementia due to Neurocysticercosis: improvement of the racemose type with antihistamines. Dement. Neuropsychol. 2015;9(1):85-90. http://doi.org/bj8j.
9.Imirizaldu L, Miranda L, García-Gurtubay I, Gastón I, Urriza J, Quesada P. Neurocisticercosis: Una enfermedad emergente. Ana. Sist. Sanit. Navar. 2004;27(2):201-9. http://doi.org/fjg469.
10.Sombert-Limonta EL, Fong-Estrada JA, González-Castilla R. Diagnóstico y tratamiento de la neurocisticercosis en una mujer joven. MEDISAN. 2014;18(2):271-5.
11.Vásquez LR, González FE, Torres MF, Vergara D, Alvarado BE. Prevalencia serológica de teniasis-cisticercosis humana en pacientes sintomáticos neurológicos en cinco hospitales municipales del departamento del Cauca 2003. Infectio. 2004;8:92.
12.López-Valencia D, Zúñiga-Cerón LF, Saavedra-Torres JS, Medina AP. Neurocisticercosis, caracterización de una enfermedad desatendida y re-emergente. Morfolia. 2014;6(3):42-60.
13.Diehl-Rodriquez R, Crestani DN, Dworzecki-Soares JO, Franceshini PR, Petersen-Alves R, Zimerman R, et al. Bruns’ syndrome and racemose neurocysticercosis: a case report. Rev. Soc. Bras. Med. Trop. 2012;45(2):269-71. http://doi.org/bj8k.
14.Shahani L, Garnes ND, Mejia R. Intraventricular Taenia solium cysts presenting with Bruns syndrome and indications for emergent neurosurgery. Am. J. Trop. Med. Hyg. 2015;92(6):1261-4. http://doi.org/bj8m.
15.Torres-Corzo J, Rodríguez-della Vecchia R, Rangel-Castilla L. Bruns syndrome caused by intraventricular neurocysticercosis treated using flexible endoscopy. J. Neurosurg. 2006;104(5):746-8. http://doi.org/c544v9.
16.Bruns L. Neuropathologische demonstrationen. Neurol. Centralbl. 1902;21:561-7.
17.Roongpiboonsopit D, Shuangshoti S, Phanthumchinda K, Bhidayasiri R. Positional vomiting as the initial manifestation of Bruns syndrome due to cysticercosis in the fourth ventricle: a symptom reminiscent of an old disease. Eur. Neurol. 2012;67(3):184-5. http://doi.org/fzst2k.
18.Das A, Kesavadas C, Radhakrishnan VV, Nair NS. Teaching NeuroImages: Bruns syndrome caused by intraventricular neurocysticercosis. Neurology. 2009;73(7):e34. http://doi.org/c8db3f.
19.Gelabert-Gonzalez M, Pita-Buezas L, Aran-Echabe E. Quiste coloide y síndrome de Bruns. Rev. Neurol. 2015;61(1):48.
20.Sahu PS, Seepana J, Padela S, Sahu AK, Subbarayudu S, Barua A. Neurocysticercosis in Children Prsenting with Afebrile Seizure: Clinical Profile, Imaging and Serodiagnosis. Rev. Inst. Med. Trop. São Paulo. 2014;56(3):253-8. http://doi.org/bj8n.
21.Moroni S, Moscatelli G, Freilij H, Altcheh J. Neurocisticercosis: un caso autóctono en la Ciudad de Buenos Aires. Arch. Argent. Pediatr. 2010;108(6):143-6.
22.Gupta P, Agrawal M, Sinha VD, Gupta A. Intraventricular racemose type neurocysticercosis with anterior interhemispheric fissure cyst: A rare case report. J. Neurosci. Rural Pract. 2015;6(2):234-7. http://doi.org/bj8p.
23.Muñoz-Cuervo A. Neurocisticercosis. Aspectos clínicos. Prevalencia en el departamento de Caldas. Archivos de Medicina (Col). 2005;11:14-27.
24.Flórez AC, Pastrán SM, Peña AP, Benavides A, Villarreal A, Rincón CE, et al. Cisticercosis en Boyacá, Colombia: estudio de seroprevalencia. Acta Neurol. Colomb. 2011;27(1):9-18.
25.Flórez AC, Pastrán SM, Vargas NS, Beltrán M, Enríquez Y, Peña A, et al. Cisticercosis en Colombia. Estudio de seroprevalencia 2008-2010. Acta Neurol. Colomb. 2013;29(2):73-86.
26.Sánchez-Fernández JJ, Cabrera-Menéndez AL. Cisticercosis cerebral: a propósito de un caso. AMC. 2014;18(1):93-9.
27.Agudelo-Flórez P, Restrepo BN, Palacio LG. Conocimiento y Prácticas sobre Teniasis-cisticercosis en una Comunidad Colombiana. Rev. Salud Pública. 2009;11(2):191-9. http://doi.org/d4rqf5.
28.Lightowlers MW. Eradication of Taenia solium cysticercosis: a role for vaccination of pigs. Int. J. Parasitol. 2010;40(10):1183-92. http://doi.org/fbchnd.
Referencias
Zymberg ST. Neurocysticercosis. World Neurosurg. 2013;79(Suppl 2):S24. e5-8. http://doi. org/bj8b.
Esquicha JA, Falcón N, Oshiro S. Características clínicas y epidemiológicas de los pacientes con neurocisticercosis en un hospital general de Lima. Rev. Med. Hered. 2012;23(1):4-10. http://doi. org/bj8c.
Devleesschauwer B, Smit GS, Dorny P, van der Giessen JW, Gabriël S. Neurocysticercosis in Europe: Need for a One Health Approach. Neuropediatrics. 2015;46(5):354-5. http://doi. org/bj8f.
Jiménez-Caballero PE, Mollejo-Villanueva M, Álvarez-Tejerina A. Síndrome de Bruns: descripción de un caso de neurocisticercosis con estudio anatomopatológico. Neurología. 2005;20(2):86-9.
Flisser A. Cisticercosis: enfermedad desatendida. Bol. Méd. Hosp. Infant. Méx. 2011;68(2):138-45.
Vidal S. Comunicación de un caso de cisticercosis subcutánea. Rev. Chil. Infectol. 2013;30(3):323-5. http://doi. org/bj8h.
Mahanty S, Garcia HH, Cysticercosis Working Group in Perú. Cysticercosis and neurocysticercosis as pathogens affecting the nervous system. Progr. Neurobiol. 2010;91(2):172-84. http://doi. org/b4vmg7.
Lopes-Machado-Porto GC, Tavares-Lucato L, de Gobbi-Porto FH, de Souza EC, Nitrini R. Reversible dementia due to Neurocysticercosis: improvement of the racemose type with antihistamines. Dement. Neuropsychol. 2015;9(1):85-90. http://doi. org/bj8j.
Imirizaldu L, Miranda L, García-Gurtubay I, Gastón I, Urriza J, Quesada P. Neurocisticercosis: Una enfermedad emergente. Ana. Sist. Sanit. Navar. 2004;27(2):201-9. http://doi. org/fjg469.
Sombert-Limonta EL, Fong-Estrada JA, González-Castilla R. Diagnóstico y tratamiento de la neurocisticercosis en una mujer joven. MEDISAN. 2014;18(2):271-5.
Vásquez LR, González FE, Torres MF, Vergara D, Alvarado BE. Prevalencia serológica de teniasis-cisticercosis humana en pacientes sintomáticos neurológicos en cinco hospitales municipales del departamento del Cauca 2003. Infectio. 2004;8:92.
López-Valencia D, Zúñiga-Cerón LF, Saavedra-Torres JS, Medina AP. Neurocisticercosis, caracterización de una enfermedad desatendida y re-emergente. Morfolia. 2014;6(3):42-60.
Diehl-Rodriquez R, Crestani DN, Dworzecki-Soares JO, Franceshini PR, Petersen-Alves R, Zimerman R, et al. Bruns’ syndrome and racemose neurocysticercosis: a case report. Rev. Soc. Bras. Med. Trop. 2012;45(2):269-71. http://doi. org/bj8k.
Shahani L, Garnes ND, Mejia R. Intraventricular Taenia solium cysts presenting with Bruns syndrome and indications for emergent neurosurgery. Am. J. Trop. Med. Hyg. 2015;92(6):1261-4. http://doi. org/bj8m.
Torres-Corzo J, Rodríguez-della Vecchia R, Rangel-Castilla L. Bruns syndrome caused by intraventricular neurocysticercosis treated using flexible endoscopy. J. Neurosurg. 2006;104(5):746-8. http://doi. org/c544v9.
Bruns L. Neuropathologische demonstrationen. Neurol. Centralbl. 1902;21:561-7.
Roongpiboonsopit D, Shuangshoti S, Phanthumchinda K, Bhidayasiri R. Positional vomiting as the initial manifestation of Bruns syndrome due to cysticercosis in the fourth ventricle: a symptom reminiscent of an old disease. Eur. Neurol. 2012;67(3):184-5. http://doi. org/fzst2k.
Das A, Kesavadas C, Radhakrishnan VV, Nair NS. Teaching NeuroImages: Bruns syndrome caused by intraventricular neurocysticercosis. Neurology. 2009;73(7):e34. http://doi. org/c8db3f.
Gelabert-Gonzalez M, Pita-Buezas L, Aran-Echabe E. Quiste coloide y síndrome de Bruns. Rev. Neurol. 2015;61(1):48.
Sahu PS, Seepana J, Padela S, Sahu AK, Subbarayudu S, Barua A. Neurocysticercosis in Children Prsenting with Afebrile Seizure: Clinical Profile, Imaging and Serodiagnosis. Rev. Inst. Med. Trop. São Paulo. 2014;56(3):253-8. http://doi. org/bj8n.
Moroni S, Moscatelli G, Freilij H, Altcheh J. Neurocisticercosis: un caso autóctono en la Ciudad de Buenos Aires. Arch. Argent. Pediatr. 2010;108(6):143-6.
Gupta P, Agrawal M, Sinha VD, Gupta A. Intraventricular racemose type neurocysticercosis with anterior interhemispheric fissure cyst: A rare case report. J. Neurosci. Rural Pract. 2015;6(2):234-7. http://doi. org/bj8p.
Muñoz-Cuervo A. Neurocisticercosis. Aspectos clínicos. Prevalencia en el departamento de Caldas. Archivos de Medicina (Col). 2005;11:14-27.
Flórez AC, Pastrán SM, Peña AP, Benavides A, Villarreal A, Rincón CE, et al. Cisticercosis en Boyacá, Colombia: estudio de seroprevalencia. Acta Neurol. Colomb. 2011;27(1):9-18.
Flórez AC, Pastrán SM, Vargas NS, Beltrán M, Enríquez Y, Peña A, et al. Cisticercosis en Colombia. Estudio de seroprevalencia 2008-2010. Acta Neurol. Colomb. 2013;29(2):73-86.
Sánchez-Fernández JJ, Cabrera-Menéndez AL. Cisticercosis cerebral: a propósito de un caso. AMC. 2014;18(1):93-9.
Agudelo-Flórez P, Restrepo BN, Palacio LG. Conocimiento y Prácticas sobre Teniasis-cisticercosis en una Comunidad Colombiana. Rev. Salud Pública. 2009;11(2):191-9. http://doi. org/d4rqf5.
Lightowlers MW. Eradication of Taenia solium cysticercosis: a role for vaccination of pigs. Int. J. Parasitol. 2010;40(10):1183-92. http://doi. org/fbchnd.
Cómo citar
APA
ACM
ACS
ABNT
Chicago
Harvard
IEEE
MLA
Turabian
Vancouver
Descargar cita
CrossRef Cited-by
1. Angela Medina Ortega, David López Valencia, Luis Reinel Vásquez Arteaga. (2018). Recurrent neurocysticercosis of the frontal lobe. Case report. Case reports, 4(1), p.46. https://doi.org/10.15446/cr.v4n1.65860.
2. Diego Rosselli, Camila Pantoja-Ruiz. (2023). La neurocisticercosis en Colombia: otra enfermedad desatendida. Acta Neurológica Colombiana, 39(1), p.2. https://doi.org/10.22379/anc.v39i1.881.
3. Luis Reinel Vásquez-Arteaga, Julio César Giraldo-Forero. (2020). Public policy for controlling the taeniasis/cysticercosis complex in Colombia. Case reports, 6(1), p.5. https://doi.org/10.15446/cr.v6n1.83701.
Dimensions
PlumX
Visitas a la página del resumen del artículo
Descargas
Licencia
Derechos de autor 2017 Revista de la Facultad de Medicina

Esta obra está bajo una licencia Creative Commons Reconocimiento 3.0 Unported.
-