The Role of Platelet and its Interaction with Aspirin
El rol de las plaquetas y su interacción con la aspirina
DOI:
https://doi.org/10.15446/revfacmed.v64n2.53789Palabras clave:
Platelet, Aspirin, Coagulation, Growth Factors, Regeneration, Anticoagulant (en)Plaquetas, Aspirina, Coagulación, Factores de crecimiento, Regeneración, Anticoagulantes (es)
Introduction. Platelets are not strictly "cells", they are cytoplasmic fragments that are produced by the division of the cytoplasm of the megakaryocytes in the bone marrow; among its properties of adhesion and aggregation, platelets are involved in primary hemostasis, thrombosis, repair and tissue regeneration processes. To modify the pro-thrombotic platelet properties aspirin (ASA) is provided, which allows blocking the synthesis of prostaglandins in order to irreversibly inhibit the COX1 and prevent platelet aggregation. The current guidelines govern the use of aspirin in the prevention of cardiovascular diseases.
Objective. In this review paper graphics were created to facilitate the understanding of platelets and its interaction with various physiological and pathological processes.
Methodology. A literature review of a total of 74 documents such as articles and books was carried out; it was obtained from bibliographic searches in the following databases: Scielo, NEJM, Elsevier, Pubmed, Redalyc, Wiley, Springer, ScienceDirect, BVS, Nature Riviews, EBSCO, Naxos (databases offered by the University of Cauca). Mendeley free access program was used for the management and organization of information.
Conclusion. It is recognized the role of platelet in different physiopathological processes and thus its interaction with aspirin, preventing its aggregation and thrombus formation in the spleen and other organs, this way contributing to the prevention of future cardiovascular events.
Introducción. Las plaquetas no son estrictamente células, son fragmentos citoplasmáticos que se originan por la división del citoplasma de los megacariocitos en la médula ósea; entre sus propiedades de adhesión y agregación, las plaquetas participan en procesos de hemostasia primaria, trombosis, reparación y regeneración de tejidos. Para modificar las propiedades protrombóticas de las plaquetas, se administra aspirina (ASA), la cual permite bloquear la síntesis de prostaglandinas para inhibir irreversiblemente la COX1 y para prevenir la agregación plaquetaria. Las directrices actuales determinan el uso de la aspirina para la prevención de las enfermedades cardiovasculares.
Objetivo. Crear gráficos que faciliten la comprensión de las plaquetas y su interacción con diversos procesos fisiológicos y patológicos.
Metodología. Se desarrolló una revisión bibliográfica de un total de 74 documentos como artículos y libros obtenidos a partir de la búsqueda bibliográfica de las bases de datos Scielo, NEJM, Elsevier, Pubmed, Redalyc, Wiley, Springer, ScienceDirect, Medwave, BVS, Nature Riviews, EBSCO, Naxos —Bases de datos que ofrece la Universidad del Cauca—. Para la gestión y organización de la información se utilizó el programa Mendeley de libre acceso.
Conclusión. Se reconoce el rol de la plaqueta en diversos procesos fisiopatológicos y de esta manera la interacción con la aspirina, evitando su agregación y la formación de trombos en el bazo y otros órganos. Se contribuye de esta manera en la prevención de futuros eventos cardiovasculares.
Review article
DOI: https://doi.org/10.15446/revfacmed.v64n2.53789
The Role of Platelet and its Interaction with Aspirin
El rol de las plaquetas y su interacción con la aspirina
Luisa Fernanda Zúñiga-Cerón1• Janh Sebastián Saavedra-Torres1• Carlos Alberto Navia-Amézquita2
Received: 26/10/2015 Accepted: 18/01/2016
1 Universidad de Cauca - School of Health Sciences - Laboratorio al Campo - Popayán - Colombia
2 Universidad de Cauca - School of Health Sciences - Department of Physiological Sciences - Popayán - Colombia
Corresponding Author: Luisa Fernanda Zúñiga-Cerón. Calle 5N No. 6A-116, edificio D, apartamento 404. Phone:
+57 2 8235352. Popayán. Colombia. E-mail: lfzuniga@unicauca.edu.co.
| Abstract |
Introduction. Platelets are not strictly “cells”, they are cytoplasmic fragments that are produced by the division of the cytoplasm of the megakaryocytes in the bone marrow; among its properties of adhesion and aggregation, platelets are involved in primary hemostasis, thrombosis, repair and tissue regeneration processes. To modify the pro-thrombotic platelet properties aspirin (ASA) is provided, which allows blocking the synthesis of prostaglandins in order to irreversibly inhibit the COX1 and prevent platelet aggregation. The current guidelines govern the use of aspirin in the prevention of cardiovascular diseases.
Objective. In this review paper graphics were created to facilitate the understanding of platelets and its interaction with various physiological and pathological processes.
Methodology. A literature review of a total of 74 documents such as articles and books was carried out; it was obtained from bibliographic searches in the following databases: Scielo, NEJM, Elsevier, Pubmed, Redalyc, Wiley, Springer, ScienceDirect, BVS, Nature Riviews, EBSCO, Naxos (databases offered by the University of Cauca). Mendeley free access program was used for the management and organization of information.
Conclusion. It is recognized the role of platelet in different physiopathological processes and thus its interaction with aspirin, preventing its aggregation and thrombus formation in the spleen and other organs, this way contributing to the prevention of future cardiovascular events.
Key Words: Platelet; Aspirin; Coagulation; Growth Factors; Regeneration; Anticoagulant (MeSH).
Zúñiga-Cerón LF, Saavedra-Torres JS, Navia-Amézquita CA. The Role of Platelet and its Interaction with Aspirin. Rev. Fac. Med. 2016;64(2):351-63. English. doi: https://doi.org/10.15446/revfacmed.v64n2.53789.
Resumen
Introducción. Las plaquetas no son estrictamente células, son fragmentos citoplasmáticos que se originan por la división del citoplasma de los megacariocitos en la médula ósea; entre sus propiedades de adhesión y agregación, las plaquetas participan en procesos de hemostasia primaria, trombosis, reparación y regeneración de tejidos. Para modificar las propiedades protrombóticas de las plaquetas, se administra aspirina (ASA), la cual permite bloquear la síntesis de prostaglandinas para inhibir irreversiblemente la COX1 y para prevenir la agregación plaquetaria. Las directrices actuales determinan el uso de la aspirina para la prevención de las enfermedades cardiovasculares.
Objetivo. Crear gráficos que faciliten la comprensión de las plaquetas y su interacción con diversos procesos fisiológicos y patológicos.
Metodología. Se desarrolló una revisión bibliográfica de un total de 74 documentos como artículos y libros obtenidos a partir de la búsqueda bibliográfica de las bases de datos Scielo, NEJM, Elsevier, Pubmed, Redalyc, Wiley, Springer, ScienceDirect, Medwave, BVS, Nature Riviews, EBSCO, Naxos —Bases de datos que ofrece la Universidad del Cauca—. Para la gestión y organización de la información se utilizó el programa Mendeley de libre acceso.
Conclusión. Se reconoce el rol de la plaqueta en diversos procesos fisiopatológicos y de esta manera la interacción con la aspirina, evitando su agregación y la formación de trombos en el bazo y otros órganos. Se contribuye de esta manera en la prevención de futuros eventos cardiovasculares.
Palabras claves: Plaquetas; Aspirina; Coagulación; Factores de crecimiento; Regeneración; Anticoagulantes (DeCS).
Zúñiga-Cerón LF, Saavedra-Torres JS, Navia-Amézquita CA. [El rol de las plaquetas y su interacción con la aspirina]. Rev. Fac. Med. 2016;64(2):351-63. English. doi: https://doi.org/10.15446/revfacmed.v64n2.53789.
Introduction
The description of particles in blood smaller than leukocytes and erithrocytes dates from the end of the eighteenth century. However, it was only between 1865 and 1877 that these corpuscles were clearly described, but without understanding their origin, significance and function (1).
There is a general agreement that Giulio Bizzozzero was the first, in the years 1881-1882, to establish their central role, not only in physiological haemostasis, but also in thrombosis. It is noteworthy that the discovery of blood platelets and their function took place when the knowledge about the mechanisms of blood clotting was still largely incomplete. In fact, of the molecules involved in this process, only thrombin and fibrinogen had already been identified, although not characterized (1).
In 1865, the German anatomist Max Schultze published the first precise and convincing description of platelets in a journal he had recently founded, Archiv für mikroscopische Anatomie (2), as part of a study mainly dedicated to white blood cells. He called them “spherules”, smaller particles than red blood cells that occasionally clump together and can participate in the accumulation of fibrous material (3). This way, he recognized platelets as a normal component of blood (2,3).
Till and Mc Culloch are recognized for the study of the hematopoietic system, its composition and function (1961) (4,5). When a cell multiplies, differentiates, and initiates maturation stages, in every single cell line, it originates families characterized and differentiated among them, with the objective of producing leukocytes, erythrocytes and platelets. The latter are functional cells presented in blood as cell population incapable of self-sustainability (6).
Platelets are small non-nucleated cells that are originated by the division of the cytoplasm of the megakaryocytes in the bone marrow (7) (Table 1), which are derivative from the pluripotent hematopoietic stem cell (PHSC) (8); which is activated by colony-stimulating factors that are synthesized into cells such as macrophages, fibroblasts and endothelial cells (4,6,9,10).
Table 1. Anatomy of the platelet.
|
Anatomy of platelet |
For example: anatomy |
|
• Form: ovoidea • Without nucleus • Central part: basófilo • Peripheral part: basofilo with less intensity • Abundant: organelles |
|
Source: Own elaboration based on the data obtained in the study.
Platelet cells present in blood have a normal concentration between 150000 y 450000mm3 (11,12). Every day, the bone marrow of a healthy adult produces 1x1011 platelets; this quantity can increase 10 times in events of high demand (13).
Platelets are not strictly “cells”; they are cytoplasmic fragments with an average lifetime of seven to ten days to accomplish certain functions in the organism (12,14); in various radioactive processes a minimum survival of ten days in the blood for platelets has been determined. This can be observed in balance states or physiological homeostasis. 30% of the circulating platelets can be stored in the spleen, if they are not consumed in a coagulation reaction; platelets are used to be disintegrated in normal conditions in the spleen (15). Platelet destruction is 35.000±4.300 platelets µl/day, which is not relevant when compared with its production (4).
These cells comprise cytoplasmic granules and a membrane that contains pro coagulant molecules; it stands out glycoproteins from the membrane, whose objective is to permit the interactions platelet-platelet and platelet-vascular endothelium (16).
Cytoplasmic concentration has two types of granules: alpha granules, which contain hydrolases, cathepsins, fibrinogen, fibronectin, factors V-VIII, platelet factor IV, platelet-derived growth factor and transforming growth factor-alpha(17), and the delta granules —dense—, constituted by adenine nucleotides —ATP and ADP— (17), ionized calcium (16), histamine, serotonin and adrenalin (18) (Figure 1).
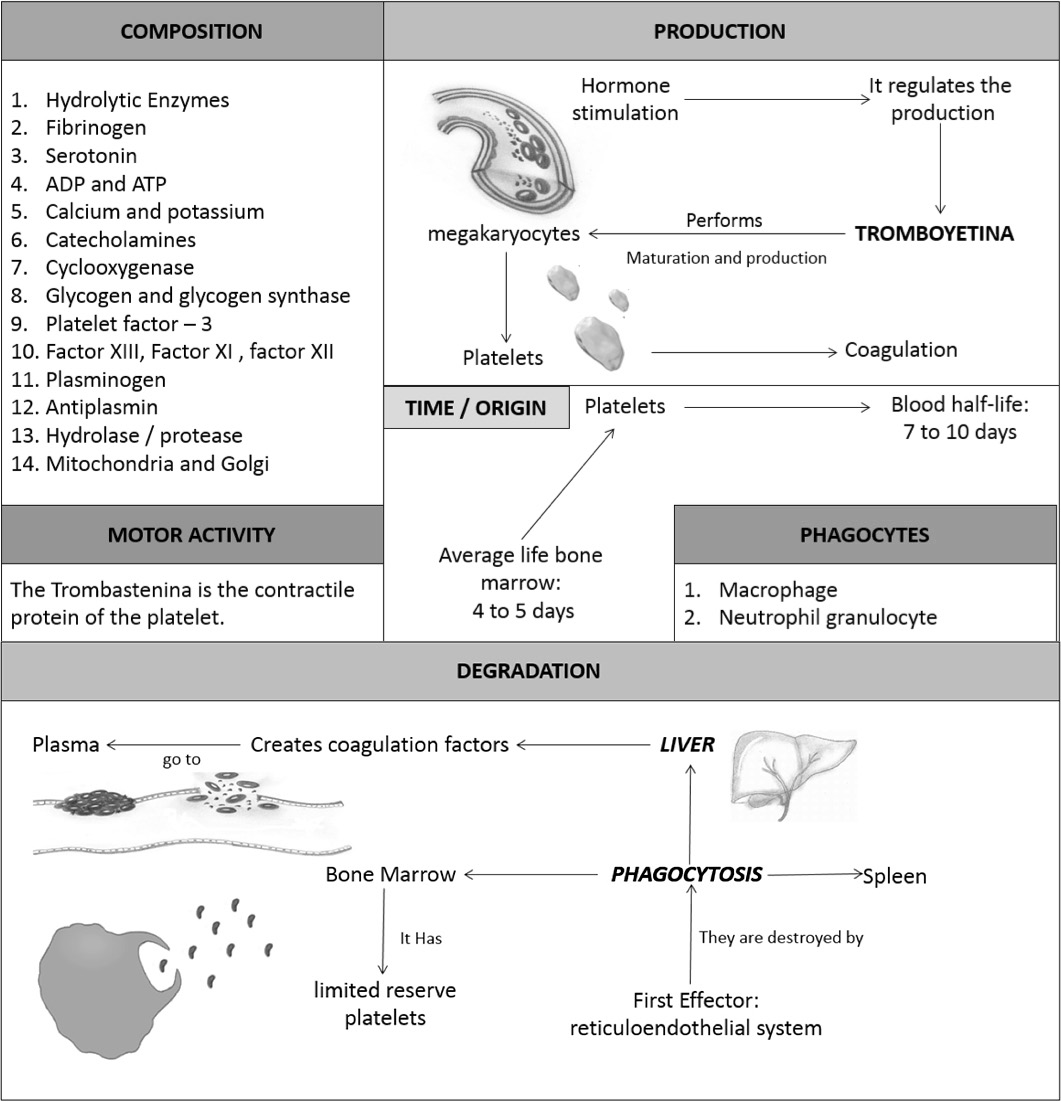
Figure 1. Platelet generalities such as a) composition, b) degradation, c) time/origin, d) production, e) motor activity and f) phagocytes. Source: Own elaboration based on the data obtained in the study.
Every cell has a membrane, in the case of a platelet, it is denominated periplatelet atmosphere and constitutes large quantities of coagulant plasmatic factors, for instance: factor I, V, VII, XI and XIII, antiplasmin, plasminogen activators and lgM (4,19).
Among their adhesion and aggregation properties, the main function of platelets is to participate in homeostatic processes through the formation of homeostatic plugs that initially seal vascular and micro vascular defects (20).
In addition, platelets can directly participate in some processes mediated by lgE —destruction of parasites— by means of the union of lgE through a specific surface receptor (21,22) (Table 2).
Table 2. Immunological properties of platelets with the interaction of the membrane receptors IgG, IgE and the glucoprotein 1 b (GP1b).
|
Platelets and defense |
|||
|
Organism defense |
Platelets have antiparasitic defenses since they have surface-fixed immunoglobulins with the property of adhering to certain parasites and releasing H2O2, exerting a toxic action on the specific parasites that can proceed in platelets. |
||
|
Normal values |
150.000-400.000/mm³ (In units SI: 150-400x109/L). |
||
|
Membrane receptor |
IgG |
IgE |
Glucoprotein 1 b (GP1b) |
Source: Own elaboration based on the data obtained in the study.
Currently, histological techniques permit to observe the colored areas of the bone marrow cells with the microscope, where precursor cells can be identified as the ones with the function of originating mature cells (4). Thus, platelets have been proposed as a peripheral biomarker of the functioning of the central serotonergic neurons due to the shared similarities among the capture, storage and release mechanisms of serotonin, since 5-HT2A receptors are present in the membranes of both cell types. The serotonergic system of platelets has four main components: A capture mechanism, intracellular storage organelles, serotonergic receptors in the plasmatic membrane and a mitochondrial enzyme for its metabolism —monoamine oxidase MAO—. All the elements have physiological and pathophysiological similarities (23).
Platelets in Primary Hemostasis
Platelets are produced by megakaryocytes as anucleate cells that lack genomic DNA but contain megakaryocyte-derived messenger RNA (mRNA) and the translational machinery needed for protein synthesis (24,25). Pre-mRNA splicing, a typical nuclear function, has been detected in the cytoplasm of platelets, and the platelet transcriptome contains approximately 3000 to 6000 transcripts. Analysis of the platelet proteome is more complex. After leaving the bone marrow, platelets circulate for about ten days. Their primary function is to stop hemorrhage after tissue trauma and vascular injury (24).
Thrombocytes and coagulation
When the vascular injury occurs, a series of events happen, which, in a good performance, lead to the reparation of the affected part (26). This process begins with the vascular endothelium injury, then, a vasoconstriction of short-duration occurs, mediated by reflex neurogenic mechanisms and by local release of vasoconstrictor agents such as endothelin (18,27-29).
The endothelium irregularity that caused the injury (3) exposes the subendothelial extracellular matrix, concomitant with the vasoconstrictor factors (18,27-29). This exposition of the extracellular matrix (ECM) facilitates the platelet activation where the platelets are small circulating discs and turn into plain plates that adhere to the injury (30).
New Model of the Process of Coagulation of the Blood
At present a new model of the process of coagulation of the blood has been proposed; it begins for the TF contact to the bloodstream. TF is a transmembrane protein that acts as a receptor and cofactor for factor VII (31,32) isn’t constitutively expressed in endothelial cells but is present in the membranes of cells around blood vessels, such as in smooth muscle cells and fibroblasts. Therefore, the TF is exposed to the bloodstream due to damage to the endothelium and surrounding cells or by the activation of endothelial cells or monocytes (31). It is quite known that the FVIIa /TF complex activates not only factor X but also factor IX. Studies indicate that this complex is essential to start in vivo clotting (33) (Figure 2).
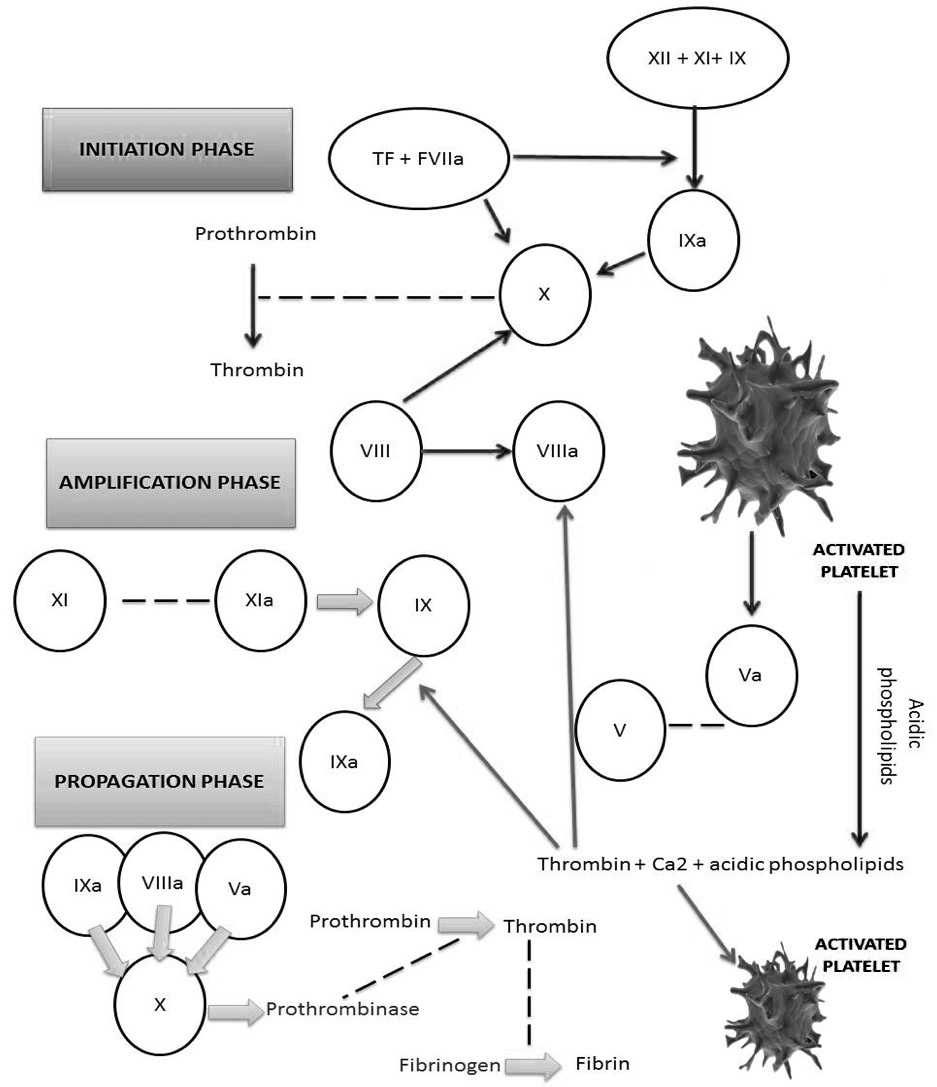
Figure 2. New model of the process of coagulation of the blood.
This new model of hemostasis is able to explain some clinical aspects of hemostasis that the classical cascade model does not. It gives a better understanding of the in vivo coagulation process and is more consistent with the clinical observations of several coagulation disorders. Source: Own elaboration based on the data obtained in the study.
The current understanding of the hemostatic process considers the interrelationship of physical, cellular and biochemical processes in a series of stages or phases and not as two pathways —intrinsic and extrinsic— as it was believed (34).
Initiation phase
It takes place when the cells that TF expresses in its surface are exposed to components of the blood where the injury is located (35,36). The TF, once bound to FVII in blood, quickly activates it forming the FVIIa/TF complex, which is responsible for the activation of small amounts of FIX and FX (37,38). FXa associated with its cofactor, FVa, forms a complex called prothrombinase on the surface of cells that express TF. FV can be activated by FXa or non-coagulating proteases, resulting in FVa which is necessary for the prothrombinase complex. This complex turns small amounts of prothrombin —Factor II— into thrombin; these amounts are too small to complete the fibrin clot formation process (36,38,39).
Small amounts of thrombin are continuously produced outside the vascular space, independent of vascular injury. (37) Therefore, it is assumed that a little activity in the TF pathway occurs all the time in the extravascular space. Coagulation process only proceeds to the amplification phase when there is vascular damage, i.e., when platelets and FVIII —linked to von Willebrand factor— come into contact with extravascular tissue where they adhere to cells expressing TF (33,40).
Amplification phase
Platelets and FVIII bound to von Willebrand factor (vWF) only pass to the extravascular compartment when there is a vascular injury. When a vessel is injured, platelets leave the vessel, bind to collagen and other components of the extracellular matrix at the site of injury, where they are partially activated and form a platelet plug responsible for primary hemostasis (41,42). At this point, small amounts of thrombin produced by cells that express TF can interact with platelets and FVIII/vWF complex. This starts the hemostatic process that culminates in the formation of stable fibrin, secondary hemostasis, which consolidates the initial platelet plug (35,37,42).
This small amount of thrombin generated by cells expressing TF has several important functions being the main one the maximum activation of platelets, which make receptors and binding sites available to activated coagulation factors. As a result of this activation, the permeability of platelet membranes is altered, allowing the entry of calcium ions and the release of chemotactic substances that attract clotting factors to their surface in addition to releasing partially activated FV (35,38).
Another function of the thrombin formed during the initiation phase is the activation of the FV and FVIII cofactors on the surface of activated platelets. The FVIII/vWF complex is dissociated, allowing vWF to mediate platelet adhesion and aggregation at the site of injury. In addition, small amounts of thrombin activate FXI (FXIa) on the platelet surface during this phase. Activation of FXI by thrombin on the platelet surface explains why FXII is not required for normal hemostasis (36-38,40,43).
Propagation phase T2
The propagation phase is characterized by the migration of large numbers of platelets to the site of injury and the production of tenase complex and prothrombinase on the surface of activated platelets (36). First, the FIX activated during the initiation phase can now bind to FVIIIa on the platelet surface forming the tenase complex. An extra amount of FIXa can also be produced by FXIa bound to platelets. As FXa can’t effectively move from cells expressing TF to activated platelets, a large amount of FXa must be directly generated on the platelet surface by the FIXa/FVIIIa complex (40).
Finally, FXa rapidly associates with FVa bound to the platelet during the amplification phase resulting in the formation of the prothrombinase complex which turns large amounts of prothrombin into thrombin. This is responsible for the cleavage of fibrinogen into fibrin monomers that, in turn, polymerize to consolidate the platelet plug (33).
Termination phase
Once a fibrin clot is formed at the lesion, the clotting process must be limited to the injury site in order to prevent thrombotic occlusion of the vessel. Four natural anticoagulants are involved to control the spread of coagulation activation: tissue factor pathway inhibitor (TFPI), protein C (PC), protein S (PS) and antithrombin (AT) (34).
Thrombocytes and Inflammation
Every tissue is composed by barriers that permit protection —membranes or set of cells—. These barriers can be affected by microorganisms, infectious agents or antigens that enter into the tissue through a physical injury; the barriers have to face the inflammation responses (26), this occurs due to the vascularization of living organisms. Therefore, the action of physicochemical processes of this response leads to leukocytes and plasma molecules to places where the tissue alteration has been produced. The main effects consist of an increase of the blood flow by local vasodilation of the capillary permeability to large plasma molecules and leukocyte migration through vascular endothelium towards the site of inflammation (4,44,45). Cell migration takes place at the level of the venules, while the exudation of plasma proteins is mainly produced at the level of capillaries, where blood pressure is higher. This cell migration permits the complement, antibodies and other enzyme systems, to reach the site where the inflammatory response occurs (27,44).
Thrombocyte can be an indicator of inflammation if there are C-reactive protein elevations, fibrinogen and other acute phase reactants. This indicator is associated to rheumatoid arthritis. The presence of thrombocytes is correlated with the activation of an inflammatory process, osteomyelitis, rheumatic fever, ulcerative colitis, malignancies and acute infections (9).
Platelets and Development of Atherosclerotic Lesions
Platelets that adhere to the vessel wall at sites of endothelial-cell activation contribute to the development of chronic atherosclerotic lesions, and when these lesions rupture they trigger the acute onset of arterial thrombosis. Platelets adhere to the endothelium of carotid arteries in apolipoprotein E (apoE)−/− mice before atherosclerotic lesions are visible (24). Von Willebrand factor, when secreted in large amounts by endothelial cells in response to inflammatory stimuli, can recruit platelets to the site; the interaction between glycoprotein Ib and von Willebrand factor allows platelets to roll on endothelial cells (24). The atherosclerotic lesions in von Willebrand factor -/- mice are smaller than the lesions in wild-type mice (24).
The acceleration of atherogenesis by COX-1-, the inhibition of the synthesis of platelet thromboxane, as well as the antagonism or deletion of the thromboxane receptor, delay atherogenesis in murine models. Dependent thromboxane in low-density lipoprotein (LDL)-receptor -/- mice suggests that platelet activation increases the rate of plaque formation (24).
Activated platelets can also influence the progression of plaque formation by releasing adhesive ligands, such as P-selectin, that become expressed on the platelet membrane and mediate platelet-endothelium interactions (24).
Signaling by P-selectin stimulates monocytes and macrophages to produce chemoattractants or growth factors. Moreover, engagement by P-selectin of the P-selectin glycoprotein ligand 1 on the monocyte surface initiates the formation of platelet-monocyte aggregates and outside-in signaling that induces the transcription of COX-2 (24).
Prolonged adhesion-dependent signaling promotes the expression of interleukin-1β. This cytokine enhances the stability of COX-2 mRNA, thereby promoting synthesis of the enzyme. Activated platelets exacerbate atherosclerosis in apoE-/- mice in a P-selectin- dependent manner (24).
Platelets in Tissue Repair
Besides mediating primary hemostasis and thrombosis, platelets play a critical role in tissue repair and regeneration. They regulate fundamental mechanisms involved in the healing process, including cellular migration, proliferation, and angiogenesis (46).
In addition to the fact that platelet-rich plasma has increasingly gained attention to seal wounds and enhance wound healing, (47) experimental and clinical data clearly indicate that platelets are fundamentally involved in repair and regeneration of damaged tissues and preservation of organ function. During tissue injury, for example caused by trauma or local ischemia as seen with myocardial infarction or stroke, the coagulation system and immune responses become activated very early, initiating the process of wound healing. Platelets are the first cells that accumulate at sites of the lesion and, on activation, release a multitude of biologically active mediators into their microenvironment (48). Various cytokines, chemokines, and growth factors, including CXCL12 —stromal-derived growth factor 1, SDF-1—, (49) and hepatocyte growth factor (HGF) (50), have been identified to be secreted from platelets. Platelet-derived mediators induce and modulate activation of fibroblasts and recruitment of leukocytes, first neutrophils, followed by macrophages, resulting in the elimination of dead cells and cellular debris (51). Moreover, platelet-released factors induce and control proliferation and migration of other cell types that are critically involved in tissue repair such as smooth muscle cells (SMCs) and mesenchymal stem cells (MSCs). Angiogenesis in damaged tissue, another pivotal mechanism for recovery of tissue function, is also substantially regulated by platelets due to the release of a multitude of pro and antiangiogenic mediators upon platelet activation (46).
Nowadays, platelets and their secretory products may successfully be used as feasible therapeutic tools, facilitating repair of injured tissues and organs. For instance, autologous platelet releasate as well as recombinant platelet-derived growth factors may enhance healing of chronic lower extremity diabetic ulcers. Moreover, regeneration of cutaneous wounds, retina, and peri-implant bone by platelets has been reported. However, treatment of surgical lesions with platelet-rich plasma has also generated controversial results in clinical trials (52). Such new insights will help researchers to find better therapeutic platelet-based options to facilitate repair and regeneration of injured tissues and organs (46).
Growth Factors in the Platelet
When speaking about injury, the thrombocyte that tackles a degranulation process during the formation of the clot liberates factors of growth (FC): platelet derived growth factor (PDGF), vascular endothelial growth factor (VEGF), fibroblast growth factor (FGF), insulin-like growth factor-1 (IGF-1), epidermal growth factor (EGF) and transforming growth factor beta (TGF-β); these are powerful chemotactic factors of inflammatory cells, especially PDGF and the TGF-β (53,54) (Figure 3).
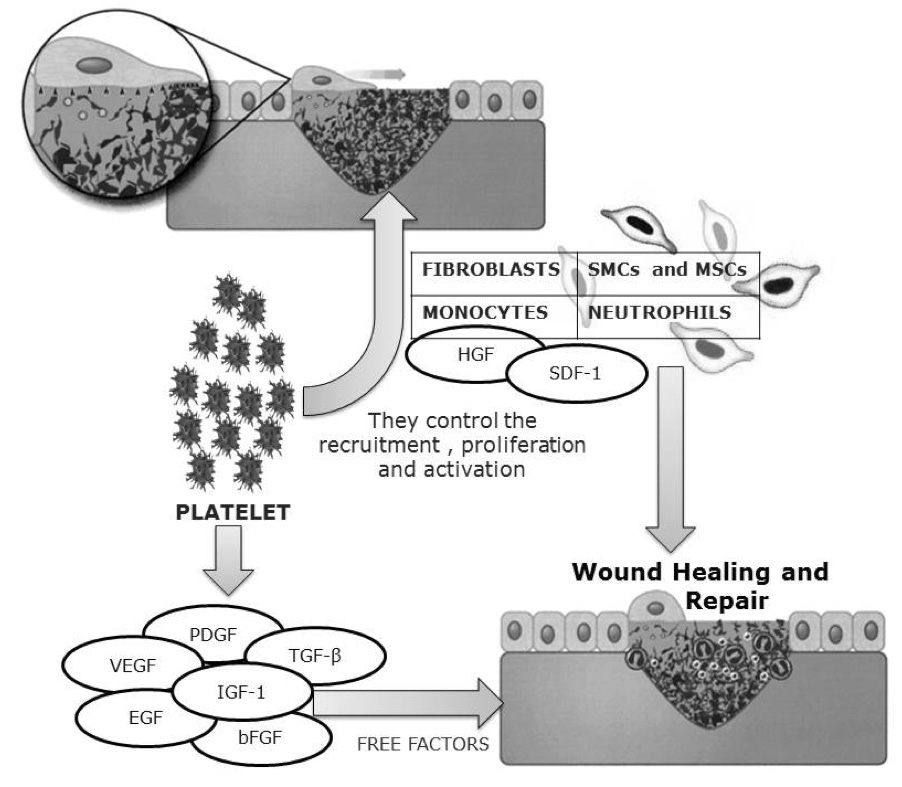
Figure 3. General scheme of the platelets by releasing growth factors that lead the repair. Source: Own elaboration based on the data obtained in the study.
It seems that FC liberated from thrombocytes are the initiators of the cascade of events that lead the repair, spreading quickly from the place of the injury and are degraded for proteases (54,32).
They liberate these cytokine, chemokine and such growth factors like stromal cell derived factor 1 (SDF-1) and hepatocyte growth factor (HGF) that control the recruiting, proliferation, and activation of fibroblasts, neutrophils, monocytes, smooth muscle cells (SMCs), mesenchymal stem cells (MSCs) and other cellular types critically involved in the healing of wounds (54).
Platelet Rich Plasma
Platelet-rich plasma (PRP) is used for tissue regeneration in different clinical settings and offers several advantages since it is neither toxic nor immunoreactive and can be readily obtained, inexpensively, from the blood of patients themselves. Various studies have been published on the preparation and utilization of PRP for wound healing with controversial results (55).
Marx et al. reported the combination of PRP with a mixture containing 10% calcium chloride and bovine thrombin favored jaw reconstruction. The utilization of PRP has yielded satisfactory outcomes in dentistry and maxillofacial surgery, plastic surgery, trauma and orthopedic surgery, tendon and ligament repair, and ocular repair (55).
Aspirin and its Interaction with the Thrombocyte
There is historical background regarding the use of willow leaves by Sumerians and Chinese people as analgesic more than three thousand years ago. Long after, that tree would give origin to aspirin. In the 5th Century BC, Hippocrates of Kos, the father of medicine, by reacquiring ancient knowledge, used the concoction extracted from the bark and leaves of the willow Salix Latinium to relieve aches and to control fever. During the Middle Age healers boiled willow bark and gave this miraculous potion to people suffering from pain (56,57).
In 1835, the French chemist Charles Frederic Gerhardt tried to surpass the problem of the salicylic acid as it was bitter and caused trouble. Then, he combined sodium salicylate with acetyl chloride obtaining acetylsalicylic acid. He did not believe in the future of this compound and abandoned this project. In 1859 Kolbe synthesized the acetylsalicylic acid (ASA). In August 10th, 1897, Felix Hoffmann, as a worker at Bayer’s laboratories, started a new era in pharmacology as he discovered acetylsalicylic acid, aspirin active ingredient (56,57).
In 1954, it was demonstrated that acetylsalicylic acid could increase the bleeding time and, in 1970, that it could elucidate, that is, it has an antithrombotic effect in animals. Based on its hematologic actions, Vane demonstrated that it was antiplatelet since it is an important prostaglandin inhibitor. Later, Majerus and Roth were capable of characterizing the interaction between aspirin and platelets. Then, they demonstrated that low concentrations of aspirin acetylized irreversibly platelet cyclooxygenase. This way, thromboxane A2 levels decrease (57).
ASA is administered orally and it is rapidly absorbed through the gastrointestinal tract; this absorption occurs by passive diffusion of lipophilic non-ionized molecules, partly in the stomach but much more in the duodenum. Then, it is hydrolyzed to SA (salicylic acid) by carboxylesterases of the intestinal wall and liver; approximately 50% of the dose reaches the systemic circulation in an unaltered form. Its fast hydrolysis to SA determines a short half-life of 15 to 20 minutes, although this depends on the several dosage forms. Once in the blood, SA adheres significantly to plasma albumin. ASA is widely distributed to all organs, in particular, kidney, heart, lung and liver. Finally, it is excreted through urine by processes such as glomerular filtration and tubular secretion (58,59).
Aspirin, a medication widely used due to its anti-inflammatory and analgesic properties, exerts its action by inhibiting the production of prostaglandins, which are derived from arachidonic acid (AA) (60-62).
To carry out this process, it is required an enzyme called cyclooxygenase (COX), three isoforms of COX have been described: COX-1 is present in almost all tissues, it catalyzes the conversion of AA to thromboxane A2 (TXA2) and it is agonist in the process of platelet aggregation; COX-2 is produced in response to an inflammatory stimulus and COX-3 is located in the brain and the bone marrow and participates in processes of neurological regulation of pain.(60-62) (Table 3).
Tabla 3. General effects of aspirin in the organism.
|
General Effects of Aspirin in the Organism |
|||
|
It inhibits the production of prostaglandins |
It is a heart protector |
It reduces preeclampsia |
It stimulates the increase of cysteinyl-leukotrienes |
Source: Own elaboration based on the data obtained in the study.
In addition, aspirin (ASA) allows to modify the pro-thrombotic platelet properties —platelet plug formation— to block prostaglandin synthesis, to inhibit irreversibly the COX1 and to prevent platelet aggregation, considered as one of the initial phase in the formation of blood clots. Due to the fact that platelets have no nucleus, they do not have the capacity of COX generation, therefore, there won’t be synthesis of TXA2 since it depends on the bio-synthesis of new platelets (60,61,63).
This medicine inhibits diacylglycerol production in platelets, then, it can inhibit secondary aggregation induced by thrombin, collagen or ADP. Thus, the effect is less lasting and less dose-dependent. Furthermore, it prevents platelet dense granule secretion. Salicylic acid, metabolite of aspirin, has a certain fibrinolytic effect because of its interaction by neutrophils and monocytes with the release of proteolytic enzymes —Cathepsin G and elastase—. It is recognized its effect against pain, inflammation and fever and as agonist its platelet anti-aggregation effect by the reduction in the formation of thromboxane A2 is taken into account, that is why it can be used as a cardiac muscle protector (25), for its protective action in patients who had suffered a myocardial infarction has been proved (64) and its regular use in low doses has enabled them to avoid the possibility of a second attack (25).
Aspirin or acetylsalicylic acid is, without a doubt, the greatest discovery in the history of cardiovascular disease from the point of view of prevention. However, there is not enough clinical data that identify the most effective and safe dose. For the management of cardiovascular disease, the aspirin dose suggested lies between 75mg and 325mg daily. Some studies have demonstrated that the daily aspirin dose of less than 162 mg is associated with a low incidence of thrombotic and bleeding events (65).
The steering committee of a physicians health study research group observed that the main benefit of aspirin in preventing myocardial infarction was present exclusively in people possessing high levels of C-reactive protein, suggesting as a clinical advantage of aspirin that can be derived, in part, from its anti-inflammatory effects (12).
Preeclampsia is not just hypertension induced by pregnancy, but there also is an interaction between reduced placental perfusion and alteration in the maternal endothelial function (66). In addition, some recent evidence has found mild to moderate benefits in the use of low-dose aspirin to prevent preeclampsia in patients at high risk for this type of medical complication. This is due to the fact that low-dose aspirin intake generates high concentrations of aspirin in the portal circulation, which inhibits selectively the cyclooxygenase of the platelets passing through the intestinal capillaries, while concentrations in the peripheral circulation remain very low to inhibit endothelial cyclooxygenase (67).
Finally, aspirin is a non-expensive medicine that does not require monitoring. It has multiple therapeutic actions that have been proven over more than a century of history such as analgesic, anti-inflammatory, antipyretic and vascular protector. Moreover, ASA has demonstrated to be a highly effective, safe and reliable medicine (59,68).
Formation of a Platelet Thrombus
The vessel wall, with its inner lining of endothelium, is crucial to the maintenance of a patent vasculature. The endothelium contains three thromboregulators: nitric oxide, prostacyclin, and the ectonucleotidase CD39, which together provide a defense against thrombus formation (69). Collagen in the subendothelial matrix and tissue factor facilitate the maintenance of a closed circulatory system (69).
When the vessel wall is breached or the endothelium is disrupted, collagen and tissue factor become exposed to the flowing blood, thereby initiating the formation of a thrombus. Exposed collagen triggers the accumulation and activation of platelets, whereas exposed tissue factor initiates the generation of thrombin, which not only transforms fibrinogen into fibrin but also activates platelets (69).
Low Dose Aspirin for Preventing Recurrent Venous Thromboembolism
Patients who have had a first episode of unprovoked venous thromboembolism are at high risk for recurrence after anticoagulant therapy is discontinued. Long-term treatment with a vitamin K antagonist is very effective in preventing a recurrence of venous thromboembolism while treatment continues but it has not been proven to improve survival; furthermore, it is associated with a substantially increased risk of bleeding and is inconvenient for patients (70). Consequently, many patients who have had a first episode of unprovoked venous thromboembolism discontinue anticoagulant therapy after 3 to 6 months despite recommendations to continue on therapy (69,70).
Low-dose aspirin is a simple, inexpensive, and widely available treatment effective in the prevention of arterial vascular events and the primary prevention of venous thromboembolism in high-risk surgical patients (70).
Aspirin may also be effective in preventing a recurrence of venous thromboembolism after a first event. The objective of this review was to evaluate the efficacy of low-dose aspirin, compared to placebo, in preventing a recurrence of venous thromboembolism in patients who had completed initial anticoagulation with warfarin after a first unprovoked episode of venous thromboembolism (70).
Aspirin and Gender Differences
There are very well known differences in the epidemiology of vascular events in men and women. Men are more prone to stroke and myocardial infarction (MI), yet women are more likely to die from these events (71). Similarly, meta-analysis results suggest that there are also gender differences in the effects of aspirin on cardiovascular disease (CVD), whereby risk of MI appears to be reduced in men and risk of stroke in women (72). Current guidelines for the use of aspirin for CVD prevention take these differences into consideration. Aspirin use in males is primarily intended for the prevention of coronary artery disease, while in females, prevention of stroke is the main target (73).
The reason for the aspirin therapy effect differences in terms of gender is currently unknown, but evidence suggests that there may be some biological basis for these differences. For example, baseline platelet reactivity is greater in women than in men, with higher residual reactivity following aspirin treatment in women (74). As such, physicians should also be sure to consider gender-specific risks, benefits, and guidelines for aspirin therapy prior to making patient recommendations (73,74).
Conclusion
Aspirin inhibits platelets functionalism, preventing their aggregation and thrombus formation within the spleen and other bodies. Thrombosis plays an important role in the manifestations of cardiovascular diseases, which are the main cause of morbidity and mortality worldwide.
The benefit of low-dose aspirin therapy for the secondary prevention of serious cardiovascular events is clear, but the use of aspirin for the primary prevention of cardiovascular disease (CVD) remains a challenge due to mixed findings on mortality benefit.
Conflicts of interests
None stated by the authors
Financing
None stated by the authors.
Acknowledgements
The authors express a special recognition to the University of Cauca English-French Modern Languages student Jhonier Álvarez García for his participation in the preliminary translation of this article.
Referencias
1. Gazzaniga V, Ottini L. The discovery of platelets and their function. Vesalius. 2001;VII(1):22-6.
2. Sharathkumar AA, Shapiro AD. Trastornos de la función plaquetaria. Tratamiento de la Hemofilia. 2008;(19):1-22.
3. Nurden AT, Phillips DR, George JN. Platelet membrane glycoproteins: historical perspectives. J. Thromb. Haemost. 2006;4(1):3-9. http://doi.org/d6r355.
4. Cingolani H, Houssay AB. Fisiología Humana de Houssay. Buenos Aires: Ateneo; 2002.
5. Tresguerres JAF. Fisiología humana. 3rd ed. Madrid: McGraw-Hill; 1992.
6. Hall JE. Guyton & Hall Tratado de fisiología médica. 12th. Barcelona: Elsevier; 2011.
7. Martinez L. Función de las plaquetas en tratamientos médicos-Odontológicos. Ciencia Odontológica. 2010;7(2):150-62.
8. Salto AB, Fontana S, Marquesoni E, Casale MF. Valoración de índices plaquetarios en las trombocitopenias. Acta Bioquím. Clín. Latinoam. 2012;46(1):23-30.
9. Rodak Be. Hematología : Fundamentos y aplicaciones clínicas. segunda ed. Buenos Aires: Editrial Medica Panamericana; 2005.
10. Hernández-gil IF, Angel M, Gracia A, Pingarrón C, Carlos J, Hernández-gil DIF. Bases fisiológicas de la regeneración ósea I . Histología y fisiología del tejido óseo. Med Oral Patol Oral Cir Bucal. 2006;11(E):47-51.
11. Bah MS, Hourey M. Actuación ante las anomalías cuantitativas y cualitativas de las plaquetas. Acta Bioquím. Clín. Latinoam. 2005;39(3):347-53.
12. Ruiz-Mori E. Antiagregantes Plaquetarios. Revista Peruana de Cardiología. 2006;32(1):29-38.
13. Ross MH., Pawlina W. Histología. Texto y Atlas color con Biología Celular y Molecular. 6th ed. Buenos Aires: Editorial Médica Panamericana; 2012.
14. Ruiz-Castro M. Manual de anestesia Regional. Practica Clinica y tratamiento del Organo. 2nd ed. Barcelona: Elsevier; 2010.
15. Brunicardi C. Principios de cirugía de Schwartz. 9th ed. Mexico, D.F.: McGraw Hill; 2011.
16. Van ommen CH. Peters M. The Bleeding Child. Part 1: Primary Hemostatic Disolders. Eur. J. Pediatr. 2012;171(1):1-10.
http://doi.org/dmsp8w.
17. Guevara-Arismendy NM, Escobar-Gallo GE, Campusano-Maya G. Utilidad clínica de la agregometría plaquetaria. Medicina & Laboratorio. 2012;18(7-8):311-32.
18. Kumar V, Aster JC, Fausto N, Abbas AK. Patologia Estructural y Funcional Robbins y Cotran. 8th ed. Barcelona: Elsevier Saunders; 2010.
19. Carrillo-Mora P, González-Villalva A, Macías-Hernández SI. Pineda-Villaseñor C. Plasma rico en plaquetas. Herramienta versátil de la medicina regenerativa. Cir. Cir. 2013;81(1):74-82.
20. Jackson SP. The growing Complexity of Platelet Aggregation. Blood. 2007;109(12):5087-95. http://doi.org/bkrvnr.
21. Kelley WN. Medicina interna. 2nd ed. Buenos Aires: Editoril Médica Panamericana; 1993.
22. Campuzano-Maya G. Trombocitopenia: más importante que encontrarla es saber porqué se presenta. Medicina & Laboratorio. 2007;13:111-52.
23. Lara-Muñoz MC, Moreno-Moreno J, Torner-Aguilar CA, Campos MG. La plaqueta como marcador biológico periférico de la funcion serotoninérgica neuronal. Salud Ment. 2005;28(3):79-87.
24. Kapoor JR. Platelet activation and atherothrombosis. N. Engl. J. Med. 2008;358(15):1638. http://doi.org/bqdqv3.
25. Mendoza-Patiño N, Figueroa Hernandez JL, León JA. Perspectivas del uso clínico de la aspirina. Rev. Fac. Med. UNAM. 2004;47(5):211-212.
26. Davì G, Patrono C. Platelet activation and atherothrombosis. N. Engl. J. Med. 2007;357(24):2482-94. http://doi.org/b5vkv3.
27. Rubin E, Gorstein F, Rubin R, Schwarting R, Strayer D. Patología Estructural. Fundamentos Clínico patólogicos en medicina. 4th ed. Madrid: Elsavier Saunders; 2006.
28. Jan-koolman. K-HR. Bioquímica texto y atlas. 3rd ed. Madrid: Editorial Médica Panamericana; 2004.
29. Longo D, Fauci AS, Kasper DL, Hauser SL, Jameson JL, Loscalzo J. Harrison Principios de Medicina Interna. 17th ed. México, D.F.: McGraw-Hill; 2008.
30. Semple JW, Italiano JE Jr, Freedman J. Platelets and the immune continuum. Nat. Rev. Immunol. 2011;11(4):264-74. http://doi.org/c3h2k7.
31. Nemerson Y. Tissue factor and haemostasis. Blood. 1988;71(1):1-8.
32. Edgington TS, Mackman N, Brand K, Ruf W. The structural biology of expression and function of tissue factor. Thromb. Haemost. 1991;66(1):67-79.
33. Riddel JP Jr, Aouizerat BE, Miaskowski C, Lilicrap DP. Theories of blood coagulation. J. Pediatr. Oncol. Nurs. 2007;24(3):123-31. http://doi.org/crb6gn.
34. Ferreira CN, Sousa MO, Sant’Ana-Dusse LM. Carvalho MG. O novo modelo da cascata de coagulação baseado nas superfícies celulares e suas implicações. Rev. Bras. Hematol. Hemoter. 2010;32(5):416-21.
35. Handin RI, Lux SE, Stossel TP. Blood: principles and practice of hematology. 2nd ed. Philadelphia: Lippincott Williams & Wilkins; 2003.
36. Vine AK. Recent advances in haemostasis and thrombosis. Retina. 2009;29(1):1-7. http://doi.org/fqgf9w.
37. Monroe DM, Hoffman M. The coagulation cascade in cirrosis. Clin. Liver. Dis. 2009;13(1):1-9. http://doi.org/bztx2g.
38. Pérez-Gómez F, Bover R. La nueva cascada de la coagulación y su posible influencia en el difícil equilibrio entre trombosis y hemorragia. Rev. Esp. Cardiol. 2007;60(12):1217-9.
39. Hoffman M. A cell-base model of coagulation and the role of factor VIIa. Blood. Rev. 2003;17(Suppl 1):S1-5. http://doi.org/cwgqck.
40. Hoffman M. Remodeling the blood coagulation cascade. J. Thromb. Thrombolysis. 2003;16(1-2):17-20.
41. Zago MA., Falcão RP. PR. Hematologia: fundamentos e prática. ed rev atual. São Paulo: Atheneu. 2005. 1081 p. http://doi.org/bv2gn6.
42. Boucher BA, Traub O. Achieving hemostasis in the surgical field. Pharmacotherapy. 2009;29(7 Pt 2):2S-7S. http://doi.org/bz454x.
43. Adams RLC, Bird RJ. Review article: Coagulation cascade and therapeutics update: Relevance to nephrology. Part 1: Overview of coagulation, thrombophilias and history of anticoagulants. Nephrology. 2009;14(5):462-70. http://doi.org/c4q2rn.
44. Reece JB, Ury LA, Cain ML, Wasserman SA, Minorsky PV, Jackson RB. Campbell Biology. 7th ed. San Francisco: Benjamin Cummings Publishing Company; 2010.
45. Torres-Morera LM. Tratado de anestesia y reanimación II. Cádiz: ARAN; 2001.
46. GawazM, Vogel S. Platelets in tissue repair: control of apoptosis and interactions with regenerative cells. Blood. 2010;122(15):2550-4. http://doi.org/bf5m.
47. Lacci KM, Dardik A. Platelet-rich plasma: support for its use in wound healing. Yale J. Biol. Med. 2010;83(1):1-9.
48. Stellos K, Kopf S, Paul A, Marquardt JU, Gawaz M, Huard J, et al. Platelets in regeneration. Semin. Thromb. Hemost. 2010;36(2):175-84. http://doi.org/djqd4b.
49. Massberg S, Konrad I, Schürzinger K, Lorenz M, Schneider S, Zohlnhoefer D, et al. Platelets secrete stromal cell-derived factor 1alpha and recruit bone marrow-derived progenitor cells to arterial thrombi in vivo. J. Exp. Med. 2006;203(5):1221-33. http://doi.org/bpmx3z.
50. Miyazono K, Takaku F. Platelet-derived growth factors. Blood Rev. 1989;3(4):269-76. http://doi.org/cwx9j7.
51. Gurtner GC, Werner S, Barrandon Y, Longaker MT. Wound repair and regeneration. Nature. 2008;453(7193):314-21.
http://doi.org/ckspzk.
52. Carreon LY, Glassman SD, Anekstein Y, Puno RM. Platelet gel (AGF) fails to increase fusion rates in instrumented posterolateral fusions. Spine (Phila Pa 1976). 2005;30(9):E243-6. http://doi.org/c8fjjr.
53. Langer HF, Stellos K, Steingen C, Froihofer A, Schönberger T, Krämer B, et al. Platelet derived bFGF mediates vascular integrative mechanisms of mesenchymal stem cells in vitro. J. Mol. Cell. Cardiol. 2009;47(2):315-25. http://doi.org/bqs3rg.
54. Bennet NT, Schultz GS. Growth factors and wound healing: biochemical properties of growth factors and their receptors. Am. J. Surg. 1993;165(6):728-37. http://doi.org/fhpr3h.
55. Ramos-Torrecillas J, De Luna-Bertos E, García-Martínez O, Ruiz C. Clinical Utility of Growth Factors and Platelet-Rich Plasma in Tissue Regeneration: A Review. Wounds. 2014;26(7):207-13.
56. González-Rivera MA. La aspirina. Revista Médica de la Universidad Veracruzana. 2002;2(2).
57. Ruiz JS. Control global del riesgo cardiometabólico: la disfunción endotelial como diana preferencial. Madrid: Editorial Diaz de Santos; 2009.
58. Arzamendi D, Freixa X, Magda-Heras MP. Mecanismo de acción de los fármacos antitrombóticos. Rev. Esp. Cardiol. 2006;6(8):2H-10H. http://doi.org/bs74cs.
59. Ceraso OL. Los analgésicos antitérmicos. 4th ed. Buenos Aires: Lopez Libreros editores; 1994.
60. Silva F, Rueda-Clausen C, Ardila Y. Resistencia al ácido acetil salicílico Un reto en el abordaje terapéutico del paciente con alto riesgo cardiocerebrovascular. Acta Med. Colomb. 2005;30(4):274-80.
61. Cohen-Arazi H, Carnevalini M, Falconi E, Ovejero R, Giorgi M, Caroli C, et al. Relación entre el efecto antiagregante de la aspirina y el recuento plaquetario. Posibles implicaciones en la dosificación. Rev. Argent. Cardiol. 2012;80(2):114-20.
62. Medina A. Influencia de la aspirina sobre el sangrado al sondaje. Av Periodoncia Implantol. 2011;23(2):109-12.
63. Lores AJ. La aspirina. Carta de la salud. 2000;(46):1-4.
64. Zhou G, Marathe GK, Hartiala J, Hazen SL, Allayee H, Tang WH, et al. Aspirin Hydrolysis in Plasma is a Variable Function of Butyrylcholinesterase and platelet-activating factor Acetylhydrolase 1b2 (PAFAH1b2). J. Biol. Chem. 2013;288(17):11940-8. http://doi.org/bf6n.
65. Steinhubl SR, Bhatt DL, Brennan DM, Montalescot G, Hankey GJ, Eikelboom JW, et al. Aspirin to prevent cardiovascular disease: the association of aspirin dose and clopidogrel with thrombosis and bleeding. Ann. Intern. Med. 2009;150(6):379-86. http://doi.org/bjhj.
66. Pacheco-Romero J. Disfunción endotelial en la preeclampsia. An. Fac. Med. 2003;64(1):43-54.
67. Briceño-Pérez A, Briceño-Sanabria L. Aspirina, calcio y prevención de preeclampsia. Rev. Obstet. Ginecol. Venez. 2009;69(4):262-8.
68. Aspirin to Reduce Risk of Initial Vascular Events (ARRIVE). Bayer HealthCare. 2013 [updated 2007 Sep 3, cited 2016 May 4]. Available from: http://goo.gl/1Lulfz.
69. Furie B, Furie BC. Mechanisms of thrombus formation. N. Engl. J. Med. 2008;359(9):938-49. http://doi.org/fsvtxq.
70. Brighton TA, Eikelboom JW, Mann K, Mister R, Gallus A, Ockelford P, et al. Low-Dose Aspirin for Preventing Recurrent Venous Thromboembolism. N. Engl. J. Med. 2012;367(21):1979-87. http://doi.org/bf6p .
71. US Preventive Services Task Force. Aspirin for the prevention of cardiovascular disease: U.S. Preventive Services Task Force recommendation statement. Ann. Intern. Med. 2009;150(6):396-404. http://doi.org/bf6q.
72. Antithrombotic Trialists’ (ATT) Collaboration, Baigent C, Blackwell L, Collins R, Emberson J, Godwin J, et al. Aspirin in the primary and secondary prevention of vascular disease: collaborative meta-analysis of individual participant data from randomised trials. Lancet. 2009;373(9678):1849-60. http://doi.org/crhqcn.
73. Ittaman SV, VanWormer JJ, Rezkalla SH. The Role of Aspirin in the Prevention of Cardiovascular Disease. Clin. Med. Res. 2014;12(3-4):147-54. http://doi.org/bf6s.
74. Qayyum R, Becker DM, Yanek LR, Moy TF, Becker LC, Farady N, et al. Platelet inhibition by aspirin 81 and 325 mg/day in men versus women without clinically apparent cardiovascular disease. Am. J. Cardiol. 2008;101(9):1359-63. http://doi.org/dkjs4w.
Ingrid Yoryeth Bastidas Pedreros
“Ejercicios de ilustración anatómica”
Universidad Nacional de Colombia
Referencias
Gazzaniga V, Ottini L. The discovery of platelets and their function. Vesalius. 2001;VII(1):22-6.
Sharathkumar AA, Shapiro AD. Trastornos de la función plaquetaria. Tratamiento de la Hemofilia. 2008;(19):1-22.
Nurden AT, Phillips DR, George JN. Platelet membrane glycoproteins: historical perspectives. J. Thromb. Haemost. 2006;4(1):3-9. http://doi.org/d6r355.
Cingolani H, Houssay AB. Fisiología Humana de Houssay. Buenos Aires: Ateneo; 2002.
Tresguerres JAF. Fisiología humana. 3rd ed. Madrid: McGraw-Hill; 1992.
Hall JE. Guyton & Hall Tratado de fisiología médica. 12th. Barcelona: Elsevier; 2011.
Martinez L. Función de las plaquetas en tratamientos médicos-Odontológicos. Ciencia Odontológica. 2010;7(2):150-62.
Salto AB, Fontana S, Marquesoni E, Casale MF. Valoración de índices plaquetarios en las trombocitopenias. Acta Bioquím. Clín. Latinoam. 2012;46(1):23-30.
Rodak Be. Hematología : Fundamentos y aplicaciones clínicas. segunda ed. Buenos Aires: Editrial Medica Panamericana; 2005.
Hernández-gil IF, Angel M, Gracia A, Pingarrón C, Carlos J, Hernández-gil DIF. Bases fisiológicas de la regeneración ósea I. Histología y fisiología del tejido óseo. Med Oral Patol Oral Cir Bucal. 2006;11(E):47-51.
Bah MS, Hourey M. Actuación ante las anomalías cuantitativas y cualitativas de las plaquetas. Acta Bioquím. Clín. Latinoam. 2005;39(3):347-53.
Ruiz-Mori E. Antiagregantes Plaquetarios. Revista Peruana de Cardiología. 2006;32(1):29-38.
Ross MH., Pawlina W. Histología. Texto y Atlas color con Biología Celular y Molecular. 6th ed. Buenos Aires: Editorial Médica Panamericana; 2012.
Ruiz-Castro M. Manual de anestesia Regional. Practica Clinica y tratamiento del Organo. 2nd ed. Barcelona: Elsevier; 2010.
Brunicardi C. Principios de cirugía de Schwartz. 9th ed. Mexico, D.F.: McGraw Hill; 2011.
Van ommen CH. Peters M. The Bleeding Child. Part 1: Primary Hemostatic Disolders. Eur. J. Pediatr. 2012;171(1):1-10. http://doi.org/dmsp8w.
Guevara-Arismendy NM, Escobar-Gallo GE, Campusano-Maya G. Utilidad clínica de la agregometría plaquetaria. Medicina & Laboratorio. 2012;18(7-8):311-32.
Kumar V, Aster JC, Fausto N, Abbas AK. Patologia Estructural y Funcional Robbins y Cotran. 8th ed. Barcelona: Elsevier Saunders; 2010.
Carrillo-Mora P, González-Villalva A, Macías-Hernández SI. Pineda-Villaseñor C. Plasma rico en plaquetas. Herramienta versátil de la medicina regenerativa. Cir. Cir. 2013;81(1):74-82.
Jackson SP. The growing Complexity of Platelet Aggregation. Blood. 2007;109(12):5087-95. http://doi.org/bkrvnr.
Kelley WN. Medicina interna. 2nd ed. Buenos Aires: Editoril Médica Panamericana; 1993.
Campuzano-Maya G. Trombocitopenia: más importante que encontrarla es saber porqué se presenta. Medicina & Laboratorio. 2007;13:111-52.
Lara-Muñoz MC, Moreno-Moreno J, Torner-Aguilar CA, Campos MG. La plaqueta como marcador biológico periférico de la funcion serotoninérgica neuronal. Salud Ment. 2005;28(3):79-87.
Kapoor JR. Platelet activation and atherothrombosis. N. Engl. J. Med. 2008;358(15):1638. http://doi.org/bqdqv3.
Mendoza-Patiño N, Figueroa Hernandez JL, León JA. Perspectivas del uso clínico de la aspirina. Rev. Fac. Med. UNAM. 2004;47(5):211-212.
Davì G, Patrono C. Platelet activation and atherothrombosis. N. Engl. J. Med. 2007;357(24):2482-94. http://doi.org/b5vkv3.
Rubin E, Gorstein F, Rubin R, Schwarting R, Strayer D. Patología Estructural. Fundamentos Clínico patólogicos en medicina. 4th ed. Madrid: Elsavier Saunders; 2006.
Jan-koolman. K-HR. Bioquímica texto y atlas. 3rd ed. Madrid: Editorial Médica Panamericana; 2004.
Longo D, Fauci AS, Kasper DL, Hauser SL, Jameson JL, Loscalzo J. Harrison Principios de Medicina Interna. 17th ed. México, D.F.: McGraw-Hill; 2008.
Semple JW, Italiano JE Jr, Freedman J. Platelets and the immune continuum. Nat. Rev. Immunol. 2011;11(4):264-74. http://doi.org/c3h2k7.
Nemerson Y. Tissue factor and haemostasis. Blood. 1988;71(1):1-8.
Edgington TS, Mackman N, Brand K, Ruf W. The structural biology of expression and function of tissue factor. Thromb. Haemost. 1991;66(1):67-79.
Riddel JP Jr, Aouizerat BE, Miaskowski C, Lilicrap DP. Theories of blood coagulation. J. Pediatr. Oncol. Nurs. 2007;24(3):123-31. http://doi.org/crb6gn.
Ferreira CN, Sousa MO, Sant'Ana-Dusse LM. Carvalho MG. O novo modelo da cascata de coagulação baseado nas superfícies celulares e suas implicações. Rev. Bras. Hematol. Hemoter. 2010;32(5):416-21.
Handin RI, Lux SE, Stossel TP. Blood: principles and practice of hematology. 2nd ed. Philadelphia: Lippincott Williams & Wilkins; 2003.
Vine AK. Recent advances in haemostasis and thrombosis. Retina. 2009;29(1):1-7. http://doi.org/fqgf9w.
Monroe DM, Hoffman M. The coagulation cascade in cirrosis. Clin. Liver. Dis. 2009;13(1):1-9. http://doi.org/bztx2g.
Pérez-Gómez F, Bover R. La nueva cascada de la coagulación y su posible influencia en el difícil equilibrio entre trombosis y hemorragia. Rev. Esp. Cardiol. 2007;60(12):1217-9.
Hoffman M. A cell-base model of coagulation and the role of factor VIIa. Blood. Rev. 2003;17(Suppl 1):S1-5. http://doi.org/cwgqck.
Hoffman M. Remodeling the blood coagulation cascade. J. Thromb. Thrombolysis. 2003;16(1-2):17-20.
Zago MA., Falcão RP. PR. Hematologia: fundamentos e prática. ed rev atual. São Paulo: Atheneu. 2005. 1081 p. http://doi.org/bv2gn6.
Boucher BA, Traub O. Achieving hemostasis in the surgical field. Pharmacotherapy. 2009;29(7 Pt 2):2S-7S. http://doi.org/bz454x.
Adams RLC, Bird RJ. Review article: Coagulation cascade and therapeutics update: Relevance to nephrology. Part 1: Overview of coagulation, thrombophilias and history of anticoagulants. Nephrology. 2009;14(5):462-70. http://doi.org/c4q2rn.
Reece JB, Ury LA, Cain ML, Wasserman SA, Minorsky PV, Jackson RB. Campbell Biology. 7th ed. San Francisco: Benjamin Cummings Publishing Company; 2010.
Torres-Morera LM. Tratado de anestesia y reanimación II. Cádiz: ARAN; 2001.
Gawaz M, Vogel S. Platelets in tissue repair: control of apoptosis and interactions with regenerative cells. Blood. 2010;122(15):2550-4. http://doi.org/bf5m.
Lacci KM, Dardik A. Platelet-rich plasma: support for its use in wound healing. Yale J. Biol. Med. 2010;83(1):1-9.
Stellos K, Kopf S, Paul A, Marquardt JU, Gawaz M, Huard J, et al. Platelets in regeneration. Semin. Thromb. Hemost. 2010;36(2):175-84. http://doi.org/djqd4b.
Massberg S, Konrad I, Schürzinger K, Lorenz M, Schneider S, Zohlnhoefer D, et al. Platelets secrete stromal cell-derived factor 1alpha and recruit bone marrow-derived progenitor cells to arterial thrombi in vivo. J. Exp. Med. 2006;203(5):1221-33. http://doi.org/bpmx3z.
Miyazono K, Takaku F. Platelet-derived growth factors. Blood Rev. 1989;3(4):269-76. http://doi.org/cwx9j7.
Gurtner GC, Werner S, Barrandon Y, Longaker MT. Wound repair and regeneration. Nature. 2008;453(7193):314-21. http://doi.org/ckspzk.
Carreon LY, Glassman SD, Anekstein Y, Puno RM. Platelet gel (AGF) fails to increase fusion rates in instrumented posterolateral fusions. Spine (Phila Pa 1976). 2005;30(9):E243-6. http://doi.org/c8fjjr.
Langer HF, Stellos K, Steingen C, Froihofer A, Schönberger T, Krämer B, et al. Platelet derived bFGF mediates vascular integrative mechanisms of mesenchymal stem cells in vitro. J. Mol. Cell. Cardiol. 2009;47(2):315-25. http://doi.org/bqs3rg.
Bennet NT, Schultz GS. Growth factors and wound healing: biochemical properties of growth factors and their receptors. Am. J. Surg. 1993;165(6):728-37. http://doi.org/fhpr3h.
Ramos-Torrecillas J, De Luna-Bertos E, García-Martínez O, Ruiz C. Clinical Utility of Growth Factors and Platelet-Rich Plasma in Tissue Regeneration: A Review. Wounds. 2014;26(7):207-13.
González-Rivera MA. La aspirina. Revista Médica de la Universidad Veracruzana. 2002;2(2).
Ruiz JS. Control global del riesgo cardiometabólico: la disfunción endotelial como diana preferencial. Madrid: Editorial Diaz de Santos; 2009.
Arzamendi D, Freixa X, Magda-Heras MP. Mecanismo de acción de los fármacos antitrombóticos. Rev. Esp. Cardiol. 2006;6(8):2H-10H. http://doi.org/bs74cs.
Ceraso OL. Los analgésicos antitérmicos. 4th ed. Buenos Aires: Lopez Libreros editores; 1994.
Silva F, Rueda-Clausen C, Ardila Y. Resistencia al ácido acetil salicílico Un reto en el abordaje terapéutico del paciente con alto riesgo cardiocerebrovascular. Acta Med. Colomb. 2005;30(4):274-80.
Cohen-Arazi H, Carnevalini M, Falconi E, Ovejero R, Giorgi M, Caroli C, et al. Relación entre el efecto antiagregante de la aspirina y el recuento plaquetario. Posibles implicaciones en la dosificación. Rev. Argent. Cardiol. 2012;80(2):114-20.
Medina A. Influencia de la aspirina sobre el sangrado al sondaje. Av Periodoncia Implantol. 2011;23(2):109-12.
Lores AJ. La aspirina. Carta de la salud. 2000;(46):1-4.
Zhou G, Marathe GK, Hartiala J, Hazen SL, Allayee H, Tang WH, et al. Aspirin Hydrolysis in Plasma is a Variable Function of Butyrylcholinesterase and platelet-activating factor Acetylhydrolase 1b2 (PAFAH1b2). J. Biol. Chem. 2013;288(17):11940-8. http://doi.org/bf6n.
Steinhubl SR, Bhatt DL, Brennan DM, Montalescot G, Hankey GJ, Eikelboom JW, et al. Aspirin to prevent cardiovascular disease: the association of aspirin dose and clopidogrel with thrombosis and bleeding. Ann. Intern. Med. 2009;150(6):379-86. http://doi.org/bjhj.
Pacheco-Romero J. Disfunción endotelial en la preeclampsia. An. Fac. Med. 2003;64(1):43-54.
Briceño-Pérez A, Briceño-Sanabria L. Aspirina, calcio y prevención de preeclampsia. Rev. Obstet. Ginecol. Venez. 2009;69(4):262-8.
Aspirin to Reduce Risk of Initial Vascular Events (ARRIVE). Bayer HealthCare. 2013 [updated 2007 Sep 3, cited 2016 May 4]. Available from: http://goo.gl/1Lulfz.
Furie B, Furie BC. Mechanisms of thrombus formation. N. Engl. J. Med. 2008;359(9):938-49. http://doi.org/fsvtxq.
Brighton TA, Eikelboom JW, Mann K, Mister R, Gallus A, Ockelford P, et al. Low-Dose Aspirin for Preventing Recurrent Venous Thromboembolism. N. Engl. J. Med. 2012;367(21):1979-87. http://doi.org/bf6p.
US Preventive Services Task Force. Aspirin for the prevention of cardiovascular disease: U.S. Preventive Services Task Force recommendation statement. Ann. Intern. Med. 2009;150(6):396-404. http://doi.org/bf6q.
Antithrombotic Trialists' (ATT) Collaboration, Baigent C, Blackwell L, Collins R, Emberson J, Godwin J, et al. Aspirin in the primary and secondary prevention of vascular disease: collaborative meta-analysis of individual participant data from randomised trials. Lancet. 2009;373(9678):1849-60. http://doi.org/crhqcn.
Ittaman SV, VanWormer JJ, Rezkalla SH. The Role of Aspirin in the Prevention of Cardiovascular Disease. Clin. Med. Res. 2014;12(3-4):147-54. http://doi.org/bf6s.
Qayyum R, Becker DM, Yanek LR, Moy TF, Becker LC, Farady N, et al. Platelet inhibition by aspirin 81 and 325 mg/day in men versus women without clinically apparent cardiovascular disease. Am. J. Cardiol. 2008;101(9):1359-63. http://doi.org/dkjs4w.
Cómo citar
APA
ACM
ACS
ABNT
Chicago
Harvard
IEEE
MLA
Turabian
Vancouver
Descargar cita
CrossRef Cited-by
1. L. Yu. Ilyina, V. A. Kozlov, S. P. Sapozhnikov. (2022). Megakaryocytes of the Spleen in Experimental Amyloidosis and Effect of Red Wine. Bulletin of Experimental Biology and Medicine, 172(5), p.598. https://doi.org/10.1007/s10517-022-05437-y.
Dimensions
PlumX
Visitas a la página del resumen del artículo
Descargas
Licencia
Derechos de autor 2016 Revista de la Facultad de Medicina

Esta obra está bajo una licencia Creative Commons Reconocimiento 3.0 Unported.
-





















