Aspectos en la responsabilidad legal y laboral en el síndrome de apnea-hipopnea obstructiva del sueño (SAHOS)
Legal and labor responsibility aspects related to obstructive sleep apnea-hypopnea syndrome (OSAHS)
DOI:
https://doi.org/10.15446/revfacmed.v65n1Sup.59545Palabras clave:
Síndromes de la apnea del sueño, Trastornos de somnolencia excesiva, Accidentes de tránsito, Trabajo por turnos. (es)Sleep Apnea Syndromes, Disorders of Excessive Somnolence, Accidents, Traffic, Shift Work. (en)
La apnea del sueño y la somnolencia diurna excesiva (SDE) constituyen un gran riesgo para el desarrollo de actividades laborales, en especial las que se pueden considerar peligrosas y que implican responsabilidad legal; entre estas se encuentra la conducción de vehículos de transporte público, de carga y de maquinaria pesada.
El trabajar por turnos y privarse de horas de sueño es también causa del aumento de accidentes laborales; este riesgo aumenta cuando los trabajadores y sus familiares no comprenden la dimensión real de este tipo de vida laboral y, por tanto, no actúan con responsabilidad respecto a su salud. Algunos autores consideran que la apnea del sueño y la SDE constituyen problemas de salud pública debido a su elevada prevalencia y a los altos costos que origina. Es importante que el Estado colombiano reglamente, por un lado, los aspectos de responsabilidad legal de los pacientes que desempeñan tareas riesgosas y están afectados por esta enfermedad y síntoma específico y, por el otro, las condiciones ocupacionales de los trabajadores que en la actualidad laboran por turnos y ven su salud afectada.
Sleep apnea and excessive daytime sleepiness (EDS) represent a major risk when developing working activities, especially those that are considered dangerous and involve legal responsibility, including handling public transport vehicles, cargo and heavy machinery.
Shift work and sleep deprivation are also causes of increased work-related accidents; this risk increases when workers and their families do not understand the real dimension of this type of work life and, therefore, are not responsible for their health. Some authors think that sleep apnea and EDS are public health issues due to their high prevalence and economic burden. It is important that the Colombian State regulates, on the one hand, aspects of legal responsibility of patients who carry out hazardous tasks and are affected by this disease and specific symptoms and, on the other hand, the occupational conditions of the workers who work shifts and whose health is affected.
artículo de reflexión
DOI: https://doi.org/10.15446/revfacmed.v65n1Sup.59545
Aspectos en la responsabilidad legal y laboral en el síndrome de apnea-hipopnea obstructiva del sueño (SAHOS)
Legal and labor responsibility aspects related to obstructive sleep apnea-hypopnea syndrome (OSAHS)
Recibido: 11/09/2016. Aceptado: 19/05/2017.
Franklin Escobar-Córdoba1,2 • Jorge Echeverry-Chabur3,4
1 Universidad Nacional de Colombia - Sede Bogotá - Facultad de Medicina - Departamento de Psiquiatría - Bogotá D. C. - Colombia.
2 Fundación Sueño Vigilia Colombiana - Centro de Sueño - Bogotá D.C. - Colombia.
3 Clínica del Ronquido y Trastornos del Sueño - Pereira - Colombia.
4 Universidad Tecnológica de Pereira - Facultad de Ciencias de la Salud - Pereira - Colombia.
Correspondencia: Franklin Escobar-Córdoba. Departamento de Psiquiatría, Facultad de Medicina, Universidad Nacional de Colombia. Carrera 30 No. 45-03, edificio 471, oficina 202. Teléfono: +57 1 3165000, ext.: 15117-15187. Bogotá D.C. Colombia. Correo electrónico: feescobarc@unal.edu.co.
| Resumen |
La apnea del sueño y la somnolencia diurna excesiva (SDE) constituyen un gran riesgo para el desarrollo de actividades laborales, en especial las que se pueden considerar peligrosas y que implican responsabilidad legal; entre estas se encuentra la conducción de vehículos de transporte público, de carga y de maquinaria pesada.
El trabajar por turnos y privarse de horas de sueño es también causa del aumento de accidentes laborales; este riesgo aumenta cuando los trabajadores y sus familiares no comprenden la dimensión real de este tipo de vida laboral y, por tanto, no actúan con responsabilidad respecto a su salud. Algunos autores consideran que la apnea del sueño y la SDE constituyen problemas de salud pública debido a su elevada prevalencia y a los altos costos que origina. Es importante que el Estado colombiano reglamente, por un lado, los aspectos de responsabilidad legal de los pacientes que desempeñan tareas riesgosas y están afectados por esta enfermedad y síntoma específico y, por el otro, las condiciones ocupacionales de los trabajadores que en la actualidad laboran por turnos y ven su salud afectada.
Palabras clave: Síndromes de la apnea del sueño; Trastornos de somnolencia excesiva; Accidentes de tránsito; Trabajo por turnos (DeCS).
Escobar-Córdoba F, Echeverry-Chabur J. Aspectos en la responsabilidad legal y laboral en el síndrome de apnea-hipopnea obstructiva del sueño (SAHOS). Rev. Fac. Med. 2017;65:S149-52. Spanish. doi:
https://doi.org/10.15446/revfacmed.v65n1Supl.59545.
| Abstract |
Sleep apnea and excessive daytime sleepiness (EDS) represent a major risk when developing working activities, especially those that are considered dangerous and involve legal responsibility, including handling public transport vehicles, cargo and heavy machinery.
Shift work and sleep deprivation are also causes of increased work-related accidents; this risk increases when workers and their families do not understand the real dimension of this type of work life and, therefore, are not responsible for their health. Some authors think that sleep apnea and EDS are public health issues due to their high prevalence and economic burden. It is important that the Colombian State regulates, on the one hand, aspects of legal responsibility of patients who carry out hazardous tasks and are affected by this disease and specific symptoms and, on the other hand, the occupational conditions of the workers who work shifts and whose health is affected.
Keywords: Sleep Apnea Syndromes; Disorders of Excessive Somnolence; Accidents, Traffic; Shift Work (MeSH).
Escobar-Córdoba F, Echeverry-Chabur J. [Legal and labor responsibility aspects related to obstructive sleep apnea-hypopnea syndrome (OSAHS)]. Rev. Fac. Med. 2017;65:S149-52. Spanish. doi:
https://doi.org/10.15446/revfacmed.v65n1Sup.59545.
Introducción
El síndrome de apnea-hipopnea obstructiva del sueño (SAHOS) y su síntoma cardinal, la somnolencia diurna excesiva (SDE), constituyen un riesgo elevado para el desarrollo de actividades laborales peligrosas y otras que implican responsabilidad legal, tales como la conducción de vehículos de transporte público, de carga y de maquinaria pesada, principalmente. Se han descrito numerosas complicaciones del SAHOS; además, es conocida la relación entre accidentes de tránsito y SDE. Los conductores somnolientos sufren dos veces más accidentes de tránsito y laborales que los que duermen bien (1). La SDE afecta la calidad de vida del individuo e incrementa la cifra de los días de incapacidad en los trabajadores; sin embargo, esta alteración del sueño sigue siendo subdiagnosticada y subtratada (1-3).
Este artículo trata las consecuencias de la SDE y del SAHOS, así como su relación con los altos costos económicos que origina, situación que, además de alarmante, se ha constituido en un problema de salud pública que implica situaciones de responsabilidad legal
y laboral.
Desarrollo
Consecuencias ocupacionales del SAHOS
Los trastornos del sueño en general y algunas comorbilidades asociadas se han reconocido como factores relevantes para la salud y el bienestar de la población trabajadora (4), de tal manera que estos pueden conllevar consecuencias severas y negativas para los trabajadores y las empresas, como también para la sociedad en términos de costos sociales, salud y productividad (4).
Cuando se consideran los disturbios del ciclo sueño-vigilia, es importante distinguir aquellos originados por factores biológicos endógenos de los relacionados a condiciones socioambientales, como las características presentes en el trabajo por turnos (4). La SDE afecta alrededor del 20% de la población general y está asociada a muchas condiciones médicas, incluyendo insuficiencia aguda y crónica del sueño, el trastorno por trabajo por turnos, SAHOS y narcolepsia (5). La SDE constituye un factor importante que afecta la calidad de vida, la clínica, la seguridad y la economía de la sociedad: el costo económico de administrar medicamentos estimulantes a pacientes con este síntoma es elevado (5).
Lo anterior debe ser objeto de vigilancia estatal por las implicaciones en términos de salud y consecuencias ocupacionales para la población afectada. El diagnóstico clínico, paraclínico y la vigilancia de la salud de los trabajadores afectados —por ejemplo los de turnos, obesos o con alta sospecha de padecer SAHOS—, como también el manejo del riesgo y la prevención de accidentes en el lugar de trabajo, deben ser considerados con esmero (4,6).
Costos directos e indirectos de la SDE
El deterioro neurocognitivo que se ha ligado a la fragmentación del sueño e incluye déficit de memoria, disminución en las habilidades de aprendizaje, incapacidad para concentrarse y disminución del estado de alerta; además, contribuye de manera importante en los costos sociales y económicos del SAHOS con un riesgo mayor significativo de accidentes de vehículos automotores y un elevado consumo de recursos de cuidados de salud que, en EE. UU., constituyen costos anuales de billones de dólares por año (2,7).
Los costos directos de la SDE incluyen: sustancias usadas para estimular la vigilia o el estado de alerta, consumo de bebidas oscuras, visitas ambulatorias a médicos, pruebas diagnósticas, tratamientos por especialistas del sueño, cuidados específicos promovidos por organizaciones de salud, cuidados adjuntos en pacientes hospitalizados y cuidados de enfermería en casa para pacientes de edad avanzada.
Los costos indirectos son el resultado del menoscabo económico atribuible a la morbimortalidad asociada con esta condición: disminución en la percepción subjetiva de la salud, mayor búsqueda de cuidados médicos, mayor admisión a hospitales, menor productividad, ausentismo laboral y mayor número de accidentes de trabajo y de tránsito en comparación con personas de buen dormir.
El trabajo por turnos en pacientes con SAHOS
e considera que el trabajo por turnos es un factor de riesgo para SAHOS (8,9). Trabajar en esta modalidad y privarse de horas de sueño aumenta los accidentes laborales y disminuye la seguridad de las empresas por la fatiga asociada; este riesgo aumenta cuando los trabajadores y sus familiares no comprenden la dimensión real de este tipo de vida laboral y, por tanto, no actúan con responsabilidad frente a su salud al no dormir las horas que se debe durante el día para recuperarse. Personal minero, del área del transporte, de la salud, de servicios generales (recolectores de basura nocturnos, aseadores, etc.), militares, policías, entre otros, son una población afectada por el trabajo por turnos (10,11). Millones de seres humanos en el mundo trabajan mañana, tarde o noche, rotando por turnos en diferentes áreas de importantes empresas, pero presentan problemas para dormir cuando no están trabajando y para permanecer alertas durante la labor asignada. De igual forma, el cambio frecuente de horarios puede conllevar problemas familiares y sociales, además de alteraciones físicas, en su mayoría gastrointestinales (3,7,12).
El cuerpo humano es muy sensible al cambio en el ritmo circadiano vigilia-sueño y, por lo general, está predispuesto para el trabajo diurno y el sueño nocturno; sin embargo, cuando se trabaja por turnos, los relojes maestros ubicados en el cerebro se alteran y deben adaptarse a la nueva situación. Esto no siempre es fácil y su adaptación depende de condiciones internas del trabajador y externas de la empresa.
El trabajar en las noches trae un conflicto para el cuerpo que está adaptado naturalmente para dormir. Por eso, muchas personas entre las 2:00 a. m. y las 5:00 a. m. tienen una gran tendencia fisiológica a dormir. Algunos investigadores creen que para adaptarse al trabajo por turnos se requiere un periodo de al menos tres años; otros piensan que el cuerpo nunca se adapta a este tipo de agendas inusuales (12).
Es cierto que muchos trabajadores por turnos presentan con frecuencia fatiga asociada al insomnio, a la SDE y a la privación de horas de sueño. Se conoce que los trabajadores que no hacen turnos duermen un promedio de 2 a 4 horas más que los que sí lo hacen (12). Cuando esto ocurre, los trabajadores que tienen predisposición o riesgo para padecer trastornos del sueño ven que su calidad de vida empeora y su salud física se deteriora. Por lo anterior, es muy importante que en Colombia se comience a reglamentar la protección de los trabajadores por turnos con el asesoramiento de médicos ocupacionales y especialistas en sueño, esto con el objeto de lograr mayor adaptación en procura de su bienestar y de la productividad de la empresa.
Es habitual que los trabajadores por turnos estén cansados por sus horarios de trabajo inusuales. Cuando se está fatigado es difícil concentrarse o fijar la atención; esto lleva a un aumento en las posibilidades de cometer errores y, por consiguiente, de sufrir accidentes, situación que se convierte en un riesgo para la salud del trabajador y para el público. El desarrollo de programas para crear conciencia en los trabajadores y sus familias sobre este asunto permite sobrellevar de mejor manera el trabajo por turnos. Esta modalidad de trabajo tiene efectos sobre la calidad del sueño, los ritmos circadianos, el desempeño en el trabajo y la seguridad; también produce cambios en la vida social y familiar, así como efectos prolongados en la salud, dados en su mayoría por alteraciones digestivas y mayor riesgo para sufrir enfermedades del corazón y cáncer (12).
Para combatir estos efectos nocivos, la organización empresarial debe, entre otras medidas, planear muy bien los calendarios de trabajo, evitar el turno permanente de noche, procurar que los turnos nocturnos consecutivos sean mínimos, evitar los cambios de turnos muy rápidos, planear algunos fines de semana libres para sus trabajadores, evitar trabajar varios días consecutivos y, luego, permitir periodos de descanso de 4 a 7 días (13).
Apnea del sueño y accidentes de tránsito
Varios estudios epidemiológicos atribuyen un porcentaje importante de accidentes de tránsito a la somnolencia (14,15), pero si se comparan con datos estadísticos proporcionados por la policía, en general, son menores. Las tasas más elevadas corresponden a accidentes asociados a la fatiga según encuestas epidemiológicas retrospectivas, siendo más frecuentes en horas nocturnas.
Por otra parte, la insuficiencia de sueño es responsable de un bajo rendimiento y de incremento en el número de errores en la realización de la tarea de conducir. Así, con frecuencia, conductores profesionales se quejan de alteraciones del sueño y SDE (14,15). Esta última no solo afecta a los conductores profesionales de vehículos de gran tamaño en el desempeño y la seguridad de esta labor, sino que también puede afectar a la población usuaria de estos servicios de transporte (14,15).
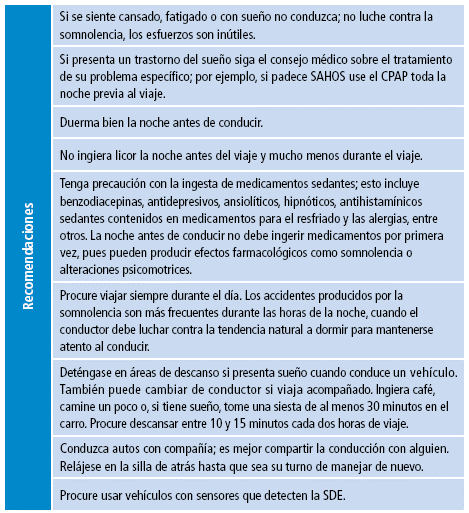
Las siguientes recomendaciones ayudan a prevenir accidentes de tránsito asociados con SAHOS y SDE disminuyendo los riesgos en conductores somnolientos:
Tabla 1. Recomendaciones para la prevención de accidentes de tránsito en personas con somnolencia diurna excesiva.
|
Recomendaciones |
Si se siente cansado, fatigado o con sueño no conduzca; no luche contra la somnolencia, los esfuerzos son inútiles. |
|
Si presenta un trastorno del sueño siga el consejo médico sobre el tratamiento de su problema específico; por ejemplo, si padece SAHOS use el CPAP toda la noche previa al viaje. |
|
|
Duerma bien la noche antes de conducir. |
|
|
No ingiera licor la noche antes del viaje y mucho menos durante el viaje. |
|
|
Tenga precaución con la ingesta de medicamentos sedantes; esto incluye benzodiacepinas, antidepresivos, ansiolíticos, hipnóticos, antihistamínicos sedantes contenidos en medicamentos para el resfriado y las alergias, entre otros. La noche antes de conducir no debe ingerir medicamentos por primera vez, pues pueden producir efectos farmacológicos como somnolencia o alteraciones psicomotrices. |
|
|
Procure viajar siempre durante el día. Los accidentes producidos por la somnolencia son más frecuentes durante las horas de la noche, cuando el conductor debe luchar contra la tendencia natural a dormir para mantenerse atento al conducir. |
|
|
Deténgase en áreas de descanso si presenta sueño cuando conduce un vehículo. También puede cambiar de conductor si viaja acompañado. Ingiera café, camine un poco o, si tiene sueño, tome una siesta de al menos 30 minutos en el carro. Procure descansar entre 10 y 15 minutos cada dos horas de viaje. |
|
|
Conduzca autos con compañía; es mejor compartir la conducción con alguien. Relájese en la silla de atrás hasta que sea su turno de manejar de nuevo. |
|
|
Procure usar vehículos con sensores que detecten la SDE. |
Fuente: elaboración propia.
SAHOS: sindrome de apnea hipopnea del sueño.
CPAP: Presión Positiva Continua en la vía aérea.
SDE: somnolencia diurna excesiva.
La prevención de accidentes relacionados con la somnolencia debe reposar sobre la evaluación y monitoreo continuo de la vigilancia al conducir (13,15). Por esto, es urgente que Colombia empiece a crear normas que obliguen a evaluar a los conductores profesionales —principalmente de vehículos de carga y de transporte público de todo tipo— de forma objetiva mediante estudios polisomnográficos y las pruebas de latencias múltiples del sueño y de mantenimiento de la vigilia, al menos cada vez que deban renovar su licencia. También es necesario que los servicios y los laboratorios de sueño reporten de forma obligatoria a los conductores profesionales con índice de apneas-hipopneas >15/h y un Epworth >12; esto con el propósito de que se sometan al tratamiento médico adecuado —PAP, medicamentos, dieta, cirugía, etc.— que les permita renovar su licencia de conducción. Por ejemplo, una mayor adherencia al tratamiento con CPAP aumenta los beneficios para la salud de la población afectada por SAHOS y SDE (16). Si se logra esta evaluación y tomar las medidas correctivas en los conductores profesionales afectados por SAHOS, se espera lograr una reducción importante en el número de accidentes y muertes producidas por conductores afectados (15).
El SAHOS y la SDE son un problema de salud pública
Algunos autores consideran que el SAHOS y la SDE constituyen problemas de salud pública debido a su elevada prevalencia y a los altos costos que origina los días de incapacidades, las comorbilidades y los accidentes de tránsito y laborales (17-19). El subdiagnóstico y tratamiento inadecuado de SAHOS y SDE se debe, en gran parte, a la falta de preparación y de educación formal de los profesionales de la salud en el área de los trastornos del sueño (20).
En Colombia, se requiere desarrollar un sistema diagnóstico de fácil acceso para médicos de atención primaria, continuar validando cuestionarios de evaluación del sueño a nivel local, estandarizar medidas del perímetro del cuello e implementar técnicas de higiene de sueño validadas a nivel transcultural (21,22). Es preciso llevar a cabo actividades de prevención, enfocadas en su mayoría en trabajadores por turnos y conductores de vehículos de transporte público, que eduquen a la población en riesgo; además, en la población general, es necesario promover medidas para obtener un tiempo total de sueño suficiente y reparador.
Dentro de las recomendaciones más importantes se tiene la implementación de estudios de prevalencia transculturales teniendo como prioridad la prevención. Se deben desarrollar investigaciones para determinar la seguridad y eficacia de estimulantes y de dispositivos médicos para el tratamiento del SAHOS; también se deben dirigir estrategias educativas hacia el público general y los profesionales de la salud.
Conclusiones
Para terminar, es importante que el Estado colombiano regule los aspectos de responsabilidad legal de los pacientes afectados por SAHOS y SDE que desempeñan tareas riesgosas —conducir un vehículo automotor de servicio público y otros medios de transporte—, así como sobre las condiciones ocupacionales de miles de trabajadores que en la actualidad laboran por turnos, teniendo en cuenta los aportes que la medicina del sueño puede hacer a disminuir las consecuencias en la salud de esta población.
Conflicto de intereses
Ninguno declarado por los autores.
Financiación
Ninguna declarada por los autores.
Agradecimientos
A la Asociación Colombiana de Medicina Interna (ACMI® - Médicos para adultos), la Asociación Colombiana de Neurología (ACN) y la Asociación Colombiana de Sociedades Científicas (ACSC) por permitir a los autores usar sus instalaciones como lugar de reunión de trabajo.
Referencias
1.Rakel RE. Clinical and societal consequences of obstructive sleep apnea and excessive daytime sleepiness. Postgrad Med. 2009;121(1):86-95. http://doi.org/d2x36d.
2.Hirsch Allen AJ, Bansback N, Ayas NT. The effect of OSA on work disability and work-related injuries. Chest. 2015;147(5):1422-8. http://doi.org/bnxh.
3.Chiba S. [Sleep disorders and life-style related disease in shift workers]. Nihon Rinsho. 2014;72(2):310-6.
4.Costa G, Accattoli MP, Garbarino S, Magnavita N, Roscelli F. [Sleep disorders and work: guidelines for health surveillance, risk management and prevention]. Med Lav. 2013;104(4):251-66.
5.Carlton R, Lunacsek O, Regan T, Carroll CA. Healthcare costs among patients with excessive sleepiness associated with obstructive sleep apnea, shift work disorder, or narcolepsy. Am Health Drug Benefits. 2014;7(6):334-40.
6.Nicosia C, Vigna L, Monsellato S, Patrini L, Consonni D, Bertazzi PA, et al. [Prevalence of obstructive sleep apnea syndrome in a group of obese workers]. G Ital Med Lav Ergon. 2012;34(Suppl 3):385-7.
7.Rajaratnam SM, Howard ME, Grunstein RR. Sleep loss and circadian disruption in shift work: health burden and management. Med J Aust. 2013;199(8):S11-5. http://doi.org/bnxj.
8.Fanfulla F, Grassi M, Marandola P, Taino G, Fulgoni P, Imbriani M. Excessive daytime sleepiness works together with other sleep disorders in determining sleepiness-related events in shift workers. G Ital Med Lav Ergon. 2013;35(3):151-6.
9.Hassani S, Rahnama N, Seyedmehdi SM, Yazdanparast T, Roozbahani R, Attarchi M, et al. Association between Occupational Accidents and Sleep Apnea in Hospital Staff. Tanaffos. 2015;14(3):201-7.
10.Drolet BC, Anandarajah G, Fischer SA. The impact of 2011 duty hours requirements on family medicine residents. Fam Med. 2014;46(3):215-8.
11.Clendon J, Walker L. Nurses aged over 50 years and their experiences of shift work. J Nurs Manag. 2013;21(7):903-13. http://doi.org/bnxk.
12.Figueiro MG, White RD. Health consequences of shift work and implications for structural design. J Perinatol. 2013;33(Suppl 1):S17-23. http://doi.org/bnxm.
13.Kushida CA. Countermeasures for sleep loss and deprivation. Curr Treat Options Neurol. 2006;8(5):361-6. http://doi.org/bzxxnz.
14.Braeckman L, Verpraet R, Van Risseghem M, Pevernagie D, De Bacquer D. Prevalence and correlates of poor sleep quality and daytime sleepiness in Belgian truck drivers. Chronobiol Int. 2011;28(2):126-34. http://doi.org/c3g5bj.
15.de Mello MT, Bittencourt LR, Cunha Re C, Esteves AM, Tufik S. Sleep and transit in Brazil: new legislation. J Clin Sleep Med. 2009;5(2):164-6.
16.Russell T. Enhancing adherence to positive airway pressure therapy for sleep disordered breathing. Semin Respir Crit Care Med. 2014;35(5):604-12. http://doi.org/bnxn.
17.Vijayan VK. Morbidities associated with obstructive sleep apnea. Expert Rev Respir Med. 2012;6(5):557-66. http://doi.org/bnxp.
18.Sigurdson K, Ayas NT. The public health and safety consequences of sleep disorders. Can J Physiol Pharmacol. 2007;85(1):179-83. http://doi.org/fw8wnb.
19.Sleep Multimedia Inc. SleepMultiMedia: The computerized textbook of sleep medicine. New York: Sleep Multimedia; 2002.
20.Talaat W, AlRozzi B, Kawas SA. Sleep medicine education and knowledge among undergraduate dental students in Middle East universities. Cranio. 2016;34(3):163-8. http://doi.org/bnxq.
21.Polanía-Dussan I, Escobar-Córdoba F, Eslava-Schmalbach J, Netzer N. Validación colombiana del cuestionario de Berlin. Rev Fac Med. 2013;61(3):231-8.
22.Chica-Urzola HL, Escobar-Córdoba F, Eslava-Schmalbach J. Validación de la Escala de Somnolencia de Epworth. Rev. Salud Pública. 2007;9(4):558-67. http://doi.org/cpnqpz.
Recibido: 11 de septiembre de 2016; Aceptado: 19 de mayo de 2017
Resumen
La apnea del sueño y la somnolencia diurna excesiva (SDE) constituyen un gran riesgo para el desarrollo de actividades laborales, en especial las que se pueden considerar peligrosas y que implican responsabilidad legal; entre estas se encuentra la conducción de vehículos de transporte público, de carga y de maquinaria pesada.
El trabajar por turnos y privarse de horas de sueño es también causa del aumento de accidentes laborales; este riesgo aumenta cuando los trabajadores y sus familiares no comprenden la dimensión real de este tipo de vida laboral y, por tanto, no actúan con responsabilidad respecto a su salud. Algunos autores consideran que la apnea del sueño y la SDE constituyen problemas de salud pública debido a su elevada prevalencia y a los altos costos que origina. Es importante que el Estado colombiano reglamente, por un lado, los aspectos de responsabilidad legal de los pacientes que desempeñan tareas riesgosas y están afectados por esta enfermedad y síntoma específico y, por el otro, las condiciones ocupacionales de los trabajadores que en la actualidad laboran por turnos y ven su salud afectada.
Palabras clave:
Síndromes de la apnea del sueño, Trastornos de somnolencia excesiva, Accidentes de tránsito, Trabajo por turnos (DeCS).Abstract
Sleep apnea and excessive daytime sleepiness (EDS) represent a major risk when developing working activities, especially those that are considered dangerous and involve legal responsibility, including handling public transport vehicles, cargo and heavy machinery.
Shift work and sleep deprivation are also causes of increased work-related accidents; this risk increases when workers and their families do not understand the real dimension of this type of work life and, therefore, are not responsible for their health. Some authors think that sleep apnea and EDS are public health issues due to their high prevalence and economic burden. It is important that the Colombian State regulates, on the one hand, aspects of legal responsibility of patients who carry out hazardous tasks and are affected by this disease and specific symptoms and, on the other hand, the occupational conditions of the workers who work shifts and whose health is affected.
Keywords:
Sleep Apnea Syndromes, Disorders of Excessive Somnolence, Accidents, Traffic, Shift Work (MeSH).Introducción
El síndrome de apnea-hipopnea obstructiva del sueño (SAHOS) y su síntoma cardinal, la somnolencia diurna excesiva (SDE), constituyen un riesgo elevado para el desarrollo de actividades laborales peligrosas y otras que implican responsabilidad legal, tales como la conducción de vehículos de transporte público, de carga y de maquinaria pesada, principalmente. Se han descrito numerosas complicaciones del SAHOS; además, es conocida la relación entre accidentes de tránsito y SDE. Los conductores somnolientos sufren dos veces más accidentes de tránsito y laborales que los que duermen bien 1. La SDE afecta la calidad de vida del individuo e incrementa la cifra de los días de incapacidad en los trabajadores; sin embargo, esta alteración del sueño sigue siendo subdiagnosticada y subtratada 1-3.
Este artículo trata las consecuencias de la SDE y del SAHOS, así como su relación con los altos costos económicos que origina, situación que, además de alarmante, se ha constituido en un problema de salud pública que implica situaciones de responsabilidad legal y laboral.
Desarrollo
Consecuencias ocupacionales del SAHOS
Los trastornos del sueño en general y algunas comorbilidades asociadas se han reconocido como factores relevantes para la salud y el bienestar de la población trabajadora 4, de tal manera que estos pueden conllevar consecuencias severas y negativas para los trabajadores y las empresas, como también para la sociedad en términos de costos sociales, salud y productividad 4.
Cuando se consideran los disturbios del ciclo sueño-vigilia, es importante distinguir aquellos originados por factores biológicos endógenos de los relacionados a condiciones socioambientales, como las características presentes en el trabajo por turnos 4. La SDE afecta alrededor del 20% de la población general y está asociada a muchas condiciones médicas, incluyendo insuficiencia aguda y crónica del sueño, el trastorno por trabajo por turnos, SAHOS y narcolepsia 5. La SDE constituye un factor importante que afecta la calidad de vida, la clínica, la seguridad y la economía de la sociedad: el costo económico de administrar medicamentos estimulantes a pacientes con este síntoma es elevado 5.
Lo anterior debe ser objeto de vigilancia estatal por las implicaciones en términos de salud y consecuencias ocupacionales para la población afectada. El diagnóstico clínico, paraclínico y la vigilancia de la salud de los trabajadores afectados -por ejemplo los de turnos, obesos o con alta sospecha de padecer SAHOS-, como también el manejo del riesgo y la prevención de accidentes en el lugar de trabajo, deben ser considerados con esmero 4,6.
Costos directos e indirectos de la SDE
El deterioro neurocognitivo que se ha ligado a la fragmentación del sueño e incluye déficit de memoria, disminución en las habilidades de aprendizaje, incapacidad para concentrarse y disminución del estado de alerta; además, contribuye de manera importante en los costos sociales y económicos del SAHOS con un riesgo mayor significativo de accidentes de vehículos automotores y un elevado consumo de recursos de cuidados de salud que, en EE. UU., constituyen costos anuales de billones de dólares por año 2,7.
Los costos directos de la SDE incluyen: sustancias usadas para estimular la vigilia o el estado de alerta, consumo de bebidas oscuras, visitas ambulatorias a médicos, pruebas diagnósticas, tratamientos por especialistas del sueño, cuidados específicos promovidos por organizaciones de salud, cuidados adjuntos en pacientes hospitalizados y cuidados de enfermería en casa para pacientes de edad avanzada.
Los costos indirectos son el resultado del menoscabo económico atribuible a la morbimortalidad asociada con esta condición: disminución en la percepción subjetiva de la salud, mayor búsqueda de cuidados médicos, mayor admisión a hospitales, menor productividad, ausentismo laboral y mayor número de accidentes de trabajo y de tránsito en comparación con personas de buen dormir.
El trabajo por turnos en pacientes con SAHOS
Se considera que el trabajo por turnos es un factor de riesgo para SAHOS 8,9. Trabajar en esta modalidad y privarse de horas de sueño aumenta los accidentes laborales y disminuye la seguridad de las empresas por la fatiga asociada; este riesgo aumenta cuando los trabajadores y sus familiares no comprenden la dimensión real de este tipo de vida laboral y, por tanto, no actúan con responsabilidad frente a su salud al no dormir las horas que se debe durante el día para recuperarse. Personal minero, del área del transporte, de la salud, de servicios generales (recolectores de basura nocturnos, aseadores, etc.), militares, policías, entre otros, son una población afectada por el trabajo por turnos 10,11. Millones de seres humanos en el mundo trabajan mañana, tarde o noche, rotando por turnos en diferentes áreas de importantes empresas, pero presentan problemas para dormir cuando no están trabajando y para permanecer alertas durante la labor asignada. De igual forma, el cambio frecuente de horarios puede conllevar problemas familiares y sociales, además de alteraciones físicas, en su mayoría gastrointestinales 3,7,12.
El cuerpo humano es muy sensible al cambio en el ritmo circadiano vigilia-sueño y, por lo general, está predispuesto para el trabajo diurno y el sueño nocturno; sin embargo, cuando se trabaja por turnos, los relojes maestros ubicados en el cerebro se alteran y deben adaptarse a la nueva situación. Esto no siempre es fácil y su adaptación depende de condiciones internas del trabajador y externas de la empresa.
El trabajar en las noches trae un conflicto para el cuerpo que está adaptado naturalmente para dormir. Por eso, muchas personas entre las 2:00 a. m. y las 5:00 a. m. tienen una gran tendencia fisiológica a dormir. Algunos investigadores creen que para adaptarse al trabajo por turnos se requiere un periodo de al menos tres años; otros piensan que el cuerpo nunca se adapta a este tipo de agendas inusuales 12.
Es cierto que muchos trabajadores por turnos presentan con frecuencia fatiga asociada al insomnio, a la SDE y a la privación de horas de sueño. Se conoce que los trabajadores que no hacen turnos duermen un promedio de 2 a 4 horas más que los que sí lo hacen 12. Cuando esto ocurre, los trabajadores que tienen predisposición o riesgo para padecer trastornos del sueño ven que su calidad de vida empeora y su salud física se deteriora. Por lo anterior, es muy importante que en Colombia se comience a reglamentar la protección de los trabajadores por turnos con el asesoramiento de médicos ocupacionales y especialistas en sueño, esto con el objeto de lograr mayor adaptación en procura de su bienestar y de la productividad de la empresa.
Es habitual que los trabajadores por turnos estén cansados por sus horarios de trabajo inusuales. Cuando se está fatigado es difícil concentrarse o fijar la atención; esto lleva a un aumento en las posibilidades de cometer errores y, por consiguiente, de sufrir accidentes, situación que se convierte en un riesgo para la salud del trabajador y para el público. El desarrollo de programas para crear conciencia en los trabajadores y sus familias sobre este asunto permite sobrellevar de mejor manera el trabajo por turnos. Esta modalidad de trabajo tiene efectos sobre la calidad del sueño, los ritmos circadianos, el desempeño en el trabajo y la seguridad; también produce cambios en la vida social y familiar, así como efectos prolongados en la salud, dados en su mayoría por alteraciones digestivas y mayor riesgo para sufrir enfermedades del corazón y cáncer 12.
Para combatir estos efectos nocivos, la organización empresarial debe, entre otras medidas, planear muy bien los calendarios de trabajo, evitar el turno permanente de noche, procurar que los turnos nocturnos consecutivos sean mínimos, evitar los cambios de turnos muy rápidos, planear algunos fines de semana libres para sus trabajadores, evitar trabajar varios días consecutivos y, luego, permitir periodos de descanso de 4 a 7 días 13.
Apnea del sueño y accidentes de tránsito
Varios estudios epidemiológicos atribuyen un porcentaje importante de accidentes de tránsito a la somnolencia 14,15, pero si se comparan con datos estadísticos proporcionados por la policía, en general, son menores. Las tasas más elevadas corresponden a accidentes asociados a la fatiga según encuestas epidemiológicas retrospectivas, siendo más frecuentes en horas nocturnas.
Por otra parte, la insuficiencia de sueño es responsable de un bajo rendimiento y de incremento en el número de errores en la realización de la tarea de conducir. Así, con frecuencia, conductores profesionales se quejan de alteraciones del sueño y SDE 14,15. Esta última no solo afecta a los conductores profesionales de vehículos de gran tamaño en el desempeño y la seguridad de esta labor, sino que también puede afectar a la población usuaria de estos servicios de transporte 14,15.
Las siguientes recomendaciones ayudan a prevenir accidentes de tránsito asociados con SAHOS y SDE disminuyendo los riesgos en conductores somnolientos:
Fuente: elaboración propia. SAHOS: síndrome de apnea hipopnea del sueño. CPAP: Presión Positiva Continua en la vía aérea. SDE: somnolencia diurna excesiva.Tabla 1: Recomendaciones para la prevención de accidentes de tránsito en personas con somnolencia diurna excesiva.
La prevención de accidentes relacionados con la somnolencia debe reposar sobre la evaluación y monitoreo continuo de la vigilancia al conducir 13,15. Por esto, es urgente que Colombia empiece a crear normas que obliguen a evaluar a los conductores profesionales -principalmente de vehículos de carga y de transporte público de todo tipo- de forma objetiva mediante estudios polisomnográficos y las pruebas de latencias múltiples del sueño y de mantenimiento de la vigilia, al menos cada vez que deban renovar su licencia. También es necesario que los servicios y los laboratorios de sueño reporten de forma obligatoria a los conductores profesionales con índice de apneas-hipopneas >15/h y un Epworth >12; esto con el propósito de que se sometan al tratamiento médico adecuado - PAP, medicamentos, dieta, cirugía, etc.- que les permita renovar su licencia de conducción. Por ejemplo, una mayor adherencia al tratamiento con CPAP aumenta los beneficios para la salud de la población afectada por SAHOS y SDE 16. Si se logra esta evaluación y tomar las medidas correctivas en los conductores profesionales afectados por SAHOS, se espera lograr una reducción importante en el número de accidentes y muertes producidas por conductores afectados 15.
El SAHOS y la SDE son un problema de salud pública
Algunos autores consideran que el SAHOS y la SDE constituyen problemas de salud pública debido a su elevada prevalencia y a los altos costos que origina los días de incapacidades, las comorbilidades y los accidentes de tránsito y laborales 17-19. El subdiagnóstico y tratamiento inadecuado de SAHOS y SDE se debe, en gran parte, a la falta de preparación y de educación formal de los profesionales de la salud en el área de los trastornos del sueño 20.
En Colombia, se requiere desarrollar un sistema diagnóstico de fácil acceso para médicos de atención primaria, continuar validando cuestionarios de evaluación del sueño a nivel local, estandarizar medidas del perímetro del cuello e implementar técnicas de higiene de sueño validadas a nivel transcultural 21,22. Es preciso llevar a cabo actividades de prevención, enfocadas en su mayoría en trabajadores por turnos y conductores de vehículos de transporte público, que eduquen a la población en riesgo; además, en la población general, es necesario promover medidas para obtener un tiempo total de sueño suficiente y reparador.
Dentro de las recomendaciones más importantes se tiene la implementación de estudios de prevalencia transculturales teniendo como prioridad la prevención. Se deben desarrollar investigaciones para determinar la seguridad y eficacia de estimulantes y de dispositivos médicos para el tratamiento del SAHOS; también se deben dirigir estrategias educativas hacia el público general y los profesionales de la salud.
Conclusiones
Para terminar, es importante que el Estado colombiano regule los aspectos de responsabilidad legal de los pacientes afectados por SAHOS y SDE que desempeñan tareas riesgosas -conducir un vehículo automotor de servicio público y otros medios de transporte-, así como sobre las condiciones ocupacionales de miles de trabajadores que en la actualidad laboran por turnos, teniendo en cuenta los aportes que la medicina del sueño puede hacer a disminuir las consecuencias en la salud de esta población.
Conflicto de intereses
Ninguno declarado por los autores.
Financiación
Ninguna declarada por los autores.
Agradecimientos
A la Asociación Colombiana de Medicina Interna (ACMI® - Médicos para adultos), la Asociación Colombiana de Neurología (ACN) y la Asociación Colombiana de Sociedades Científicas (ACSC) por permitir a los autores usar sus instalaciones como lugar de reunión de trabajo.
Referencias
Referencias
Rakel RE. Clinical and societal consequences of obstructive sleep apnea and excessive daytime sleepiness. Postgrad Med. 2009;121(1):86-95. http://doi.org/d2x36d.
Hirsch Allen AJ, Bansback N, Ayas NT. The effect of OSA on work disability and work-related injuries. Chest. 2015;147(5):1422-8. http://doi.org/bnxh.
Chiba S. [Sleep disorders and life-style related disease in shift workers]. Nihon Rinsho. 2014;72(2):310-6.
Costa G, Accattoli MP, Garbarino S, Magnavita N, Roscelli F. [Sleep disorders and work: guidelines for health surveillance, risk management and prevention]. Med Lav. 2013;104(4):251-66.
Carlton R, Lunacsek O, Regan T, Carroll CA. Healthcare costs among patients with excessive sleepiness associated with obstructive sleep apnea, shift work disorder, or narcolepsy. Am Health Drug Benefits. 2014;7(6):334-40.
Nicosia C, Vigna L, Monsellato S, Patrini L, Consonni D, Bertazzi PA, et al. [Prevalence of obstructive sleep apnea syndrome in a group of obese workers]. G Ital Med Lav Ergon. 2012;34(Suppl 3):385-7.
Rajaratnam SM, Howard ME, Grunstein RR. Sleep loss and circadian disruption in shift work: health burden and management. Med J Aust. 2013;199(8):S11-5. http://doi.org/bnxj.
Fanfulla F, Grassi M, Marandola P, Taino G, Fulgoni P, Imbriani M. Excessive daytime sleepiness works together with other sleep disorders in determining sleepiness-related events in shift workers. G Ital Med Lav Ergon. 2013;35(3):151-6.
Hassani S, Rahnama N, Seyedmehdi SM, Yazdanparast T, Roozbahani R, Attarchi M, et al. Association between Occupational Accidents and Sleep Apnea in Hospital Staff. Tanaffos. 2015;14(3):201-7.
Drolet BC, Anandarajah G, Fischer SA. The impact of 2011 duty hours requirements on family medicine residents. Fam Med. 2014;46(3):215-8.
Clendon J, Walker L. Nurses aged over 50 years and their experiences of shift work. J Nurs Manag. 2013;21(7):903-13. http://doi.org/bnxk.
Figueiro MG, White RD. Health consequences of shift work and implications for structural design. J Perinatol. 2013;33(Suppl 1):S17-23. http://doi.org/bnxm.
Kushida CA. Countermeasures for sleep loss and deprivation. Curr Treat Options Neurol. 2006;8(5):361-6. http://doi.org/bzxxnz.
Braeckman L, Verpraet R, Van Risseghem M, Pevernagie D, De Bacquer D. Prevalence and correlates of poor sleep quality and daytime sleepiness in Belgian truck drivers. Chronobiol Int. 2011;28(2):126-34. http://doi.org/c3g5bj.
de Mello MT, Bittencourt LR, Cunha Re C, Esteves AM, Tufik S. Sleep and transit in Brazil: new legislation. J Clin Sleep Med. 2009;5(2):164-6.
Russell T. Enhancing adherence to positive airway pressure therapy for sleep disordered breathing. Semin Respir Crit Care Med. 2014;35(5):604-12. http://doi.org/bnxn.
Vijayan VK. Morbidities associated with obstructive sleep apnea. Expert Rev Respir Med. 2012;6(5):557-66. http://doi.org/bnxp.
Sigurdson K, Ayas NT. The public health and safety consequences of sleep disorders. Can J Physiol Pharmacol. 2007;85(1):179-83. http://doi.org/fw8wnb.
Sleep Multimedia Inc. SleepMultiMedia: The computerized textbook of sleep medicine. New York: Sleep Multimedia; 2002.
Talaat W, AlRozzi B, Kawas SA. Sleep medicine education and knowledge among undergraduate dental students in Middle East universities. Cranio. 2016;34(3):163-8. http://doi.org/bnxq.
Polanía-Dussan I, Escobar-Córdoba F, Eslava-Schmalbach J, Netzer N. Validación colombiana del cuestionario de Berlin. Rev Fac Med. 2013;61(3):231-8.
Chica-Urzola HL, Escobar-Córdoba F, Eslava-Schmalbach J. Validación de la Escala de Somnolencia de Epworth. Rev. Salud Pública. 2007;9(4):558-67. http://doi.org/cpnqpz.
Cómo citar
APA
ACM
ACS
ABNT
Chicago
Harvard
IEEE
MLA
Turabian
Vancouver
Descargar cita
Licencia
Derechos de autor 2017 Revista de la Facultad de Medicina

Esta obra está bajo una licencia Creative Commons Reconocimiento 3.0 Unported.
-





















